Введение. В настоящее время почечно-клеточный рак является одной из наиболее важных проблем онкоурологии в связи с ежегодно возрастающей заболеваемостью и смертностью от данного заболевания. [5]. На долю почечно-клеточного рака (ПКР) приходится 85-90% всех случаев выявления опухолей паренхимы почки. Остальные 10-15% опухолей почки являются доброкачественными [1]. Показатели заболеваемости опухолью почки неуклонно растут. Отчасти это связано с улучшением диагностики. Следует отметить, что в последние годы большинство опухолей почки обнаруживается случайно во время проведения диагностических исследований по поводу различных неспецифических симптоматических комплексов [9]. Ультразвуковое исследование и компьютерная томография увеличили выявляемость злокачественных опухолей почек на ранних (клинически бессимптомных) стадиях. По данным ряда авторов, опухоли малых размеров составляют 60-70% всех диагностируемых новообразований почек [8]. В течение последних лет лапароскопические резекции почки приобретают все большую популярность по сравнению с открытыми операциями за счет быстроты и полноты восстановления физической активности пациентов, уменьшения послеоперационных болей и выраженного косметического эффекта [10]. Выявление локализованных форм ПКР способствует реализации органосохраняющего подхода в лечении этого заболевания. В настоящее время прослеживается отчётливая тенденция расширения показаний к выполнению резекции почки у пациентов с так называемыми «небольшими» опухолями. Абсолютными показаниями для выполнения резекции почки служат: опухоль единственной почки или случай, когда нефрэктомия усугубит имеющуюся почечную недостаточность. Относительными показаниями для резекции почки являются: опухоль почки размером менее 4 см (T1a), другая патология почки: кисты, удвоение органа с нефункционирующей половиной, дивертикул чашечки. Недавние сообщения продемонстрировали сходные показатели выживаемости у пациентов с почечно-клеточным раком на стадии опухолевого роста T1a после открытых радикальных нефрэктомий и резекции почки [6]. Данные исследований, посвященных оценке выживаемости больных после нефрэктомии и резекции при здоровой контрлатеральной почке, свидетельствуют о правомочности органосохраняющего подхода при небольших размерах опухоли и удобной для резекции локализации. Успех оперативного вмешательства зависит во многом от надежности временного гемостаза [4]. Ответы на вопросы о необходимости перекрытия почечного кровотока и его длительности являются крайне важными. Тепловая ишемия более 30 мин может быть причиной необратимости изменений в проксимальных собирательных канальцах, что сопровождается достоверным увеличением частоты развития почечной недостаточности в послеоперационном периоде [11].
Цель исследования – сравнить интраоперационные показатели: время и объём кровопотери, степень визуализации операционного поля и качество оперативного лечения при выполнении эндовидеохирургических органосохраняющих операций на почках при опухолях в условиях тепловой ишемией и без пережатия почечной артерии.
На базе ГБУЗ «Клиническая больница Святителя Луки», г. Санкт-Петербург, за период с сентября 2007 г. по апрель 2014 г. органосохраняющие операции на почках при новообразовании выполнены 38 пациентам. В группу сравнения включены пациенты, перенесшие оперативное лечение по поводу новообразования почки размером от 20 до 40 мм (в среднем 34 мм), с преимущественно экзофитной локализацией опухоли. Новообразования, локализованные интрапаренхиматозно, и размером более 40 мм не включены в сравнительный анализ.
Десяти пациентам выполнена эндовидеохирургическая резекция почки с новообразованием без пережатия почечной артерии, и 10-ти пациентам с пережатием. Все операции выполнены через трансперитонеальный лапароскопический доступ. В обеих группах резекция почки осуществлена так называемым «холодным» способом с помощью прямых лапароскопических ножниц Потта. Этапы выделения почки и скелетирования почечных сосудов выполнялись с помощью аппарата «LigaSure», который предоставляет возможность коагуляции с одновременным рассечением ткани, сокращая длительность этого этапа операции и создавая надежный гемостаз. Тщательная обработка сосудов выполнялась во всех случаях. Даже при операциях без пережатия почечной артерии проводилось выделение и скелетирование сосудов почки, так как всегда имеется риск кровотечения и может потребоваться доступ к сосудам почки для их временной окклюзии.
В табл. 1 отражены в сравнении такие показатели как: возраст и пол пациентов, сторона и локализация опухолей при операциях с пережатием почечной артерии и без тепловой ишемии.
Таблица 1. Общая характеристика прооперированных больных

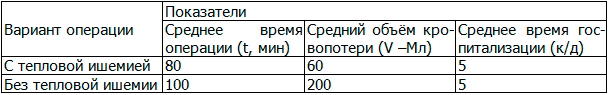
Средний временной интервал оперативного вмешательства при пережатой почечной артерии составил 80 мин. (45-125 мин.), без пережатия - 100 мин. (60-175 мин.). Интраоперационный объём кровопотери при пережатии почечной артерии составил, в среднем, 60мл, без пережатия - 200 мл. Среднее время тепловой ишемии почки составило 18 мин. (10-27 мин). В обеих группах после выполнения резекции почки дефект паренхимы герметично ушит нитью моносин 3/0, зафиксированной клипсами Hem-o-lok. Ранний и поздний послеоперационные периоды в обеих группах протекали гладко. Продолжительность госпитализации в обеих группах в среднем 5 койко-дней.
В обеих группах удаление страховочных дренажей выполнялось на первые сутки после операции. В послеоперационном периоде объём отделяемого по дренажам в обеих группах был мерно одинаковым, в среднем 130 мл (сукровичного характера). Ни в одном случае после выполнения резекции почки с пережатием почечной артерии не выявлено так называемый положительный хирургический край. В одном случае при выполнении резекции почки без тепловой ишемии отмечался положительный хирургический край. Пациент, у которого был выявлен положительный хирургический край, в течение восьми лет нами активно наблюдается. Данных за рецидив злокачественного новообразования не выявлено.
В табл. 2 приводится сравнение таких показателей, как: среднее время операции, объём кровопотери и продолжительность госпитализации.
Таблица 2. Сравнительная характеристика результатов эндовидеохирургических резекций почки с опухолью при пережатой почечной артерии и без тепловой ишемии
Результаты и обсуждение. В рандомизированном исследовании EORTIC 30904 не выявлено достоверных различий выживаемости и частоты рецидивов у больных раком почки с солитарными опухолями небольших размеров, подвергнутых резекции или нефрэктомии, при нормальной контрлатеральной почке [2]. Целый ряд исследований показал, что выполнение органосохраняющей операции при нормальной контрлатеральной почке показан, если диаметр опухоли менее 4 см [3]. При лапароскопии хирургические принципы в отношении гемостаза, края резекции и минимальной травматизации опухоли такие же, как и при открытой хирургии [7]. Из-за технических сложностей при создании тепловой ишемии и наложении швов на почечную ткань лапароскопическую резекцию почки необходимо производить только при достижении оператором достаточного уровня мастерства. С целью сокращения времени наложения гемостатических швов на зону резекции паренхимы почки и уменьшения времени тепловой ишемии нами использованы пластмассовые клипсы "Hem – o – lok". Этот способ не уступает по качеству гемостаза узловыми швами, но превосходит их по скорости выполнения и значительно уменьшает вероятность прорезывания паренхимы.
Несмотря на качественный гемостаз, достигаемый с помощью «Liga Sure» на этапах мобилизации сосудов, выделения почки из паранефральной клетчатки, эффективность коагуляции с помощью этого инструмента при выполнении самой резекции почки крайне низкая. Во всех случаях требуется наложение гемостатических швов. С помощью этой технологии произвести качественную резекцию почки без пережатия почечной артерии невозможно. Возникающее кровотечение носит интенсивный характер, активная аспирация изливающейся крови не улучшает визуализации операционного поля, что в итоге не позволяет адекватно определить границы резекции.
При затруднении в определении границы резекции решающую роль играют различия цвета неизменённой паренхимы и опухолевой ткани. При использовании энергетического воздействия цвет тканей становится одинаковым, что не позволяет чётко визуализировать их.
У пациента с гистологически выявленным положительны хирургическим краем за 8 месяцев наблюдения отсутствуют признаки местного рецидива заболевания и генерализации опухолевого процесса. В литературе высказано мнение об отсутствии корреляции между положительным хирургическим краем резекции и рецидивом заболевания [10].
Во всех наших случаях дефект полостной системе почки не возник. Постоянный мониторинг уровня креатинина, мочевины, калия плазмы крови в послеоперационном периоде не выявил ни у одного больного проявления острой почечной недостаточности. До сих пор нет единого мнения о максимально допустимой времени тепловой ишемии почки. Большинство авторов утверждает, что время тепловой ишемии не должно превышать 30 мин. [7]. В нашем исследовании среднее время тепловой ишемии составляет 18 мин.
При выполнении резекции почки без тепловой ишемии во всех случаях мы сталкивались с трудностью визуализации зоны резекции за счет диффузного кровотечения и отсутствием визуальной дифференциации ткани. При выполнении резекции почки в условиях тепловой ишемии отмечается детальная дифференциация паренхимы и новообразования. Диффузное кровотечение – минимальное. Оно не мешает оператору полноценно выполнять манипуляции.
Выводы. Выполнение резекции почки при пережатой почечной артерии дает хирургу возможность более детальных визуализации зоны резекции и учета объёма кровопотери, чем без пережатия почечной артерии. Полученные результаты (объём кровопотери, длительность операции, время тепловой ишемии) позволяют нам рекомендовать при опухоли почки небольших размеров (до 40 мм) и экзофитной локализации оперировать в условиях тепловой ишемии этого органа.
