Введение. В структуре смертности кардиологические больные занимают верхнюю ступень [2]. Фибрилляция предсердий (ФП) является одной из наиболее распространенных форм нарушений сердечного ритма [1]. В 85% всех случаев она является причиной тромбоэмболии в артерии большого круга кровообращения, источником которых являются внутрисердечные тромбы. При наличии у больного ФП, риск развития инсульта увеличивается в среднем в 4,8 раза. Происходит ухудшение гемодинамических условий, в результате чего быстро развиваются признаки недостаточности кровообращения [6]. Несмотря на большие достижения в хирургических методах лечения ФП [3, 7], проблема медикаментозного лечения данной патологии продолжает оставаться актуальной [3]. Антиаритмическая терапия (ААТ) осуществляется путем индивидуального подбора моно- или комбинации препаратов, естественно, с учетом возраста, сопутствующей патологии, а так же данных лабораторных и инструментальных методов обследования больного [4, 5]. Особенный интерес вызывает вопросы длительности удержания синусового ритма (СР) и самооценки качества жизни, т.к. эти критерии являются основными в обращаемости в лечебные учреждения, госпитализации, а следовательно, - и финансовых затратах.
Цель. Изучить отдаленные результаты в динамике у больных с пароксизмами ФП на фоне профилактической ААТ.
Материалы и методы. В исследование было включено 204 больных с пароксизмальной формой ФП, получающих моно- и комбинированную ААТ. Пациенты были поделены на 13 групп, характеристика которых представлена в табл. 1.
Динамическую оценку отдаленных результатов проводили путем анкетирования в основу которой положена бальная оценка основных симптомов нарушения ритма: наличие и частота возникновения пароксизмов, а так же их субъективная переносимость (табл. 2). Контрольными точками являлись такие временные промежутки, как: 2 недели, 3, 6 и 12 месяцев (в тексте обозначали, как: «n - n - n - n», где n - баллы, соответствующие временным промежуткам).
Таблица 1. Общая характеристика обследованных лиц
![Введение. В структуре смертности кардиологические больные занимают верхнюю ступень [2]. Фибрилляция предсердий (ФП) является одной из наиболее распространенных форм нарушений сердечного ритма [1]. В 85% всех случаев она является причиной тромбоэмболии в артерии большого круга кровообращения, источником которых являются внутрисердечные тромбы. При наличии у больного ФП, риск развития инсульта увеличивается в среднем в 4,8 раза. Происходит ухудшение гемодинамических условий, в результате чего быстро развиваются признаки недостаточности кровообращения [6]. Несмотря на большие достижения в хирургических методах лечения ФП [3, 7], проблема медикаментозного лечения данной патологии продолжает оставаться актуальной [3]. Антиаритмическая терапия (ААТ) осуществляется путем индивидуального подбора моно- или комбинации препаратов, естественно, с учетом возраста, сопутствующей патологии, а так же данных лабораторных и инструментальных методов обследования больного [4, 5]. Особенный интерес вызывает вопросы длительности удержания синусового ритма (СР) и самооценки качества жизни, т.к. эти критерии являются основными в обращаемости в лечебные учреждения, госпитализации, а следовательно, - и финансовых затратах. Цель. Изучить отдаленные результаты в динамике у больных с пароксизмами ФП на фоне профилактической ААТ. Материалы и методы. В исследование было включено 204 больных с пароксизмальной формой ФП, получающих моно- и комбинированную ААТ. Пациенты были поделены на 13 групп, характеристика которых представлена в табл. 1. Динамическую оценку отдаленных результатов проводили путем анкетирования в основу которой положена бальная оценка основных симптомов нарушения ритма: наличие и частота возникновения пароксизмов, а так же их субъективная переносимость (табл. 2). Контрольными точками являлись такие временные промежутки, как: 2 недели, 3, 6 и 12 месяцев (в тексте обозначали, как: «n - n - n - n», где n - баллы, соответствующие временным промежуткам). Таблица 1. Общая характеристика обследованных лиц](/images/articles/2016/3.0/16090/t1.png)
Таблица 2. «5-бальная шкала» для оценки самочувствия больных с пароксизмальной формой ФП

Результаты. Через 2 недели из исследования выбыло 10 больных (4,9%), через 3 месяца - 42 больных (20,6%), через 6 месяцев - 41 больной (20,1%), через 12 месяцев - 35 больных (17,1%). Наибольшее количество больных выбыли из исследования по причине замены антиаритмического препарата (ААП) (29,9%). У 14,2% больных в течение года установилась постоянная форма ФП, 9,3% больным была проведена радиочастотной абляции правого перешейка. С 4,4% больных была потеряна связь, 1,5% отказались от сотрудничества, 1,9% самостоятельно бросили прием лекарственных препаратов (обосновывая это отсутствием пароксизмов). У двух больных (1%) развилась полная АВ-блокада, по причине, которой были установлены постоянные электрокардиостимуляторы (ЭКС). По причине острого нарушения мозгового кровообращения по типу ишемического (кардиоэмболического) инсульта 1 больной (0,5%) умер (табл. 3). Таким образом, в течение года постоянный прием первоначально назначенных ААП получали 76 больных, что составило 37,3%.
Таблица 3. Причины и этапы выбывших больных
Примечание: ЭФИ - электрофизиологическое исследование, РЧА - радиочастотная аблация.
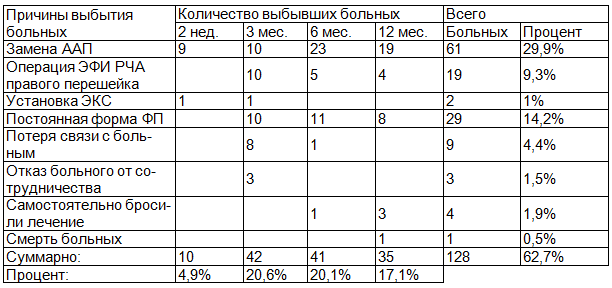
Больные, получающие аллапинин (рис. 1а, 1б), на протяжении всего исследования чувствовали себя хорошо: 4,4 - 4,4 - 4,2 - 4,5 баллов соответственно, однако к концу исследования на данный препарат принимали только 30,8% больных. У 76,9% аллапинин был заменен по причине проявившегося побочного эффекта, как учащение приступов сердцебиения.
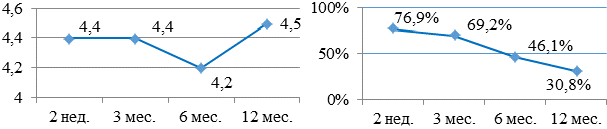
Рис. 1. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года аллапинин.
Комбинацию аллапинин+дилтиазем (рис. 2а, б) получало небольшое количество больных, однако из исследования не была исключена по той причине, что она тоже имеет место быть, хотя и назначается редко, в основном у больных, которым противопоказано назначение бета-адреноблокаторов, но есть необходимость добавления еще одного ААП. На протяжение всего исследования больные чувствовали себя хорошо и удовлетворительно: 4,3 - 3,8 - 3,7 - 3,7 баллов соответственно. К концу исследований данную комбинацию получали 75% больных.
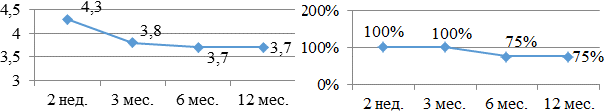
Рис. 2. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года аллапинин и дилтиазем.
Комбинация аллапинин+сотагексал (рис. 3а, б) наилучшим значе-нием по 5 бальной шкале в оценку 4,7 балла проявила себя на этапе «6 месяцев»: 4,1 - 4,0 - 4,7 - 4,3 баллов соответственно. Однако к концу исследования осталась только треть больных, 33,3%.
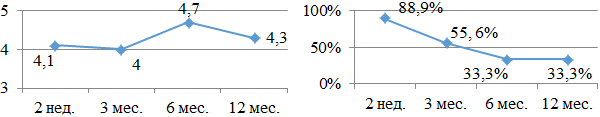
Рис. 3. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года аллапинин и сотагексал.
В группе больных, получающих аллапинин+метопролол (рис. 4а, б), наблюдалась следующая бальная оценка: 4,1 - 4,1 - 3,9 - 3,9. К концу исследования 36,4% больных продолжали принимать данную комбинацию. Причем у 1 больного (4,5%) аллапинин был отменен по причине возникновения побочного эффекта, такого, как диплопия.
На основании анализа групп больных, принимающих аллапинин, как в моно- терапии, так и в комбинации с другими препаратами, у 4,2% больных возникали побочные эффекты, такие как тахикардия и диплопия.
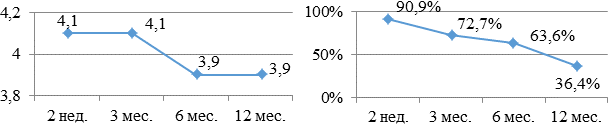
Рис. 4. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года аллапинин и метопролол.
В группе больных, принимающих кордарон (рис. 5а, б), наблюдалась положительная динамика в плане бальной оценки: 3,5 - 3,9 - 3,6 - 4,0. К сожалению, только 18,7% больных смогли удержаться на этом препарате. У 3 больных (18,7%) кордарон был заменен на другой препарат по причине возникновения тиреотоксикоза.
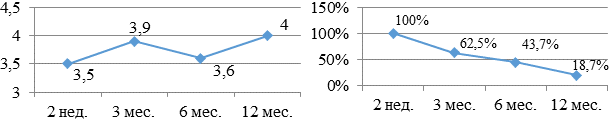
Рис. 5. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года кордарон.
Больные получающие дилтиазем (рис. 6а, б) составляют так же группу с небольшим количеством человек, эффект от лечения которые оценивали удовлетворительно: 3,8 - 3,2 - 3,3 - 3,5 баллов соответственно. Через 3 месяца приема к концу года эффект нивелировался от 100% до 40%.
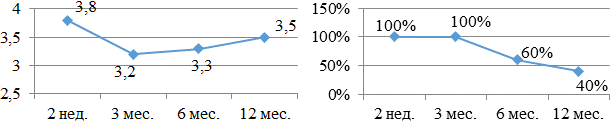
Рис. 6. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года дилтиазем.
Самая неблагоприятная бальная оценка была у больных, принимающих комбинацию дигоксина и метопролола: 1,6 - 2,2 - 2,3 - 2,5 баллов (рис. 7а, б). Лишь 40% больных продолжило в течение года принимать эту комбинацию.
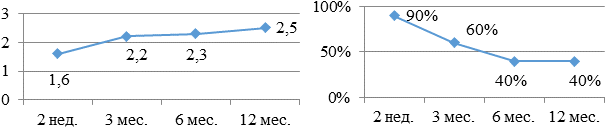
Рис. 7. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года дигоксин и метопролол.
Больные, получающие монотерапию сотагексалом (рис. 8а, б), имели 4,3 - 4,2 - 3,7 - 4,0 баллов соответственно и 35,7% из них продолжали принимать его на протяжение года.
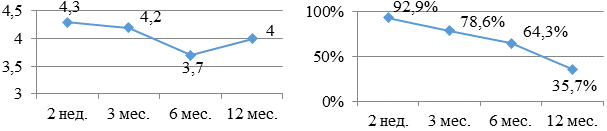
Рис. 8. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года сотагексал.
Самое малое количество больных на этапе 1 год составило 18,2% в группе больных, принимающих пропанорм и метопролол (рис. 9а, б). Бальная оценка составила: 3,5 - 3,7 - 3,8 - 4,0.
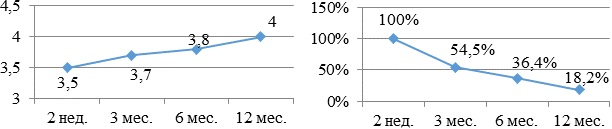
Рис. 9. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года пропанорм и метопролол.
В группе больных, получающих метопролол (рис. 10а, б), бальная оценка составила: 3,8 - 3,7 - 4,0 - 4,1 баллов соответственно. Через 12 месяцев продолжило прием препарата 46,5% больных.
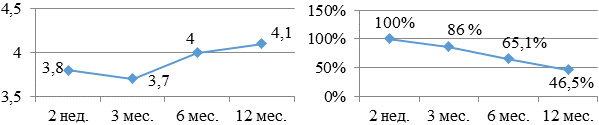
Рис. 10. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года метопролол.
Стабильной зарекомендовала себя комбинация этацизина и метопролола: 4,3 - 4,2 - 4,3 - 4,3 баллов (рис.11а, б). В течение года 50% больных продолжили прием.
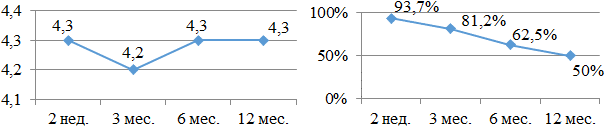
Рис. 11. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года этацизин и метопролол.
Комбинация сотагексала и метопролола (рис. 12а, б) оценивалась в 3,8 - 4,0 - 3,7 - 4,0 баллов. На протяжении года продолжило прием наибольшее количество больных - 54,5%.
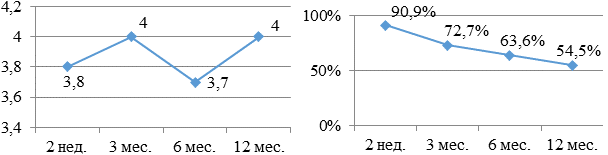
Рис. 12 Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года сотагексал и метопролол.
Больные, получающие кордарон и метопролол: 3,9 - 3,7 - 4,1 - 4,3 баллов соответственно (рис. 13а, б). 26,7% больных получали данную комбинацию в течение года.
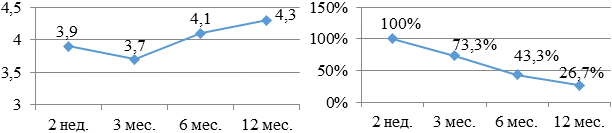
Рис 13. Бальная оценка (а) и процентное количество (б) больных, принимающих в течение года сотагексал и метопролол.
Выводы
- За время наблюдений наиболее высокую бальную оценку дали больные, принимающие аллапинин, что составило: 4,4 - 4,4 - 4,2 - 4,5 баллов соответственно. При этом только у 30,8% больных в течение года удерживался СР.
- Наиболее высокая бальная оценка в 4,7 балла была у больных, получающих комбинацию аллапинина и сотагексала на этапе 6 месяцев. Только 33,3% больным удалось удержать СР на протяжении года.
- Самый низкий балл: 1,6 - 2,2 - 2,3 - 2,5 был зафиксирован у больных, получающих комбинацию дигоксина и метопролола, когда как у 40% больным сохранялся СР.
- Прогрессивное процентное снижение с самым малым количеством больных (18,2%) на СР к концу года, было зафиксировано в группе пропанорм+метопролол, при этом бальная характеристика самочувствия возросла в течение года с 3,5 до 4,0 баллов.
- Высокий процент больных с СР к концу года был в группе больных, получающих аллапинин и дилтиазем (75%), при снижающейся бальной оценке самочувствия с 4,3 до 3,7 .
- Высокий процент побочных эффектов в виде нарушения функции щитовидной железы, был зафиксирован у 23,9% больных с пароксизмальной формой ФП, принимающих кордарон в моно- и комбинированной ААТ.
