Введение. Поражению трикуспидального клапана уделяется не так много внимания, как порокам митрального и аортального клапанов. Выраженная трикуспидальная недостаточность долгое время может протекать бессимптомно и расцениваться как результат сопутствующего митрального порока. В этот период происходит постепенная дилатация полости правого желудочка и снижение его систолической функции. Часто только при развитии застойных явлений по большому кругу кровообращения и дисфункции правого желудочка, определяются показания к оперативному лечению. Как правило, нуждающиеся в протезировании трикуспидального клапана пациенты, имеют гораздо более выраженные клинические и гемодинамические проявления заболевания, чем больные, у которых возможна пластическая коррекция [2]. Тем не менее, при невозможности выполнения клапаносберегающей операции, протезирование остается единственным радикальным методом улучшения гемодинамики на уровне правого атриовентрикулярного отверстия [1]. Опыт зарубежных коллег и отечественных исследователей показывает, что для коррекции трикуспидальных пороков у взрослых пациентов биологические конструкции предпочтительней механических, в первую очередь из-за меньшего риска тромбозов и тромбоэмболических осложнений при приемлемых сроках отсутствия дисфункции в отдаленном периоде [3-5]. В нашей работе анализируется опыт имплантации отечественных биопротезов «КемКор» и «ПериКор» (ЗАО «НеоКор», г. Кемерово), отличительной особенностью которых является стабилизация ксеноткани эпоксисоединениями.
Материалы и методы. В исследование вошли данные 345 пациентов, которым с 1999 по 2011 г. имплантировали биопротезы «КемКор» и «ПериКор» в трикуспидальную позицию. Изолированное протезирование трикуспидального клапана выполнили 50 больным, протезирование двух или трех клапанов – 295. Всего имплантировали 142 протеза «КемКор» и 203 – «ПериКор». Средний возраст пациентов, перенесших одноклапанное протезирование, составил 36±15 (18-77) лет, многоклапанное вмешательство - 50±10 (19-74) лет. 40% всех пациентов, перенесших одноклапанное вмешательство, были инъекционными наркоманами, а средний возраст их составил 26±5,6 лет.
Все операции проводили в условиях искусственного кровообращения.
Статистическому анализу подвергли данные до, интра и периоперационного периодов, а также данные, полученные при динамическом наблюдении. Формирование базы данных и ее обработку производили в программе «Statistica 7.0» (Statsoft Inc., США). Использовали методы параметрической и непараметрическорй статистики. Уровень достоверности (р) принимали равным 0,05.
Результаты. На госпитальном этапе умерли 34 пациента, т.е. 9,8% оперированных. Из этих больных, 31 относился к группе с многоклапанным вмешательством (10,5%), 3 – с одноклапанным (6%). Основной причиной смерти была сердечная недостаточность, которая у всех больных сопровождалась мультиорганными нарушениями. Интраоперационая летальность, обусловленная сердечной недостаточностью, в двух случаях была обусловлена не только тяжелым дооперационным состоянием пациентов, но и опухолевой этиологией порока сердца с поражением клапанов и подклапанных структур, а в одном случае – миокарда задней стенки левого желудочка и межжелудочковой перегородки.
В результате проведенного корреляционного анализа выявили, что наибольшее влияние (р<0,05) на риск летального исхода в раннем послеоперационном периоде оказывали наличие и степень активности инфекционного эндокардита, обширность разрушения внутрисердечных структур воспалительным процессом, стадия и функциональный класс сердечной недостаточности, экстренность и повторный характер операции, величина сердечно-легочного коэффициента, фракция выброса левого желудочка и продолжительность интраоперационной аноксии миокарда. Все вышеперечисленные факторы характеризовались слабым или умеренным влиянием на вероятность смерти после операции, что говорит о многокомпонентности причин, приводящих к летальному исходу и не позволяет выделить ведущую.
По мере накопления опыта проведения операций протезирования трикуспидального клапана и ведения больных в раннем послеоперационном периоде, летальность в нашей клинике снизилась в три раза и в настоящее время не превышает 6%, несмотря на увеличение среднего возраста пациентов и количества многоклапанных вмешательств.
Из 311 выживших пациентов, ранний послеоперационный период протекал без осложнений у 124 (40%). У пациентов с изолированным трикуспидальным пороком в раннем периоде после операции в 2–3 раза чаще развивались протезный эндокардит и гнойно-воспалительные осложнения в области послеоперационного доступа, чем у больных, которые перенесли многоклапанное вмешательство. Это объясняется этиологией формирования порока сердца – в группе с поражением только трехстворчатого клапана в 64% случаев причиной порока был инфекционный эндокардит, тогда как в группе с многоклапанными пороками – только в 7% наблюдений.
Нас заинтересовал факт влияния типа имплантированного трикуспидального протеза на риск эндокардита в раннем послеоперационном периоде. Обнаружена достоверная разница в результатах имплантации протезов «КемКор» и «ПериКор» – относительный риск развития эндокардита в группе больных, которым имплантировали модель «КемКор» был в 4,7 раза выше, чем у пациентов с имплантированным протезом «ПериКор» (p<0,001). Это явление, на наш взгляд, обусловлено принципиальной разницей в конструкции протезов – отсутствие синтетических материалов, контактирующих с кровью и внутрисердечными структурами в модели «ПериКор».
Таким образом, наибольшее влияние на риск ранней активации внутрисердечных воспалительных процессов, имеют дооперационный инфекционный фон и скорость развития порока сердца, а имплантация протеза, лишенного синтетических материалов, увеличивает шансы на быстрый регресс воспалительных изменений после хирургического лечения. Ни в одном случае активность инфекционного процесса, не привела к структурной дисфункции трикуспидального биопротеза или формированию парапротезных фистул со значимым объемом сброса.
Оценивая клинические и гемодинамические результаты протезирования трикуспидального клапана, как изолированного, так и в структуре многоклапанных вмешательств, можно отметить, что уже в раннем периоде после операции застойные явления в большом и малом кругах кровообращения претерпевали значительное обратное развитие. К моменту выписки большинство больных отмечали улучшение общего самочувствия, уменьшение отеков и одышки. Средняя продолжительность послеоперационного периода составила 22±11 дня.
При анализе сравнительных данных контрольного эхокардиографического исследования у больных с исходной трикуспидальной недостаточностью отмечали, что основные (положительные) изменения произошли в размерах правых отделов и левого предсердия. Также положительная динамика наблюдалась в обратном развитии легочной гипертензии (р=0,02), уровень которой к моменту выписки хоть и не достигал нормальных значений (52±13 мм рт. ст.), однако был значительно меньше, чем при поступлении (63±14 мм рт. ст.). Похожие изменения объемных и функциональных показателей полостей сердца происходили и у пациентов с сочетанным пороком трехстворчатого клапана. В обеих группах данные, характеризующие величину гипертрофии миокарда правого желудочка, имели настолько малые изменения (в пределах 5%), что говорить об их клинической значимости представляется нецелесообразным.
Результаты ультразвуковой оценки гемодинамических свойств имплантированных клапанов приведены в табл. 1. Так как конструкция протезов «КемКор» и «ПериКор» идентична и отличается только типом оплетки, мы не стали выделять группы в зависимости от модели имплантированного ксеноклапана.
Таблица 1. Показатели транспротезной гемодинамики и эффективная площадь имплантированных протезов
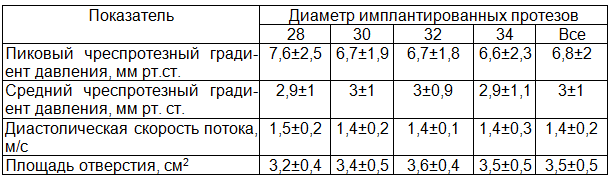
Из таблицы следует, что наибольшее сопротивление току крови в диастолу создают протезы наименьшего диаметра, что вполне объясняется меньшей площадью отверстия. Ксеноклапаны большего диаметра (30–34) сопоставимы по своим гемодинамическим характеристикам. В настоящее время мы практически полностью отказались от использования протезов 28-го диаметра в трикуспидальной позиции, применяя их только в исключительных случаях.
При динамическом наблюдении удалось отследить результаты 258 пациентов, что составило 83% от выписанных. Средний срок наблюдения составил 53±27 (2-130) месяцев.
В отдаленном периоде известно о 9 случаях летальных исходов. Таким образом, актуальная выживаемость к 10,5 году наблюдения составила 97%. Актуарная выживаемость к концу первого года наблюдения составила 99±7%, третьего – 94±2%, пятого – 93±3%, одиннадцатого – 93±3%. Все случаи смерти были зарегистрированы у пациентов, перенесших протезирование двух или трех клапанов сердца, либо у больных, страдающих наркотической зависимостью. Причиной смерти в семи случаях была прогрессирующая сердечная недостаточность, в том числе в двух наблюдениях – на фоне дисфункции протеза митрального клапана. В двух наблюдениях причина смерти достоверно неизвестна (однако известно, что дисфункции трикуспидального протеза у этих пациентов диагностировано не было).
Результат оперативного вмешательства определен нами как хороший у 224 выживших пациентов, что составило 87% от обследованных. У этих больных произошел значительный регресс явлений недостаточности кровообращения, клинически проявившийся в первую очередь улучшением ФК и переходом в более легкую стадию недостаточности кровообращения. У 34 (13%) больных не отмечали значимого изменения функционального класса и стадии недостаточности кровообращения. Большинство (29) этих пациентов перенесли многоклапанное вмешательство по поводу ревматического порока сердца, что частично объясняет тяжесть их состояния в отдаленном периоде.
При анализе данных эхокардиографии, установили, что в отдаленном периоде не происходит значительных изменений в основных параметрических и функциональных показателях правых отделов сердца за исключением величины пикового давления в легочной артерии. Основные процессы, характеризующиеся уменьшением легочной гипертензии, происходят в первый год после хирургического лечения. В дальнейшем степень легочной гипертензии сохраняется практически неизменной и у большинства пациентов характеризуется как умеренная (44±7 мм рт. ст.).
Основными характеристиками, позволяющими оценить стабильность работы ксенопротеза в трикуспидальной позиции, от которой зависит состояние пациентов при динамическом наблюдении являются риски протезобусловленных осложнений.
В нашем исследовании у 9 пациентов в отдаленном периоде выявили структурную дисфункцию трикуспидального протеза – 3% от выписанных. Все случаи нарушения структурной целостности биопротезов в трикуспидальной позиции выявили у пациентов, которые на момент операции были моложе 60 лет, в том числе шесть больных – моложе 45 лет. Эти данные подтверждаются корреляционным анализом, который показал, что вероятность развития структурной дисфункции находится в обратной зависимости от возраста пациента на момент операции (р<0,05). Свобода от структурной дисфункции в общей группе составила к концу первого года наблюдения 99,5±0,5%, третьего – 98±1%, пятого – 95±3%, седьмого – 89±6%, девятого – 81±9%, одиннадцатого – 64±13%. У пациентов старшей возрастной группе этот показатель составил к концу периода наблюдения 100%, у больных среднего возраста – 71%, молодых больных – 60 %. Пациенты молодого и среднего возрастов не имели различий в уровне свободы от структурной дисфункции (р=0,3), но демонстрировали достоверно худшие результаты в сравнении с больными пожилого возраста (р=0,01).
Отдельно стоит отметить три случая развития дисфункции протеза, обусловленные не только изменениями створок протеза, но и сращением сохраненной при операции септальной створки со структурами ксеноклапана. Интимное спаяние собственных тканей клапана с корпусом протеза привело во всех случаях к грубому их склерозированию и формированию конломерата, распространяющегося на внутреннюю поверхность искусственного клапана с резким ограничением подвижности ксеностворок. Учитывая этот факт, мы в настоящее время отказались от сохранения септальной створки, предпочитая иссекать ее полностью или оставлять небольшой участок с подклапанными хордами третьего порядка только для укрепления линии фиксации протеза.
Тромбоз синусов в совокупности со структурными изменениями ксеноткани в одном случае выявлен у пациента, страдающего наркоманией и имеющего в анамнезе тромбоэмболии в сосуды малого круга кровообращения. В двух наблюдениях явных предпосылок для тромбоза протеза, помимо нарушения структуры створок, не было.
При анализе рисков развития неструктурной дисфункции, мы включили как случаи формирования парапротезных фистул и тромбоза синусов без нарушения целостности створок, так и сочетание этих патологических состояний с изменениями структуры створочного аппарата протеза. При динамическом наблюдении мы выявили три случая чистой неструктурной дисфункции (1 фистула и 2 тромбоза синусов протеза) и три случая сочетания структурных и неструктурных изменений. К концу первого года после операции свобода от неструктурной дисфункции составила 98,5±0,9%, пятого – 95±2,5%, одиннадцатого – 91±5,8%.
При эксплантации протезов (по различным причинам) или вмешательствах на других клапанах сердца при повторной операции, мы обращали внимание, что ксеноперикардиальная манжета протеза «ПериКор» была полностью эндотелизирована во всех случаях (в том числе при реоперации, проведенной через 4 месяца), тогда как синтетическая оплетка протеза «КемКор» была эндотелизирована полностью только в 5 случаях из 11 (45%). Такое макроскопическое наблюдение позволяет говорить о большей биосовместимости ксеноперикардиальной ткани с эндокардом правых отделов в сравнении с синтетическим материалом.
Всего 16 пациентам (5% от выписанных) выполнили повторное оперативное вмешательство в отдаленном периоде. Свобода от реоперации составила к концу первого года наблюдения 98±1%, третьего – 97±1%, пятого – 90±3%, седьмого – 81±7%, девятого – 74±9%, одиннадцатого – 50±16%.
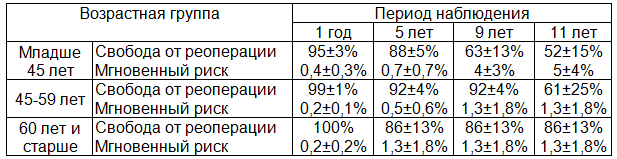
Основным фактором, определяющим вероятность повторного вмешательства на клапанах сердца у рассматриваемых пациентов был возраст на момент первичной операции. Больные молодого и среднего возрастов имели больший риск реоперации при динамическом наблюдении, чем пациенты старшей возрастной группы (табл. 2).
Таблица 2. Свобода от реоперации и мгновенный риск повторного хирургического вмешательства на сердце у пациентов, перенесших трикуспидальное протезирование
При рассмотрении всей группы пациентов, основным критерием, позволяющим достоверно прогнозировать высокий риск протезного эндокардита в отдаленном периоде был самостоятельный внутривенный прием наркотических средств. Даже с учетом пациента, имеющего инородное тело в правых отделах, свобода от протезного эндокардита у благополучных в плане наркомании пациентов к концу одиннадцатого года составила 89±3%, в то время как у инъекционных наркоманов – 23±18% (р=0,03). Эта тенденция отображена на рис. 1. При дальнейшем анализе мы выявили, что отношение шансов у этих групп 9:1, т.е. риск развития протезного эндокардита при приеме в отдаленном периоде внутривенных наркотических средств увеличивается в девять раз.
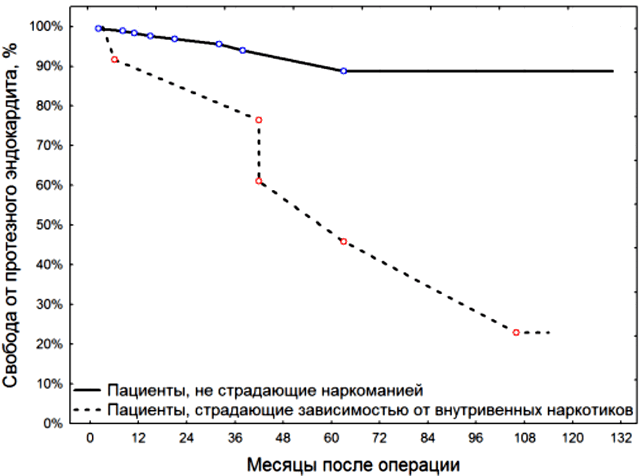
Рис. 1. Свобода от протезного эндокардита у инъекционных наркоманов и пациентов, не страдающих наркоманией.
Тромбоэмболические осложнения зарегистрированы в отдаленном периоде у 14 пациентов, но только у одного из них достоверно задокументирована тромбоэмболия в сосуды малого круга кровообращения с развитием инфаркта легкого через пять лет после операции. При этом у больного не выявили каких-либо гемодинамических нарушений на уровне трикуспидального ксеноклапана и в дальнейшем эпизодов тромбоэмболий не диагностировали. Остальные 13 больных перенесли протезирование двух или трех клапанов, поэтому говорить о влиянии трикуспидального протеза на риск эмболических осложнений в большом круге кровообращения некорректно. Свобода от тромбоэмболических осложнений в сосуды МКК к концу периода наблюдения составила 98±2%. Следует учитывать, что вероятно не все эпизоды тромбоэмболий в МКК были диагностированы, поэтому мы можем говорить только об отсутствии массивных эмболических осложнений, пренебрегая клинически малозначимыми случаями.
Учитывая низкую вероятность тромбоэмболических осложнений в МКК, мы рекомендуем назначение пероральных антикоагулянтов на срок до 6 месяцев после операции с дальнейшей их отменой при отсутствии показаний к постоянному приему.
Подводя итог представленным выше данным, можно констатировать хорошую клиническую и гемодинамическую эффективность результатов имплантации каркасных биопротезов в трикуспидальную позицию. «Полностью биологические» протезы типа «ПериКор» позволяют надежно герметизировать очаги деструкции тканей фиброзного кольца от кровотока и рекомендуются нами как протезы выбора при замещении трехстворчатого клапана у взрослых пациентов. Высокий риск неблагоприятных результатов в отдаленном периоде связан, как правило, не с особенностями рассматриваемых моделей протезов, а с нюансами жизни пациента, а именно – внутривенным введением неочищенных химических средств в условиях, далеких от стерильных.
В клинике нашего Института сложилось принципиальное отношение к выбору тактики при хирургическом лечении трикуспидального порока у взрослых больных – при невозможности выполнения клапансохраняющей процедуры, биологический протез в правых отделах сердца всегда предпочтительней механического.
