Язвенная болезнь двенадцатиперстной кишки (ЯБДК) остается широко распространенным заболеванием, угрожающим потенциально смертельными осложнениями [1]. После признания ведущего значения Helicobacter pylori в развитии и прогрессировании ЯБДК [2], несомненных успехов эрадикационной терапии [3], значение других факторов риска развития ЯБДК длительное время игнорировалось. Ранее широко обсуждаемым вопросам диеты, вредных привычек, психоэмоциональных стрессов отводилась второстепенная роль [4].
Появление Helicobacter pylori-негативной ЯБДК заставило вернуться к этим вопросам. Показано, что ощелачивающее действие пищи может иметь важное значение при язвенной болезни [5]. Современный ритм жизни, обилие ненатуральных продуктов, fast food и еда «на бегу» провоцируют нарушения пищеварения [6]. Важную роль в развитии ЯБДК и ее рецидивов играет психоэмоциональное напряжение [7], которое может повлечь за собой употребление вредных продуктов, а также алкоголя [8]. У курящих, а также употребляющих много газированных напитков («Кока-Кола») и кофе выше риск развития ЯБДК [9]. Возможно, измененное пищевое поведение у больных ЯБДК обусловлено особенностями вкусовой чувствительности [10], не исключено также, что изменение порога вкусовой чувствительности к кислому, соленому является маркером обострения ЯБДК [11].
Цель исследования: сравнить особенности режима питания и пищевых предпочтений, распространенность вредных привычек, вкусовую чувствительность у больных ЯБДК и здоровых людей.
Материалы и методы. В основной группе было обследовано 50 больных ЯБДК (18-60 лет; медиана возраста 35 лет; 34 мужчины, 16 женщин). Критерии включения: анамнез язвенной болезни не менее 1 года, добровольное информированное согласие. Критерии невключения: прием ульцерогенных лекарственных препаратов в течение предшествующих 3 месяцев, подозрение на неопластический процесс в желудке, тяжелая сопутствующая патология, требующая соблюдения той или иной диеты (сахарный диабет, артериальная гипертония).
В контрольную группу были включены 50 условно здоровых добровольцев (18-60 лет; медиана возраста 29 лет; 31 мужчина, 19 женщин). Все они не имели жалоб со стороны пищеварительной системы, по данным эзофагогастродуоденоскопии, имели неизмененную слизистую оболочку пищевода, желудка и двенадцатиперстной кишки. Это были призывники, студенты-добровольцы, контингенты, обследованные в рамках периодических медосмотров, больные перед плановыми оперативными вмешательствами (ортопедия, грыжесечение, пластическая хирургия и пр.). Условно здоровые добровольцы также подписывали добровольное информированное согласие, протокол исследования был утвержден локальным этическим комитетом Тверского государственного медицинского университета.
Обследуемые заполняли анкету по особенностям питания [12], адаптированную для больных с заболеваниями верхних отделов пищеварительного тракта. Предлагалось ответить на вопросы, касающиеся времени и кратности приема пищи; распределения калорийности в течение суток; частоты употребления первого, второго блюд и напитков с перечислением продуктов (в неделю), свежих овощей и фруктов. Также у больных ЯБДК изучались выраженность алиментарной провокации абдоминальной боли и/или диспепсии, диетический комплайенс, ценностное отношение к пище.
Оценивались распространенность и выраженность аддикций: употребление алкоголя, интенсивность курения (пачко-лет).
Кроме анкетирования испытуемым проводилось определение вкусовой чувствительности к четырем основным вкусовым модальностям (кислый, сладкий, горький, соленый). Проба проводилась не ранее, чем через 2 часа после приема пищи и курения. Использовались следующие реактивы:
- лимонная кислота для исследования порога к кислому вкусу;
- сахароза - к сладкому;
- магнезии сульфата - к горькому;
- натрия хлорида - к соленому.
Каждый реактив применялся в 9 различных разведениях. По 1-2 капли раствора наносились на зону языка, которая более всего чувствительна к данному вкусу (кончик языка - сладкое, корень языка - горькое, боковые поверхности - соленое и кислое). Результатом считалась наименьшая концентрация раствора, которую испытуемый смог правильно интерпретировать при двукратной пробе с 10-минутным интервалом [13, 14].
Полученные данные подвергались статистической обработке при помощи компьютерных программ Statistica® 5.5 for Windows®, Microsoft Offiсe Excel® 2003 (Microsoft Corporation, Seattle, USA).
Данные проверялись на нормальность распределения. Применялись параметрические критерии для данных с нормальным распределением. При нарушении гипотезы о нормальном распределении данных использовался непараметрический критерий χ2. Для корреляционного анализа применялся критерий Спирмена.
Доверительные пределы (95% доверительный интервал) определялись по формуле М±tm (Р±tр), значимость различий между группами определялась при уровне безошибочного прогноза более 95% (р<0,05).
Результаты и обсуждение. В обеих группах наиболее частым был трехразовый прием пищи - у 33 (66%) здоровых лиц и у 24 (48%; рχ2>0,05) больных ЯБДК. Двухразовый прием пищи отметили, соответственно, 7 (14%) здоровых и 3 (6%; рχ2>0,05) - пациентов с ЯБДК. Четыре раза в сутки принимали пищу 8 (16%) здоровых добровольцев и 18 (32%; рχ2<0,05) больных ЯБДК, а 5 раз - соответственно 2 (4%) и 7 (14%; рχ2>0,05) человек.
Интервал между приемами пищи составлял менее 3 часов у 2 (4%) здоровых и 6 (12%; рχ2>0,05) больных ЯБДК, от 3 до 5 часов - у 6 (16%) здоровых и 15 (30%; рχ2<0,05) пациентов с ЯБДК. Перерывы между едой более 5 часов отмечены у 42 (84%) и 29 (58%; рχ2<0,05) человек соответственно. Наибольшая калорийность пищи в обеих группах приходилась на обед: у 31 (62%) здоровых и 29 (58%; рχ2>0,05) пациентов с ЯБДК.
Первое блюдо ежедневно употребляли 32 (64%) здоровых человека и 28 (54%; рχ2>0,05) больных ЯБДК. Второе блюдо ежедневно употребляли почти все обследуемые: 48 (96%) здоровых и 49 (98%) больных ЯБДК. Ежедневную еду «всухомятку» отметили 15 (30%) здоровых и 4 (8%, рχ2<0,05) пациентов с ЯБДК; не ежедневно, но часто - 23 (46%) и 16 (32%; рχ2>0,05) человек соответственно.
Ежедневно употребляли свежие овощи и фрукты 26 (52%) здоровых добровольцев и 14 (28%, рχ2<0,05) больных ЯБДК, несколько раз в неделю - 22 (44%) и 23 (46%; рχ2>0,05) человека соответственно, 1 раз в неделю и реже - 2 (4%) здоровых и 13 (26%, рχ2<0,05) пациентов с ЯБДК. Более редкое употребление свежих фруктов и овощей больными ЯБДК, вероятно, обусловлено дискомфортом после употребления грубой клетчатки. Кроме того, содержание в свежих овощах и фруктах органических кислот может также оказывать раздражающее действие на слизистую оболочку желудка и двенадцатиперстной кишки при свойственной пациентам с ЯБДК высокой интрагастральной кислотности.
Не отметили связи между диетическими погрешностями, с одной стороны, и болью или диспепсией, с другой, 5 (10%) больных ЯБДК.
Провокацию абдоминального болевого синдрома при редком приеме пищи (натощаковые боли) отметили 45 (90%) больных ЯБДК. При употреблении грубой, острой пищи - 32 (64%) пациента. Сопровождались возникновением или усилением боли еда всухомятку у 22 (44%) больных ЯБДК, употребление крепкого кофе - 12 (24%). Прием алкоголя вызывал боли в животе у 9 (28%) больных ЯБДК, употребляющих алкоголь, усиление боли после выкуривания сигареты отмечали 6 (24%) курящих больных ЯБДК.
Изжога провоцировалась употреблением газированных напитков и консервированных соков у 18 (36%) больных ЯБДК, свежих фруктов (яблоки, виноград, цитрусовые) - у 14 (28%) пациентов, черного хлеба - у 13 (26%) больных ЯБДК.
Среди больных ЯБДК постоянно придерживались диеты 5 (10%) человек, при обострениях строго соблюдало диету 37 (74%) пациентов, редко и не в полном объеме - 2 (4%) больных и никогда не соблюдали диету 6 (12%) человек.
Наиболее тягостными для больных ЯБДК были диетические ограничения в отношении таких продуктов питания, как черный хлеб (35%), копчености (24%), цитрусовые и другие кислые фрукты (6%), алкоголь (5%). Кроме того, 30% опрошенных называли другие различные продукты: грибы, жареный картофель, консервы и прочее.
Не было выявлено статистически значимых различий между больными ЯБДК и здоровыми добровольцами по частоте курения (таблица 1).
В то же время стаж курения был значимо больше среди больных ЯБДК. Однако выраженным было это различие только у женщин: 5,3±0,65 пачко-лет в группе здоровых и 9,2±0,85 пачко-лет - у больных ЯБДК (p<0,05). У мужчин по этому показателю значимых различий не выявлено, стаж курения в группе здоровых составил 7,4±0,86 пачко-лет, а пациентов с ЯБДК - 7,9±0,83 (p>0,05).
По отношению к алкоголю статистически значимых различий среди групп выявлено не было.
Таблица 1. Распространенность и выраженность вредных привычек у здоровых лиц и больных ЯБДК, абс. (%)
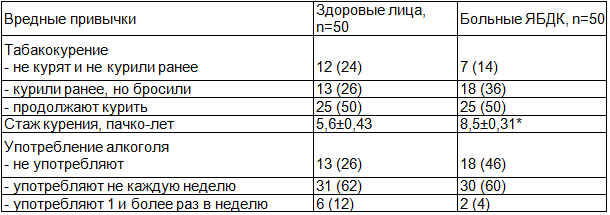
Примечание: здесь и далее * - различие по данному показателю между группами статистически значимо (p<0,05).
Существенные различия во вкусовой чувствительности между основной группой и группой сравнения выявлены в отношении соленого и кислого вкуса (табл. 2).
Таблица 2. Порог вкусовой чувствительности у здоровых лиц и больных ЯБДК, %

При сопоставлении порога вкусовой чувствительности и частоты употребления в пищу свежих фруктов и овощей выявлена слабая обратная связь (коэффициент корреляции r=-0,47). Иначе говоря, чем выше порог чувствительности к кислому, тем реже больные ЯБ употребляют свежие фрукты и овощи.
Также выявлена слабая прямая связь между увеличением порога вкусовой чувствительности к горькому и употреблением алкоголя (r=0,34), вероятно, чем выше порог вкусовой чувствительности к горькому, тем чаще люди склонны к употреблению спиртных напитков.
Таким образом, выявлены определенные особенности питания, распространенности вредных привычек и вкусовой чувствительности при язвенной болезни. Отмечено значимое увеличение кратности приемов пищи в сравнении со здоровыми добровольцами (4 и более раз за сутки) у 46% больных ЯБДК и небольшие (не более 3-5 часов) перерывы между едой у 42% пациентов. С одной стороны, это связано с ощелачивающим действием пищи [5] и более комфортным самочувствием пациентов с ЯБДК после еды. С другой - именно длительные перерывы между едой были самой частой причиной провокации абдоминального болевого синдрома у больных ЯБДК (90%).
Больные ЯБДК избегали употребления пищи «всухомятку», поскольку у 44% пациентов подобная еда вызывала возникновение или усиление болей в животе.
Ряд продуктов питания исключался из рациона больных ЯБДК по причине провокации не болей, а изжоги (свежие овощи и фрукты, черный хлеб). При этом свежие овощи и фрукты употреблялись пациентами с ЯБДК значимо реже, чем здоровыми добровольцами.
Интересно, что различные напитки вызывали разную реакцию. Так, употребление крепкого кофе у 24% пациентов вызывало абдоминальную боль, а прием газированных напитков и консервированных соков сопровождался у 36% больных ЯБДК возникновением изжоги.
Постоянно или при обострениях язвенной болезни придерживались диетических ограничений большинство - 42 (84%) больных ЯБДК. Это демонстрирует несомненную важность, субъективную пользу и практическую значимость диетических врачебных рекомендаций при лечении больных ЯБДК. В то же время, существование определенных пищевых ограничений негативно воспринималось почти половиной больных, в наибольшей степени это относилось к необходимости избегать употребления черного хлеба.
Несмотря на очевидный отрицательный субъективный эффект курения и алкоголизации в отношении провокации абдоминальной боли (примерно у четверти больных для обеих вредных привычек), половина больных ЯБДК продолжала курить, а 64% - употреблять алкоголь. Значимых различий по частоте курения и алкоголизации между пациентами с ЯБДК и здоровыми добровольцами не было выявлено. У женщин, страдающих ЯБДК, стаж курения был значимо больше, чем у здоровых.
Для больных ЯБДК было характерно повышение порога вкусовой чувствительности к соленому и кислому. Вероятно, низкая чувствительность к кислому обусловлена «кислыми забросами» желудочного содержимого в ротоглотку и подавлением активности соответствующих вкусовых рецепторов. Снижение вкусовой чувствительности к кислому ассоциировалось с более редким употреблением в пищу кислых продуктов (свежих овощей и фруктов). Причины и значение снижения чувствительности рецепторов языка больных ЯБДК к соленому остается неясной и требует дальнейшего изучения.
Выводы
- Наиболее значимыми различиями по отношению к здоровым лицам являются более частые приемы пищи больными ЯБДК, избегание еды «всухомятку» и регулярного употребления свежих овощей и фруктов.
- Большинство больных ЯБДК (84%) склонны придерживаться диеты постоянно или при обострении заболевания в связи с усилением болевого и/или диспепсического синдрома при нарушении диеты, хотя диетические ограничения часто имеют негативную окраску.
- Для больных ЯБДК характерно повышение порога вкусовой чувствительности к соленому и кислому по сравнению со здоровыми людьми, обратная слабая корреляция повышения порога вкусовой чувствительности к кислому и частоты употребления свежих фруктов и овощей.
