Введение. Несмотря на проведение ряда мероприятии, количество первичных форм эхинококкоза увеличивается и вместе с этим растет и число рецидивов данного заболевания [4, 5, 7, 9-11, 14].
Диагностика и лечение рецидивного эхинококкоза представляет значительные диагностические, тактические и технические трудности, что свидетельствует о важности и актуальности данной проблемы. Несмотря на внедрение новой диагностической аппаратуры и разработку более совершенных способов исследования - серологических методов, эхографии, компьютерной томографии, нередко трудно провести дифференциальную диагностику между остаточной полостью и рецидивом эхинококкоза, в лечении которых имеются принципиальные различия. Рецидивный эхинококкоз дает больше осложнении и летальных исходов, по сравнению с первичным, в связи с длительным существованием паразита, из за трудности диагностики и позднего оперативного вмешательства. Поэтому раннего выявления рецидива эхинококкоза и эффективного лечения приобретает первостепенное значения.
Иммунологические методы диагностики реакция латекс-агглютинации (РЛА), реакция не прямой гемо-агглютинации (РНГА) мало пригодны при рецидивном и резидуальном эхинококкозе из-за длительного сохранения следовой реакции в послеоперационном периоде [6].
С целью улучшения иммунологической диагностики рецидивного и резидуального эхинококкоза нами апробирован новый хемилюминесцентный метод, в основе которого лежит регистрация изменений излучений биологических жидкостей в норме и патологии [1-3,8,12,13].
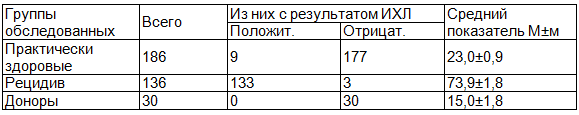
Материал и методы исследования. Под нашим наблюдением находились 136 больных рецидивным эхинококкозом, 109 больных с первичным эхинококкозом, 91 больных с остаточными полостями после эхиноккэктомии различной локализации. В качестве контроля обследовано 186 больных с другими заболеваниями (гепатиты, цирроз печени, опухоли печени и легких, холециститы и др.), имеющими определенное клиническое сходство с эхинококкозом и требующими проведения дифференциальной диагностики, а также 30 человек доноров. Помимо этого были обследованы 111 человек в сроки от 6 месяцев до 10 лет, которые ранее были оперированы по поводу эхинококкоза.
Для реализации поставленных задач, помимо общеклинического обследования (общий анализ крови, мочи, содержание билирубина, общего белка, сулемовая и формоловая пробы, электрокардиография (ЭКГ), флюорография) использовали и специальные методы УЗИ до операции, в момент ее выполнения, при выписке и в отдаленные сроки, иммунологические реакции РЛА, ИХЛ и при необходимости использовали компьютерную томографию.
Хемилюминесцентные исследование осуществлялось на специальном аппарате - хемилюминометре КШДА-1, в диапазоне длины волн от 300-600 нм, работа которого основана на регистрации возникшей вспышки хемилюминесценции, расположенном на невидимом спектре излучений.
С целью сравнения и определения чувствительности хемилюминесценции проводили серологические тесты: РЛА у 128 больных с рецидивным эхинококкозом различной локализации, подтвержденным на операции.
Методика основана на изучении интенсивности излучения иммунохемилюминесценции (ИХЛ) активированной люминолом. Преимущество данного метода заключается в том, что благодаря использованию цельной крови, как внутри, так и во вне клетки происходят сложные иммунохимические реакции с антигеном эхинококковой жидкости и антителом цельной крови, тем самым усиливает свечение, повышая информативность и специфичность метода.
Методика осуществляется следующим образом. У пациента берется кровь, в которой содержаться исследуемые компоненты (антитела). В кровь добавляются антигена (эхинококковая жидкость), активные в отношении этих веществ, меченные специальными химическими элементами (активаторы хемилюминесценции). При реакции активаторов с активными формами кислорода образуется свечение. Как правило, используется люминол. По интенсивности свечения в специальных анализаторах определяется наличие антитела и количественное показатели.
Результаты и обсуждение. Анализ результатов исследования показал, что при оценке показателей иммунохемилюминесценции цельной крови имеет значение два показателя: интенсивность хемилюминесценции и время достижения максимального показателя свечении.
Реакция ИХЛ цельной крови была применена у 109 больных с первичным эхинококкозом. При анализе данных установлено, что у больных эхинококкозом интенсивность показателя ИХЛ составила 73.9 ± 1.8 ᵡ 105 квант/с ᵡ 4π. Кинетика ИХЛ цельной крови у различных групп обследованных дана на рис. 1.
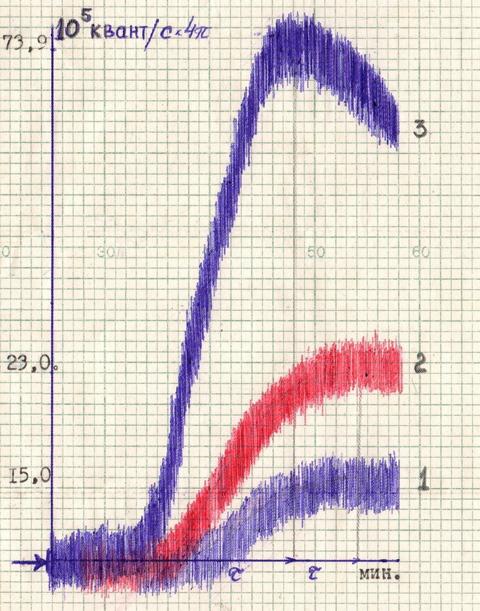
Рис. 1. Кинетика иммунохемилюминесценции (ИХЛ) цельной крови: 1. ИХЛ у практически здоровых лиц (доноры), 2. ИХЛ у больных с другими заболеваниями печени и легких, 3. ИХЛ у больных с рецидивным эхинококкозом.
Контрольную группу составили больные с заболеваниями печени и желчевыводящих путей, больные с опухолями печени и легких, которые имели сходную клиническую картину с эхинококкозом. У больных с другими заболеваниями печени и легких интенсивность свечения составила 23.0 ± 0.9 ᵡ 105 квант/с ᵡ 4π, а время - 16.7 ± 1.7 мин. У доноров показатели были соответственно 15.0 ± 1.8 ᵡ 105 квант/с ᵡ 4π (табл. 1).
Таблица 1. Показатели ИХЛ у практически здоровых лиц и у больных с рецидивом заболевания
Из 136 больных с рецидивным эхинококкозом у 94 был неосложненный, у 42 человек - осложненный эхинококкоз. Сроки, прошедшие после операции, были от 1 года до 10 лет и больше. У лиц с неосложненным эхинококкозом показатели хемилюминесценции составили: 83.5 ± 1.4 ᵡ 105 квант/с ᵡ 4π, а при осложненном эхинококкозе - 63.4 ± 1.5 ᵡ 105 квант/с ᵡ 4π, а время достижения - 12.1 ± 2.2 мин.
Исследуя в динамике послеоперационный период установлено, что при радикально выполненной операции интенсивность ИХЛ постепенно снижалась, а через 3-5 лет после операции показатели ее не отличались от данных полученных у больных с различными заболеваниями печени и легких и доноров. В случаях не радикальности операции и оставлении резидуальных кист интенсивность ИХЛ оставалась на прежнем уровне или незначительно снижалась.
Довольно часто трудно отдифференцировать в послеоперационном периоде остаточную полость после эхинококкэктомии от резидуального эхинококкоза. Известные нами иммунологические тесты часто дают ложноположительные или ложноотрицательные результаты. Показатель интенсивности ИХЛ у больных с остаточными полостями составил 56.2 ± 6 ᵡ 105 квант/с ᵡ 4π, время - 14.3 ± 1.9 мин. , что в 1,5 раза меньше по сравнению с рецидивным эхинококкозом. Эту методику ИХЛ цельной крови мы ставили при поступлении, при выписке и в отдаленные сроки после операции.
РЛА в диагностике первичного эхинококкоза оказалась высоко информативной - до 95-96%, но в диагностике рецидива и, особенно, в дифференциальной диагностике остаточных полостей после эхинококкэктомии ценность этой реакции снижается, так как положительная реакция сохраняется длительное время и после удаления всех кист. Мы исследовали РЛА у 67 больных. Из 41 больных с рецидивным эхинококкозом, который в последствии был подтвержден на операции, у двух реакция была отрицательной и еще у двух сомнительной. Чувствительность составила менее 94%. У остальных больных реакция была положительной.
У 23 больных с наличием остаточной полости также исследована РЛА. Срок прошедший после операции был от одного года до 6 лет. Из 23 пациентов у одного реакция была отрицательной, у второго - сомнительной, у остальных - положительная, в более низком титре. Следовательно, РЛА не может быть использована с целью дифференциальной диагностики рецидива эхинококкоза от остаточной полости после эхинококкэктомии. Кроме того нужно отметить, что в связи с разрывом связи с бывшими республиками СНГ, возникли трудности в приобретении реактивов и диагностикума. В постановки реакции имеются элементы субъективизма, результаты получаем не ранее суток.
Таким образом разработанная нами реакция иммунохемилюминесценции цельной крови активированной люминалом, является простой в выполнении, дает возможность в короткое время и с меньшими затратами диагностировать рецидивный эхинококкоз. Чувствительность методики доходит до 97-98%.
Применение этой реакции совместно с инструментальными методами диагностики способствует раннему выявлению рецидива эхинококкоза и своевременному лечению с целью снижения осложнений и летальности.
Оперативное лечение рецидива эхинококкоза представляет собой трудности в техническом плане и в связи с тем, что у большинства больных имеют место осложненные формы эхинококкоза, наличие спаечного процесса и выраженной интоксикацией. Здесь необходимо избрать наиболее рациональный доступ, который бы позволял провести тщательное обеззараживание содержимого кисты и надежно ликвидировать полость фиброзной капсулы.
При рецидивном эхинококкозе легкого проводилась боковая торакотомия в 6-м межреберье, при поражении правого легкого и печени лишь в одном случае применен торакоабдоминальный доступ, а в остальных случаях торакотомия, удаляли кисты легкого, а затем доступ Федорова-лапаротомия и осуществлялось эхинококкэктомия печени. При локализации кист в правой доли печени применялся в основном доступ по Федорову и лишь при диафрагмальной локализации - внеплеврально- внебрюшинный доступ по Мельникову, а при локализации кист в левой доли печени и брюшной полости - срединный доступ.
Обеззараживание содержимого кист осуществлялось термическим способом, и только при легочной локализации полость фиброзной капсулы обрабатывалась спиртом и йодонатом.
Наибольшие трудности представляла ликвидация фиброзной капсулы. При легочной локализации у 15 больных применена методика Вишневского А.А., а у остальных использован капитонаж с использованием нерассасывающего материала, либо инвагинации, но с обязательным ушиванием бронхиального свища.
При локализации кист в печени и других органов брюшной полости метод ликвидации полости фиброзной капсулы зависел от локализации, размера и состояния кист, а также возраста и общего состояние больного. В основном использован закрытый метод, разработанный в клинике. К радикальным операциям при гидатидозном эхинококкозе печени относили выполнение идеальной эхинококкэктомии без вскрытие хитиновой оболочки. После идеальной эхинококкэктомии фиброзную капсулы полностью или субтотально иссекали, а раневую поверхность печени закрывали путем гепатизации или оментогепатопексии.
Наиболее радикальным методом хирургического лечения при эхинококкозе является резекция печени, сущность которой заключалась в полном удалении паразитарной кисты с перикистозными тканями и тем самым предотвращались рецидивы заболевания и развитие послеоперационных осложнений - нагноение остаточной полости, формирование наружного желчного свища, абсцессов.
При больших кистах, либо при нагноении применен полузакрытый метод: после обеззараживания содержимого кист быть положен органосохраняющий принцип эхинококкэктомия с последующей надежной ликвидацией или рациональным дренированием остаточной полости, предупреждающей развитие осложнений и рецидивов.
При выявлении небольших размеров остаточных полостей после эхинококкэктомии без признаков нагноение следует продолжить динамические наблюдение за больными с обязательным контролем не реже одного раза в 3 месяцев, а при нагноении начинать лечение с черезкожно-черезпеченочного дренирования по контролем УЗИ, которое можно использовать как самостятельный метод лечения. Либо в качестве предоперационной подготовки.
Таким образом, наши исследования показали, что рецидив эхинококкоза довольно часто встречается и в наше время, диагностика его должна включать комплекс исследований: ультразвуковое иследовании (УЗИ), компьютерная томография (КТ), ИХЛ цельной крови с эхинококковым антигеном.
Применение ИХЛ цельной крови позволяет провести дифференциальную диагностику между рецидивом заболевания и остаточной полости после эхинококкэктомии, а следовательно, и избирать наиболее рациональный метод лечения.
Выводы
- ИХЛ цельной крови является высокочувствительным (98%) методом диагностики рецидивного, резидуального эхинококкоза.
- Использование этой методики в динамике позволяет отдифференцировать рецидивный, резидуальный эхинококкоза от остаточных полостей после эхинококкэктомии, что имеет значение в выборе тактики метода оперативного лечения.
- Выбор доступа и метода ликвидации полости фиброзной капсулы при рецидиве эхинококкоза должен определяться локализацией кист, величиной и характером осложнении. При рецидиве эхинококкоза операция обязательно должна сопровождаться интраоперационным УЗИ с целью выявления и удаления всех эхинококковых кист.
