Актуальность. До настоящего времени диагностика и оценка эффективности лечения пневмонии у глубоконедоношенных новорождённых является актуальной проблемой. Симптомы очагового и системного воспаления у таких детей могут быть недостаточно выражены. Чувствительность рутинных методов диагностики пневмоний снижается при иммунодефицитных состояниях, до 30% случаев на рентгенограмме легких может не выявляться характерных изменений, при посеве аспиратов на флору с определением чувствительности к антибиотикам роста микроорганизмов достаточно часто не определяется [1,2]. Возникает необходимость поиска дополнительных методов диагностики и оценки эффективности лечения пневмонии у глубоконедоношенных детей. Поэтому мы провели цитологическое исследование фарингеальных аспиратов. Этот метод позволяет изучить количественный и качественный клеточный состав фарингеальных аспиратов. Выполнение цитологического исследования особенно актуально при отсутствии четких клинико-лабораторных и рентгенографических признаков, позволяющих провести диагностику дыхательных расстройств. Безусловно, современная медицина располагает более совершенными методами исследования – цитоспиновым и электронномикроскопическим, позволяющими точно дифференцировать клеточный состав аспирата [3-6]. Эти методики предполагают наличие дорогостоящего медицинского оборудования и реактивов для фиксации нативного материала, требуют специальной подготовки персонала, в связи, с чем применимы далеко не в каждом лечебном учреждении. В целях удешевления и упрощения исследования используется цитологическое изучение состава фарингеальных аспиратов на светооптическом уровне, выполнимое в любых условиях [7]. В ряде случаев результаты этого исследования могут оказаться решающими при диагностике легочной патологии (в том числе у глубоконедоношенных новорожденных) и определяющими дальнейшую лечебную тактику.
Материалы и методы. Фарингеальный аспират забирался двукратно на 1-2 день жизни и через 3-4 дня по стандартной методике [8]. Мазки из аспиратов готовили сразу, либо в течение 1-го часа после взятия материала, что служит непременным условием для повышения ценности исследования. Препараты окрашивали по Граму и гематоксилином-эозином.
Оценка состава фарингеальных аспиратов включала подсчет эпителиальных клеток (альвеолоцитов, клеток реснитчатого эпителия) и полиморфноядерных лейкоцитов. Результат выражался в процентах при сплошном анализе 100 клеток. Исследование проводилось на световом микроскопе «Micros» (Австрия) при увеличении в 1000 раз.
Статистическая обработка полученных результатов проводилась с использованием программы Microsoft Excel 2003, версия 7,0, STATISTICA 6.1., MedCalc. Анализ и описание количественных данных проводился с учетом ненормального распределения признака. Определялись медиана (Ме) и интерквартильные размеры – UQ-LQ (25%-75% процентили). Уровень значимости различий между средними величинами (р) определялся по критериям Манна-Уитни, Колмогорова-Смирнова, Вальда-Вольфовица.
Результаты и обсуждение. Нами было проведено цитологическое исследование фарингеальных аспиратов 104 недоношенных новорожденных со сроком гестации 24-31 недели с очень низкой (ОНМТ) (47 детей) и экстремально низкой массой тела (ЭНМТ) (57 детей) при рождении, имевших дыхательные нарушения. Все обследованные глубоконедоношенные дети были разделены на две клинические:
I – 43 ребенка с респираторным дистресс-синдромом (РДС);
II – 61 ребенок с врожденной пневмонией.
У пациентов обеих групп более половины альвеолоцитов находились в состоянии дистрофии (62,5% и 66% в I и II группах соответственно; рI-II>0,05). Однако некробиотические и некротические процессы в альвеолоцитах статистически значимо чаще встречались у детей с врожденной пневмонией по сравнению с новорожденными с РДС (23% и 33% в I и II группах, соответственно; рI-II<0,05) (табл.1).
Таблица 1. Особенности состояния альвеолоцитов в мазках фарингеальных аспиратов в динамике заболевания у глубоконедоношенных новорожденных с дыхательными расстройствами
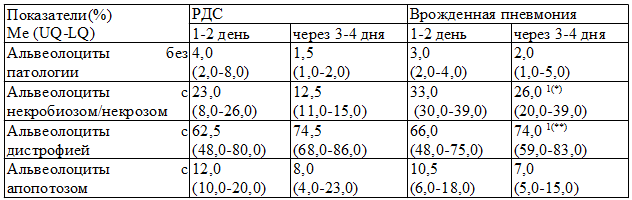
Примечания: здесь и далее р – критерий достоверности различий; 1 – статистическая значимость различий результатов между данным показателем в динамике лечения в группе детей с врожденной пневмонией; *, ** р = 0,01
Выявленные различия, согласно литературным данным, обусловлены прямым токсическим воздействием на клетки альвеолярного эпителия продуктов жизнедеятельности вирусов и бактерий у детей с врожденной пневмонией, приводящим к патологическому омертвлению клеток, а также более выраженным повреждающим действием искусственной вентиляции легких на альвеолярный эпителий [9].
Альвеолоциты в состоянии апоптоза чаще выявлялись при РДС по сравнению с врожденной пневмонией (12% и 10,5% в I и II группах соответственно; рI-II>0,05). Альвеолоциты без патологических изменений также несколько чаще обнаруживались у детей с РДС, однако различия в исследуемых группах были не достоверными.
Клетки реснитчатого эпителия обнаруживались в незначительном количестве в мазках фарингеальных аспиратов у новорожденных обеих исследуемых групп (табл.2). Большинство клеток находились в состоянии дистрофии. Клетки с необратимыми изменениями в виде некробиоза/некроза встречались лишь у детей с врожденной пневмонией, что служит свидетельством наиболее тяжелых изменений реснитчатого эпителия при указанной патологии.
Таблица 2. Состояние клеток реснитчатого эпителия в мазках фарингеальных аспиратов
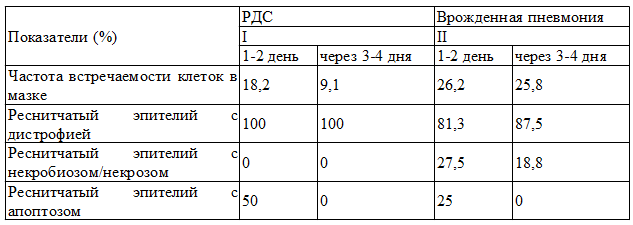
Примечания: рI-II>0,05
Анализ содержания полиморфноядерных лейкоцитов в мазках фарингеальных аспиратов проводился путем подсчета среднего количества лейкоцитов в поле зрения (при оценке не менее 10 полей зрения) (табл.3). Результат выражался в процентах при сплошном подсчете не менее 100 клеток. Полученные результаты показали, что лейкоциты в мазках, взятых в 1-2 день жизни, были выявлены только у детей с врожденной пневмонией, что подтверждает наличие у них воспалительного процесса в легочной ткани (0% и 23% в I и II группах, соответственно, рI-II<0,05).
Таблица 3. Содержание полиморфноядерных лейкоцитов в мазках фарингеальных аспиратов у глубоконедоношенных новорожденных с дыхательными расстройствами
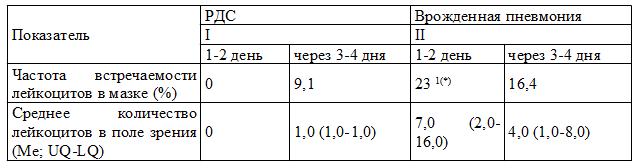
Примечание: 1 - статистическая значимость различий результатов по сравнению с группой детей с РДС; * р = 0,045
У большинства детей с врожденной пневмонией в мазках фарингеальных аспиратов присутствовала бактериальная кокковая и/или палочковая флора. У новорожденных с РДС лишь в 1-м случае констатированы единичные кокки в мазке. Подобная картина биоценоза обусловлена причинными факторами этих заболеваний.
При оценке клеточного состава фарингеальных аспиратов, полученных в динамике проводимого лечения (через 3-4 дня от предыдущего исследования), было выявлено, что в группе детей с РДС значимых различий между показателями не отмечалось. В группе детей с врожденной пневмонией на фоне лечения наблюдалось статистически значимое снижение количества деструктивных форм альвеолоцитов в состоянии некробиоза/некроза (р<0,05) и повышение числа альвеолоцитов с дистрофией (р<0,05), в совокупности указывающие на доминирование обратимых изменений в клетках [10]. Также отмечалось снижение числа полиморфноядерных лейкоцитов в поле зрения у детей с врожденной пневмонией.
У детей с тяжелым течением врожденной пневмонии в мазках фарингеальных аспиратов, взятых повторно через 3-4 дня, наблюдалось большое количество клеточного детрита в виде фрагментов цитоплазмы и ядер альвеолоцитов, эпителиальных клеток бронхов и лейкоцитов. Также визуализировались пласты слущенных клеток в состоянии глубокой дистрофии, некроза и некробиоза; большое количество полиморфноядерных лейкоцитов; обильное обсеменение микрофлорой. Увеличение количества альвеолоцитов в состоянии некроза/некробиоза в цитограмме указывало на неэффективность проводимого лечения.
Заключение. Цитологическое исследование фарингеальных аспиратов отражает морфологическую неоднородность дыхательных расстройств у глубоконедоношенных детей.
1. У детей с врожденной пневмонией цитологическая картина фарингеальных аспиратов характеризуется наличием бактериальной флоры, признаками гибели клеток альвеолярного эпителия преимущественно в виде некробиоза и некроза, а также наличием полиморфноядерных лейкоцитов. Перечисленные особенности клеточного состава фарингеальных аспиратов могут служить дополнительным диагностическим критерием указанной патологии у глубоконедоношенных детей.
2. Цитологическое исследование фарингеальных аспиратов в динамике неонатольного периода может быть дополнительным способом оценки эффективности лечения врожденной пневмонии у глубоконедоношенных новорожденных. Об эффективности терапии свидетельствует стабильное количество или снижение числа альвеолоцитов в состоянии некробиоза/некроза в фарингеальном аспирате в динамике лечения.
