Синдром оперированного позвоночника - длительная или повторяющаяся хроническая боль в нижней части спины и/или в ногах после успешной с анатомической точки зрения операции на позвоночнике [8]. Сохранение болевого синдрома после хирургической декомпрессии поясничных и крестцовых корешков – достаточно частое явление. Рецидивные боли в спине после хирургического лечения грыж межпозвонковых дисков поясничного отдела позвоночника отмечаются у 5-38% оперированных больных [6].
Выделяют хирургические (стеноз спинального канала, внутреннее разрушение диска, рецидив грыжи диска, спондилолистез, синовиальная киста, «перемежающаяся сосудистая хромота», нестабильность позвоночно двигательного сегмента, снижения высоты межпозвоночного диска, псевдоменингоцеле, псевдоартроз) и нехирургические (эпидуральный фиброз, дегенерация межпозвонкового диска, радикулопатия, фасеточный синдром, синдром крестцово-подвздошного сочленения, рефлекторная симпатическая дистрофия, арахноидит, психологические факторы) причины синдрома оперированного позвоночника [7,9].
По мнению ряда авторов, одной из причин остаточных болей после удаления грыжи диска, является рубцовый процесс в позвоночном канале [1]. По другим литературным данным, этой причиной считается травматизация корешков во время операции [4]. Некоторые исследователи доказали, что причиной болевого синдрома может быть рецидив грыжи диска [2] и стеноз позвоночного канала [3]. В последнее время в среде некоторых ученых все больше утверждается мнение, что одной из важных причин возникновения остаточного болевого синдрома является наличие нестабильности в оперированном сегменте [5]. В последние несколько лет с улучшением качества диагностики в нашей стране значительно увеличилось число больных, которым проводились операции в связи с грыжами поясничных межпозвонковых дисков. К сожалению, у части этих больных по окончании курса лечения сохраняется болевой синдром.
Цель исследования: выяснить, этиологию болевого синдрома у больных, оперированных по поводу грыж поясничных межпозвонковых дисков, нестабильность в оперированных сегментах и ее значение в генезе остаточных болевых синдромов.
Материалы и методы. Проводилось ретроспективное исследование истории болезней и амбулаторных карт 426 больных, оперированных в Республиканском Научном Центре Нейрохирургии в 2007-2008 г. по поводу грыж поясничных межпозвонковых дисков. Важным в нашем обследовании было выявление нестабильности во время операции в одном или двух оперированных сегментах. По этой причине все больные разделены на 2 группы. В 1-ю группу вошли 312 (73,2%) больных, у которых во время операции нестабильность не выявлена, или не было указания на ее наличие в истории болезни, во 2-ю -114 (26,8%) больных, у которых на операции обнаружена нестабильность в одном или двух смежных сегментах.
Оценку состояния в отдаленном периоде проводили методом опроса больных и составления анкет, и была проведена функциональная рентгенография позвоночника (рис. 1, 2).
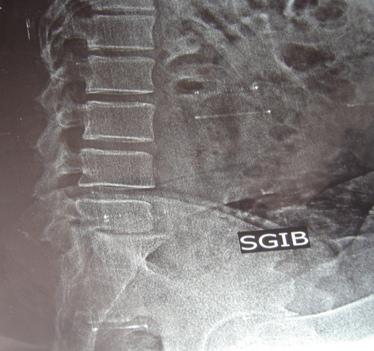
Рис. 1. Функциональная спондилография - с максимальным сгибанием отмечается ретролистез VL5 позвонка на 4 мм.
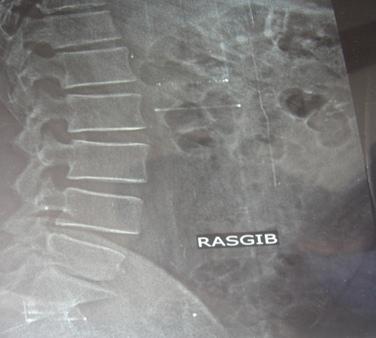
Рис. 2. Функциональная спондилография - с максимальным разгибанием отмечается антелистез VL5 позвонка на 3 мм.
При этом сохранявшиеся неврологические нарушения и болевой синдром оценивались при помощи разработанных нами критериев, в основе которых была классификация Нюрика, где отличному результату соответствует 1 балл, хорошему – 2, удовлетворительному - 3, неудовлетворительному – 4 балла.
Изучали следующие признаки: наличие или отсутствие болевого синдрома, ортопедические и неврологические нарушения (поясничный лордоз, сколиоз, подвижность в поясничном отделе позвоночника, движение в ногах, нарушения чувствительности, симптом Лассега, нарушение функции тазовых органов), инвалидность и трудовой статус больных.
Итоговая оценка отдаленных результатов лечения проводилась путем суммирования баллов. Отличному результату соответствовала сумма баллов меньше 25, хорошему - 26-36 баллов, удовлетворительному - 35-43, и неудовлетворительному свыше 44. В исследовании также имело значение соблюдение больными в первые 6 месяцев охранительного режима для позвоночника, занятия лечебной физкультурой, санитарно-курортного лечения.
Результаты и обсуждение. По амбулаторным картам трудовой статус рассматривался через 2-3 года после операции. К этому времени 201 (64,4%) больных 1-й группы вернулись к прежней работе, остальные 111 по разным причинам не работали, из них лишь, 15 (4,8%) имели инвалидность - 6 в связи с послеоперационным спаечным эпидуритом, 3 по причине сахарного диабета, 3 с каудо синдромом, 3 по причине ишемической болезни сердца. К прежней работе во 2-й группе вернулось 69 (60,5%) человека, 36 (31,6%) нигде не работали, из них у 9-х (7,9%) имело место инвалидность: 3 – ишемическая болезнь сердца, 6 – рубцово-спаечный эпидурит. Таким образом, 285 (94,6%) больных 1-й группы и 102 (89,5%) 2-й группы вернулись к социально активному образу жизни.
Отдаленные результаты лечения в группах распределились следующим образом: в 1-й группе отличный результат составил 82,7% (258 больных), хороший – 15,4% (48 больных), удовлетворительный – 1,9% (6 больных). Во 2-й группе – отличный результат составил 84,2% (96 больных), хороший 10,53% (12 больных), удовлетворительный – 5,26% (6 больных) соответственно. Как видно из приведенных данных, отличные и хорошие результаты в обеих группах в процентном соотношении примерно одинаковы.
Болевой синдром в пояснице и остаточные ортопедические нарушения наблюдались у 27 (8,7%) больных в 1-й группе. Из них у 6 отмечались умеренные боли в пояснице, возникавшие при физических и статодинамических нагрузках, в состоянии покоя в горизонтальном положении эти боли проходили. У 24 боли были периодические, не зависели от положения тела, у 6 – сохранился сколиоз, у 9 – уплощенный поясничный лордоз. У 6 больных этой группы боли носили корешковый характер, у одного сохранялся положительный симптом Лассега. Чувствительные нарушения в виде гипестезии в зоне иннервации одного спинномозгового корешка отмечались у 9, сохраняющаяся слабость в стопах – у 6 больных. У одной больной остались нарушения функции тазовых органов по типу задержки мочи и стула. В течение первых 6 месяцев все больные первой группы соблюдали охранительный режим для позвоночника, лечебной физкультурой занимались 213 больных.
Таким образом, для больных 1-й группы, в целом, характерно положительная динамика болевого синдрома и неврологических нарушений.
Во 2-й группе у 15 (13,2%) больных отмечался в той или иной степени выраженный остаточный болевой синдром, из них у 6 больных боли были только в пояснице и связаны с физическими нагрузками и положением тела, у 9 - интенсивность болей не зависела от положения тела, и носила периодический характер, у 6 - сохранялся уплощенный лордоз, у 3 - сколиоз. У 3 больных боли носили корешковый характер, и отмечался положительный симптом Лассега. Чувствительные нарушения в виде гипестезии в зоне иннервации спинномозгового корешка наблюдались у 6, слабость в стопах - у 3 больных. Все 114 больных этой группы в течение первых 6 месяцев соблюдали режим, занимались лечебной физкультурой.
Следовательно, во 2-й группе, как и в 1-й, отмечена положительная динамика болевого синдрома. Тем больным обеих групп, у которых сохранялись боли в пояснице, связанные с положением тела и физическими нагрузками (6 больных 1-й и 6 больных 2-й группы) произведены функциональные рентген снимки в положении максимального сгибания и разгибания поясничного отдела позвоночника. При этом у больных отмечается антелистез с максимальным смещением до 4 мм у 5 больных 1-й и 4 больных 2-й группы, ретролистез с максимальным смещением до 3мм у 1 больной 1-й группы и 2 больной 2-й группы.
У части больных в послеоперационном периоде отмечались признаки нестабильности, и снижения высоты межпозвоночного диска, что может быть признано синдромом оперированного позвоночника.
Таким образом, анализируя результаты предварительных исследований можно думать, что в отдаленном периоде у больных с поясничным остеохондрозом, оперированных по поводу грыж поясничных межпозвонковых дисков, нестабильность в оперированных сегментах играет роль в этиологии постоперационных болей разной степени. Это значит, что в генезе остаточных болевых синдромов роль нестабильности в оперированных сегментах имеет важное место.
Выводы
- Нестабильность визуально определяемая у больных с грыжами поясничных межпозвонковых дисков во время операции, в отдаленном периоде и проявляется рентгенологически.
- В отдаленном послеоперационном периоде нестабильность в генезе остаточных болей, играет значительную роль.
- Устранения болевого синдрома при нестабильности одного или более сегментов путем спондилодеза требует дальнейшего исследования.
