Одной из ведущих проблем в акушерстве является внутриутробное инфицирование плода (ВУИ), так как оно связано с опасностью нарушения развития плода и рождения больного ребенка [3, 5]. Актуальным является определение роли внутриутробной нейроинфекции в структуре перинатальных повреждений мозга и причинах неврологической инвалидности с детства [1, 4]. Повышение частоты ВУИ возможно обусловлено возрастанием инфицированности женщин репродуктивного возраста, при этом 65-82% случаев у беременных женщин при исследовании материала мочеполовых путей выявляется разнообразная патологическая микрофлора [3, 5]. Подкрепленная лабораторным путем диагностика инфекции у матери протекает иногда без каких-либо признаков воспаления. Внутриматочная инфекция, обусловленная разнообразием бактерий и вирусов, является причиной широкого спектра антенатальной патологии: инфекционных заболеваний плода, фетоплацентарной недостаточности, мертворождений, невынашивания, задержки роста плода и аномалий его развития [7, 8, 10].
Наряду с острым течением инфекции у плода и новорожденного возможно формирование длительной персистенции возбудителя с формированием латентного, медленнотекущего хронического инфекционного процесса. Зачастую инфекционная патология плода часто скрывается за такими диагнозами, как внутриутробная гипоксия, асфиксия, внутричерепная травма новорожденного. У 50-60% госпитализированных доношенных и у 70% недоношенных детей выявляются инфекционные заболевания [3, 5].
Инфекционные повреждения ЦНС у плода могут приводить к тяжелым, а иногда и не поправимым последствиям в будущем. Внутриутробная нейроинфекция может манифестировать у новорожденного как тяжелой неспецифической неврологической симптоматикой сразу после рождения (коматозное состояние, судороги), так и незначительными проявлениями, замаскированными недоношенностью и незрелостью [2, 6, 7].
При наличии внутриутробного инфицирования не обязательно развитие инфекционного заболевания у плода. Для выявления ВУИ необходимо наличие данных лабораторного исследования в сочетании с клинической картиной инфекционного заболевания, а так же использования ультразвуковой диагностики [2, 9].
Целью нашего исследования явилось изучение роли эхографической диагностики нейроинфекции у плода и новорожденного.
В последние годы на базе ФГУ «НЦАГиП им В.И. Кулакова» Минздравсоцразвития России разработаны и внедрены в практику новые методические приемы эхографического обследования мозга у плода и новорожденного. В данном случае речь идет о мультиплоскостной методике сканирования головного мозга у плода и новорожденного, а так же 3D/4D эхография, позволяющие достоверно визуализировать эхографические признаки нейроинфекции у плода и новорожденных.
Произведен ретроспективный анализ 77 ультразвуковых исследований 67 беременных женщин. В первой группе (29 беременных женщин – 43,3%) отмечены ультразвуковые признаки инфекции, за исключением локализации в ЦНС у плода. Во второй группе (38 беременных женщин – 56,7%) отмечены различные ультразвуковые признаки нейроинфекции у плода.
Эхографическое обследование плодов производилось при помощи различных ультразвуковых приборов с использованием как трансабдоминального, так и трансвагинального доступов датчиками частотой 3,5-7,5 МГц. В некоторых случаях использовалось 3D/4D оборудование. При ультразвуковом исследовании всех плодов производилось сканирование головного мозга плода с использованием трех взаимно перпендикулярных плоскостей (горизонтальной, фронтальной, сагиттальной). Ультразвуковая 3D/4D методика сканирования была акцентирована на анализе стандартных сагиттальных и фронтальных плоскостей.
У всех женщин при исследовании были отмечены различные ультразвуковые маркеры внутриутробной инфекции. При этом у 29 беременных женщин (I группа) отмечены кальцификаты в паренхиматозных органах в 15 случаях (51,7%), инфекционные кардиомиопатии у 6 (20,7%) женщин, неимунная водянка – 3 (10,3%), маловодие – 4 (13,8%), многоводие – 4 (13,8%), обструктивные заболевания мочевыводящей системы у плода в 6 (20,7%) случаях (рис. 1).
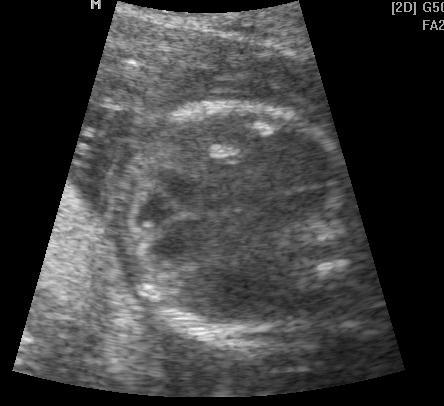
Рис. 1. Эхограмма. Поперечное сканирование. Беременность 21 неделя. Кальцификаты в печени у плода.
У остальных 38 беременных (II группа) выявлены различные ультразвуковые маркеры нейроинфекции.
Возраст матерей в обеих группах находился в пределах от 18 до 41 года, в среднем составлял 28,3 ± 6,2 и 27,7± 5,1 соответственно. Различия в возрасте по группам недостоверны (р > 0,05). Соответственно начало менархе в 13,8±1,1 года в первой группе и 13,4±1,2 года во второй группе. Начало половой жизни у женщин первой группе отмечено с 18,5±1,6 года и во второй группе начало половой жизни с 18,6±1,7 года.
Первобеременные в обеих группах составили – соответственно 47% и 43%. Число первородящих в обеих группах было выше, чем повторнородящих – 67% и 63,7%.
При изучении репродуктивного анамнеза в основной группе 20% женщин были первобеременными, 80% — повторнобеременными. Среди повторнобеременных 72,5% в анамнезе имели медицинские аборты, а 27,5% — самопроизвольные выкидыши в разные сроки беременности. Во второй группе первобеременные составили 75%, имевшие медицинские аборты — 6%, самопроизвольные аборты у 4% женщин.
При оценке соматической заболеваемости в обеих группах отмечены заболевания желудочно-кишечного тракта (у 32% в первой группе и у 36% во второй группе), заболевания мочевыделительной системы 26,7% в первой группе и у 21,3% второй группы (p>0,05), что свидетельствует о наличии факторов риска развития внутриутробного инфицирования в организме беременной женщины обеих групп. При анализе гинекологических заболеваний выявлен высокий процент распространенности воспалительных и фоновых заболеваний шейки матки в обеих группах - 58% и в 61% (p>0,05). Воспалительные заболевания придатков матки в анамнезе отмечены у 38% и 43% беременных соответственно группам (p>0,05).
Течение беременности в обеих группах было осложнено в первом триместре угрозой выкидыша у 23% в первой группе и у 29% во второй группе. Ранний токсикоз выявлен у 13% в первой подгруппе и у 18% во второй подгруппе. В обеих группах выявлены различные урогенитальные инфекции. В первой группе частота встречаемости смешанной бактериальной инфекции составила 69%, во второй -54%. Вирусно-бактериальные инфекции составили в первой подгруппе 39%, во второй 47%.
Второй триместр беременности осложнился развитием фетоплацентарной недостаточностью у 25% в первой группе и у 29% во второй группе. Частота угрозы преждевременных родов в первой группе составила 16% во второй 24%. Обострение хронического пиелонефрита выявлено в первой группе у 13%, во второй группе у 19%, бессимптомная бактериурия выявлена у 9% и 15% соответственно наблюдаемым группам.
Третий триместр беременности осложнился угрозой преждевременных родов в первой группе у 2%, во второй группе 13,2%. Плацентарной недостаточнотью в первой группе у 67%, во второй группе у 98% женщин.
Таким образом, в обеих группах встречались осложнения беременности, связанных с восходящей инфекцией половых органов: инфекцией половых органов: инфекция мочевыводящих путей, заболевания шейки матки, диагностированные во время беременности, длительная угроза прерывания беременности, не поддающаяся лечению токолитиками, плацентарная недостаточность.
Показанием для назначения системной антибактериальной или противовирусной терапии явились не только обнаруженные вирусные или бактериальные инфекции, а так же клинические критерии внутриутробной инфекции, а именно, осложнения ассоциированные с инфекцией: инфекционная патология шейки матки, эхографические маркеры внутриутробной инфекции, угроза прерывания беременности, не поддающаяся лечению токолитиками, пиелонефрит или бессимптомная бактериурия.
Учитывая смешанный состав возбудителей и характер микробных ассоциаций у обследуемых женщин обеих групп, отдано предпочтение антибактериальным препаратам широкого спектра действия. Начиная со второго триместра беременности женщины получали препараты метронидозола, джозамицина, кларитромицина, в третьем триместре – препараты клиндамицина, азитромицина.
При наличии активной герпетической инфекции беременные женщины получали ацикловир в сочетании с противогерпетическим иммуноглобулином и вифероном-2, при цитомегаловирусной инфекции –специфический противоцитомегаловирусный иммуноглобулин для внутривенного введения, виерон-2, в третьем триместре – в сочетании с валацикловиром.
Одновременно с терапией, направленной на элиминацию возбудителя, проводилась коррекция иммунного статуса и создание колонизационной резистентности кишечника и влагалища (бифидумбактерин, нормофлорины).
В ходе проведённых исследований установлено, что в I группе во всех случаях развитие структур ЦНС у плодов соответствовали гестационному возрасту, без аномалий развития головного мозга. Новорожденные рождены на сроке 36-40 недель, с оценкой по шкале Апгар 7-8 баллов. В данной группе у 25(86,2%) новорожденных наблюдались различные варианты дезадаптации после родов: синдром дыхательных расстройств, морфофункциональная незрелость, общий отечный синдром, задержка развития роста плода. Летальных исходов в данной группе не отмечено, и все новорожденные переведены на второй этап выхаживания.
Во II группе у 5 беременных (13,2%) проявление нейроинфекции выявлено в середине второго триместра, при этом 4 беременности (10,5%) закончились преждевременными родами в сроках 26-31 недели гестации, с гибелью новорожденных на 5-14 сутки жизни. В одном случае (2,6%) ребенок родился на 36 неделе гестации, с оценкой по шкале Апгар 6-7 баллов, с массой 2600г, ростом 44см, при дальнейшем наблюдении у него выявлена грубая задержка психомоторного развития.
У 33 женщин (86,8%) проявление нейроинфекции выявлено в третьем триместре, при этом у 10 женщин (26,3%) выявлены тяжелые формы (с выраженными повреждениями мозгового вещества: кальцификаты, некротические изменения, деформации мозговой ткани). Анализируя исходы беременности в этих случаях, в 2-х наблюдениях (20%) отмечена антенатальная гибель в конце третьего триместра (на сроке 38 недель). В 3-х случаях (30%) новорожденные погибли в неонатальном периоде от тяжелых генерализованных форм инфекции. У 5 живых детей (50%)во всех наблюдениях отмечены тяжелые варианты неврологического статуса (судорги, коматозное состояние, гипотония, рис. 2).
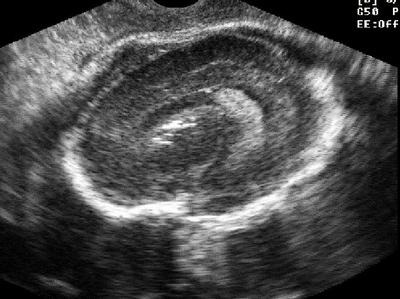
Рис. 2. Эхограмма. Парасагиттальное сканирование. Беременность 29 нед. Нейроинфекция у плода (цитомегаловирус). Гиперэхогенный кальцификат в области головки хвостатого ядра.
У 23 женщины (60,5%) в третьем триместре обнаружены малые формы нейроинфекции (субэпендимальные кисты, минерализационная васкулопатия, начальные проявления наружной и внутренней гидроцефалии, увеличение полости прозрачной перегородки и наличие в ее просвете атипичных септ, субэпендимальные кровоизлияния) (. В 2-х случаях (8,7%) отмечена интранатальная гибель плода на сроках 39-40 недель. У 14 новорожденных (60,9%) отмечены неврологические расстройства различной степени тяжести. В остальных случаях у 7 детей (30,4%) патологическая неврологическая симптоматика на момент рождения отсутствовала (рис. 3).
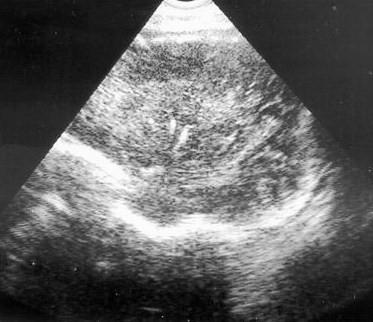
Рис. 3. Эхограмма. Парасагиттальное сканирование. Минерализационная васкулопатия у плода 40 недель гестации.
Таким образом, в результате проделанной работы отмечена зависимость между тяжестью эхографической картины нейроинфекции и исходами общего клинического, а так же неврологического статуса у новорожденных. Успешное пренатальное выявление нейроинфекции возможно при использовании мультиплоскостной методики сканирования или 3D/4D исследования, которые не уступают постнатальному ультразвуковому обследованию мозга. В то же время общепринятые горизонтальные плоскости сканирования головки у плода не позволяли оценить или провести сравнения эхогенности различных отделов мозговых структур. Очень важно для оценки пренатального поражения ЦНС плода - эхографическое выявление кальцификатов в перивентрикулярной и субэпендимальной области, базальных ганглиях или других отделах большого мозга. Обнаружение эхографических признаков нейроинфекции у плода наряду с другими маркерами внутриутробной инфекции или без них, в значительной степени ухудшают прогноз для жизни и здоровья ребенка. Выявление малых форм нейроинфекции у плода, позволяют отнести будущих новорожденных к группе высокого риска инфекционных осложнений после рождения. Выявление нейроинфекции во II триместре беременности является высоким риском летального исхода у плода или новорожденного.
