Рост акушерской и экстрагенитальной патологии, ухудшающей перинатальные исходы, приводит к увеличению абдоминального родоразрешения до 35-40% [3]. Одновременно растет и частота периоперационных осложнений, достигая 1,4-16% [6]. Среди осложнений интраоперационного периода первое место занимают кровотечения смешанного генеза, составляющие 1,5-2,2% [7,8]. На втором месте стоят осложнения, связанные с гиповолемией и гипотоническими состояниями, особенно при нейроаксиальных методах обезболивания [2,5,9]. Частота осложнений региональной анестезии находится в достаточно больших пределах - от 0,46% до 35,0% [9]. Ведущими осложнениями послеоперационного периода являются воспалительные заболевания - частота которых достигает от 15 до 35% [1,4].
Таким образом, одной из основных задач, стоящих перед акушером - гинекологом, анестезиологом и трансфузиологом, является разработка эффективных методов предупреждения и лечения осложнений, и в первую очередь акушерского кровотечения и гиповолемии, включающая адекватное и своевременное восполнение кровопотери, от чего нередко зависит исход родов, жизни и здоровье пациентки [3,4,8]. Неадекватное построение инфузионно-трансфузионной терапии в акушерстве может стать причиной ряда осложнений. В связи с этим в последние годы в акушерской практике развиваются различные способы кровесбережения, из которых наиболее экономически выгодным, безопасным и легко выполнимым методом кровесбережения является аутогемодонорство (АГД) [3,4,6]. Кроме этих преимуществ АГД, имеются литературные сообщения, посвященные иммуностимулирующей роли АГД [2,6].
Имеются научные исследования, посвященные АГД в сочетании с управляемой гемодилюцией [8]. О.В. Рогачевский, Т.А. Федорова отметили, что безопасность данного метода подтверждена исследованием цитохимии крови - увеличение окислительно-восстановительного фермента цикла Кребса сукцинатдегидрогеназы в лимфоцитах периферической крови [6,8].
Предполагается перспективным изучение положительных свойств АГД в комплексной профилактике основных периоперационных осложнений: интраоперационных осложнений и воспалительных осложнений.
Имеющиеся методы кровесбережения неполностью решают проблему профилактики воспалительных осложнений, поэтому разработка новых более эффективных, менее опасных и затратных подходов является актуальным. Одним из перспективных методов, сочетающих профилактику акушерских и анестезиологических осложнений является комбинация АГД с гиперволемической гемодилюцией, с учетом особенностей гемодинамики в сочетании с нейроаксиальными методами анестезии.
Однако до сих пор многие аспекты АГД требуют научных разработки и доказательств. Не исключено, что отсутствие большого количества научных публикаций, опыта среди акушеров - гинекологов и анестезиологов является ведущей причиной недопонимания роли аутотрансфузий в предотвращении периоперационных осложнений.
Вместе с тем остается не до конца изученным сочетание АГД с гиперволемической гемодилюцией (ГГ) и нейроаксиальными методами анестезии (НА).
Цель работы: улучшение течения периоперационного периода при кесаревом сечении путем сочетанного использования аутогемодонорства с гиперволемической гемодилюцией и нейроаксиальными методами анестезии и оценка его эффективности.
Материалы и методы исследования. Обследовано 238 пациенток, родоразрешенных путем операций кесарева сечения, которые составили две группы настоящего исследования.
В зависимости от ведения интраоперационного периода пациентки разделены на две группы. В основную группу включено 126 пациенток, при ведении интраоперационного периода которых, была использована разработанная методика. Контрольную группу составили 112 пациенток с традиционным ведением интраоперационного периода.
У всех пациенток было получено информированное согласие на использование данных обследования в научных целях.
Предложенный нами метод, включающий применение АГД в сочетании с нейроаксиальными методами анестезии и гиперволемической гемодилюцией при абдоминальном родоразрешении основан на имеющихся научных данных [3,7,8] в сочетании с собственными результатами.
Метод АГД в сочетании с нейроаксиальной анестезией и гиперволемической гемодилюцией проводится в несколько этапов.
1 этап. До операции путем оценки комплекса клинических, лабораторных и гемодинамических показателей и при отсутствии противопоказаний к аутогемодонорству, лечащим врачом совместно с врачом анестезиологом-реаниматологом принимается решение о проведении АГД.
2 этап. Перед операцией проводится инфузионная терапия. Процедура выполняется на операционном столе перед проведением нейроаксиальной анестезии. Предварительно в локтевую вену через периферический катетер (G 18-16) проводится инфузия 250 мл 10% гидроксиэтилированного крахмала, затем под постоянным контролем артериального давления (АД), частоты сердечных сокращений (ЧСС), гематокрита (Ht), центрального венозного давления (ЦВД) проводится инфузия физиологического раствора 300-400 мл. После эксфузии крови проводится инфузия 250 мл 6-10% гидроксиэтилированного крахмала.
3 этап. Аутогемодонорство. В течение 12-14 минут проводится эксфузия аутокрови в объеме 400-450 мл со строгим контролем за фетоплацентарным кровотоком путем допплерометрии, в стандартные пластиковые контейнеры с антикоагулянтом.
4 этап. Проведение нейроаксиальной анестезии с продолжением инфузионной терапии в объеме, компенсирующем симпатолитический эффект анестетиков.
5 этап. Реинфузия заготовленной аутокрови проводится в конце операции после хирургического гемостаза.
Метод применяется при отсутствии следующих противопоказаний: тяжелая преэклампсия; тяжелый антенатальный дистресс плода; острые инфекционные заболевания; онкологические заболевания; тяжелая экстрагенитальная патология; гипопротеинемия - общий белок <60 г/л; заболевания крови - коагулопатия, тромбоцитопения (<150 x 109/л).
Эффективность предлагаемого метода оценивалась с помощью следующих видов обследования: анализ клинического течения интра- и послеоперационного периода; гемодинамических показателей матери (минутного объема крови (МОК), ударного объема (УО), ЧСС, АД) и плода (индекса резистентности артерии пуповины (IR АП), индекса резистентности среднемозговой артерии (IR СМА), показателя состояния плода (ПСП) по кардиотографии (КТГ)) во время предоперационной гиперволемической гемодилюции и забора крови.
Определение показателей гемостаза (Ht, активированное частичное тромбопластиновое время (АЧТВ), фибриноген А), эндотоксикоза (лейкоцитарный индекс интоксикации (ЛИИ), С-реактивный белок (СРБ), скорость оседания эритроцитов (СОЭ)), оценки иммунного статуса в интра- и послеоперационном периоде.
Обследование проводилось до эксфузии крови, после реинфузии, на 1-е и 5-е сутки послеоперационного периода.
Статистическая обработка полученных материалов проводилась с учетом формы распределения изучаемого показателя с использованием методов на компьютере IBM PC с помощью прикладных программ «BioStat 2009 Professional». Достоверность различий полученных данных оценивали с помощью определения критерия Стьюдента с поправкой Бонферрони. Критический уровень значимости (р) при проверке статистических гипотез принимали равным 0,05.
Результаты исследования и их обсуждение. При анализе анамнестических данных, возраста обследуемых, соматического здоровья, менструальной, репродуктивной функции, показаний к оперативному родоразрешению принципиальных различий в сравниваемых группах не выявлено (р>0,5). Осложнения данной беременности были у 94% беременных в обеих группах: токсикоз I половины беременности - у 25%, угроза прерывания беременности - у 65%, анемия - у 35%, многоводие - у 20%, умеренная преэклампсия - у 25%. Практически все пациентки входили в группу высокого риска по возникновению воспалительных осложнении (анемия, крупный плод, внутриутробное инфицирование, с инфекционными заболеваниями и воспалительными осложнениями в анамнезе).
Анализ структуры показаний к плановому оперативному родоразрешению в основной группе не выявил достоверных различий с контрольной группой по основным показателям (р>0,5).
Исходное внутриутробное состояние плодов оценивалось на основании данных кардиотокографического, ультразвукового, допплеромитрического исследовании. Интранатально в основной группе ЧСС плода составила 148±10 уд/мин, показатель состояния плода при КТГ равнялся 0,6±0,25,индекс резистентности в артериях пуповины - 0,43±0,07. В процессе забора крови ЧСС плода составляла 140±10 уд/мин, ПСП - 0,8±0,20, что статистически не отличалось от данных контрольной группы (р<0,05).
Клинические характеристики интраоперационного периода были следующие: объем кровопотери - в основной группе 500 ml ±100 ml, в контрольной 800 ml ±100 ml (p=0,01), продолжительность операции в обеих группах колебалась от 30 до 50 минут (р>0,5).
Во время операции АД, ЧСС статистически достоверно не изменялись в обеих группах (р>0,05), так же в конце операции существенных изменений гемодинамики не выявлено. При проведении ГГ отмечалось незначительное понижение АД на 9%, которое стабилизировалось в первые часы послеоперационного периода.
В контрольной группе средние интраоперационные величины гемоглобина и гематокрита составили 104,6±3,8г/л и 30,5±2,3% соответственно, уровень гемоглобина достоверно снизился на 9,3%, гематокрита на 21,5%, эритроцитов на 10,0%, тромбоцитов на 3,7% по отношению к исходным данным. При анализе течения интраоперационного периода, после проведения ГГ, выявлено снижение гемоглобина с 116,5±3,2 г/л до 99,7±3,2г/л, что составляет 14,4% (p=0,01), гематокрита на 21,0%, эритроцитов на 19,4% (p=0,02), тромбоцитов на 8,5% по сравнению с исходными значениями данных показателей (p=0,04). Максимальное снижение наблюдалось на высоте кровопотери.
При исследовании системы гемостаза в контрольной группе на высоте операционной кровопотери отмечается удлинение АЧТВ на 1,2%, достоверных изменений фибриногена А не происходит, тогда как в основной группе максимальное снижение факторов свертывания происходит на высоте кровопотери в результате гемодилюции на фоне разведения прокоагулянтных факторов.
В контрольной группе в 1-е сутки продолжалось снижение показателей гемоглобина (Hb) на 15,8%, гематокрита на 16,5%, эритроцитов на 20%, тромбоцитов на 13,2% от исходных значений. На 5-е сутки произошло снижение Hb, в среднем, на 4,9%, гематокрита на 13,1%, эритроцитов на 5%, тромбоцитов на 3,3% по отношению к исходным значениям. В основной группе в последующие сутки после операции отмечается повышение значений показателей периферической крови - у 75,0% гемоглобин возрос на 5-10 г/л, прирост Ht составил 6-7% (p=0,01). На 5-е сутки характеристики анализируемых показателей были следующие: величина прироста Ht составила 9-10% и Hb - 15-20 г/л(p>0,05).
При исследовании системы гемостаза в контрольной группе с 1-х суток после оперативного вмешательства, развивается заметная активация гемостатического потенциала - укорочение АЧТВ на 6,1%. К 5 суткам послеоперационного периода появились признаки гиперкоагуляции (укорочение АЧТВ на 12,5% повышение фибриногена А на 20,0%); в основной группе фибриноген А не превышал 4,7±0,4 г/л, АЧТВ в пределах 36,5±1,5%.
При анализе гемодинамики и кислородтранспортной функции крови проведено исследование показателей центральной и периферической гемодинамики: регистрируемых - ЧСС, АД, МОК, УО и вычисляемых - сердечный индекс (СИ), индекс общего периферического сосудистого сопротивления сосудов (ИОПСС) выявлены следующие изменения: в контрольной группе с 1-х суток отмечается снижение ЧСС на 23,2% от исходного. МОК снижается на 24%, при увеличении УО на 14%. К пятым суткам после операции происходит снижение УО до исходного уровня и при снижении МОК на 6,6%. Изменения параметров центральной гемодинамики матери характеризовались быстрым статистически достоверным (p<0,05) увеличением объемных показателей работы сердца при одновременном снижении ИОПСС.
В основной группе в течение первых суток после операции уровень ударного объема и минутного объема крови оставался на 20,0% выше по сравнению с исходным (p=0,01); ИОПСС оставался сниженным на 15-20% (p=0,01). К пятым суткам после операции уровень УО приближается к исходному уровню при повышении МОК на 12,1%. Изменения параметров центральной гемодинамики матери характеризовались быстрым статистически достоверным (p<0,05) увеличением объемных показателей работы сердца при одновременном снижении ИОПСС на фоне стабильных значений ЧСС и АД.
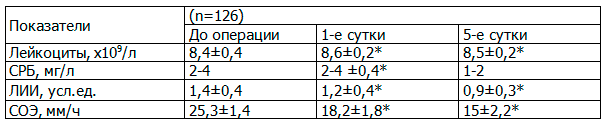
Изучение маркеров воспалительных осложнений. При исследовании лейкоцитарной формулы крови обнаружено, что у всех беременных контрольной группы количество лейкоцитов находилось в пределах физиологической нормы и составило 8,6±0,4 х109/л. На 1-е сутки умеренный лейкоцитоз отмечался у 25% пациенток, сдвиг лейкоцитарной формулы влево у 20,0%. На протяжении всего послеоперационного периода в контрольной группе СОЭ составила в динамике 25,1-31,8 мм/ч, что являлось следствием реакции организма на операционный стресс.
При исследовании лейкоцитарной формулы крови обнаружено, что у всех беременных основной группы количество лейкоцитов находилось в пределах физиологической нормы и составило 8,4±0,4 х109/л, что не имело достоверных различий с контрольной группой (р>0,05). На 1-е сутки умеренный лейкоцитоз отмечался у 8,0% пациенток, сдвиг лейкоцитарной формулы у 9,0% (p=0,01). Данные представлены в табл. 1.
Таблица 1. Показатели эндотоксикоза в основной группе
Примечание: здесь и далее *- коэффициент статистической значимости р<0,05 между основной и контрольной группой.
Всем обследованным проведено определение уровня С-реактивного белка как маркера острой фазы воспаления, который в отличие от СОЭ не подвержен изменениям под влиянием беременности. Выявлено, что все пациентки как контрольной, так и основной группы имели отрицательный тест на СРБ (СРБ<5 мг/л) до операции, что не имело достоверных различий (р>0,05). На 1-е сутки положительный тест выявлен у 30 беременных (26,8%), средний уровень СРБ в группе составил 10,2±1,12 мг/л контрольной группы. В основной группе на 1-е сутки положительный тест выявлен у 10 беременных (12,6%), средний уровень СРБ в группе составил 8,1±1,1 мг/л(p=0,01). К 5-м суткам после проведенной антибактериальной терапии отмечена нормализация уровня СРБ у всех пациенток обеих групп, что не имело достоверных различий.
Определение ЛИИ у пациенток контрольной группы до операции выявило повышение значении до 4,5 усл.ед., в основной группе показатели ЛИИ не имели достоверных различий с контрольной группой (р>0,05). В контрольной группе к 1-м суткам послеоперационного периода значения ЛИИ увеличивается на 11,0% и у 90,0% пациенток на 5-е сутки превышает нормальное значение. Данные показатели являются предикторами воспалительных осложнений. В основной группе к 1-м суткам послеоперационного периода значения ЛИИ снижается до 1,2усл.ед. у 90,0% пациенток, на 5-е сутки показатели ЛИИ находились в пределах 0,5-1,2 усл.ед. (p=0,01).
Исследование цитокинового статуса интраоперационно (табл.2) показало, что между пациентками основной и контрольной групп не выявлено существенных различий в уровне провоспалительных цитокинов - интерлейкина-6 (ИЛ-6),фактора некроза опухоли-a (ФНО-a).
Таблица 2. Содержание цитокинов в сыворотке крови пациенток в динамике, пг/мл
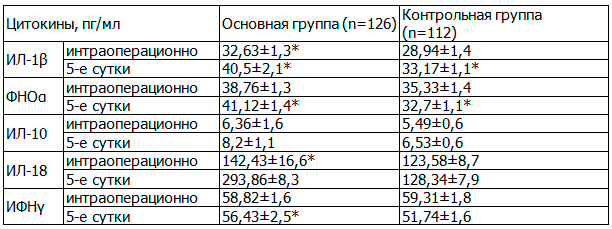
На 5-е сутки послеоперационного периода в основной группе отмечена положительная динамика в уровне цитокинов. Динамика заключалась в снижении уровня провоспалительного цитокина ИЛ-1β на 25,9% (р<0,01), стабилизации уровня ФНОα и ИЛ-10, приросте уровня ИЛ-18 на 9,3% и соответствующем росте ИФНγ на 18,8% (р<0,05).
В динамике на 5-е сутки показатели клеточного иммунитета в контрольной группе практически не менялись. В основной группе изучаемые показатели к 5-м суткам послеоперационного периода, претерпевали улучшение и приближались к данным у здоровых пациенток - возрастал иммунорегуляторный индекс CD4/CD8, снизились показатели CD16 и В-лимфоцитов (CD20), что свидетельствовало о преобладании противовоспалительных реакций в организме.
Анализ данных ультразвуковой гистерометрии в послеоперационном периоде у родильниц исследуемых групп свидетельствует о достоверном увеличении темпов инволюции матки у пациенток основной группы (р<0,05).
Таблица 3. Данные ультразвукового исследования органов малого таза пациенток исследуемых групп
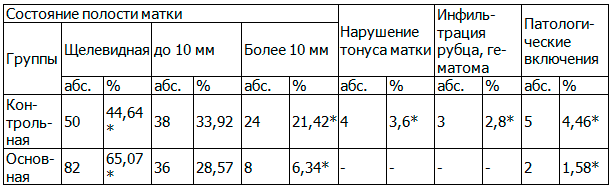
Послеродовые осложнения у родильниц основной группы в послеродовом периоде наблюдались в 15 случаях (11,9%) в 2,3 раза реже, чем в контрольной группе (р<0,01): послеродовый эндометрит - у 1 (0,79%), субинволюция матки - у 7 (5,52%), лохиометра - у 2 (1,63%), серома послеоперационного шва – 3 (2,42%), у 11пациенток (13,33%) был выявлен лактостаз. У 0,79% пациенток основной группы произведена релапаротомия по поводу кровотечения смешанного генеза, что в 4,1 раза реже, чем в контрольной группе (p=0,009).
Качество адаптации новорожденных в обеих группах не отличалось, в том числе аналогичными были изменения периферической крови: эритроциты 5,53±0,10 x 1012/л, гемоглобин 248,32±4,2 г/л, лейкоциты 13,48±1,2 x 109/л. При исследовании психофизического статуса отмечено, что в основной группе адаптация происходит в физиологические сроки; на грудном вскармливании находилось 85% новорожденных, в контрольной группе - 70% новорожденных.
В раннем неонатальном периоде в основной группе новорожденных были следующие показатели периферической крови: эритроциты - 5,53±0,10 x 1012/л, гемоглобин - 208,32±4,2 г/л, лейкоциты -13,48±1,2 x 109/л, Ht - 52±3%, тромбоциты - 255±8 x 109/л. В контрольной группе - эритроциты - 5,42±0,10 x 1012/л, гемоглобин - 195,22±5,3 г/л, лейкоциты - 18,8±2,2 x 109/л, Ht - 50±2%, тромбоциты - 232±8 x 109/л.
При обследовании детей 1 года жизни после кесарева сечения с использованием АГД, нервно - психическое здоровье оценено как «без отклонений», уровень резистентности организма был высоким, функциональные показатели соответствовали возрастным нормам.
Длительность койко-дня после оперативного родоразрешения в плановом порядке с использованием разработанной методики была меньше по сравнению с группой с традиционным методом ведения периоперационного периода 6,5±1,3 и 7,5±1,2 соответственно, хотя достоверно и не различалась (р>0,05).
Выводы. Таким образом, проведенное исследование доказало возможность и необходимость более широкого внедрения АГД в акушерскую практику, что подтверждается: 1) отсутствием посттрансфузионных осложнении; 2) снижением использования донорских препаратов крови; 3) улучшением клинико-лабораторных показателей интра- и послеоперационного периода; 4) снижением воспалительных осложнении в послеоперационном периоде и опасности их развития,5) снижением процента массивных акушерских кровотечений снижен с 1,4% до 0,4% при стабильности основных показателей центральной гемодинамики; 6) отсутствием отрицательного влияния на интра - и неонатальные показатели, 7) улучшением психологического состояния, как у пациенток, так и у докторов; 8) выраженным экономическим эффектом.
