Метахронный рак молочных желез составляет 69,6% всех первично-множественных опухолей, занимая среди них первое место по частоте возникновения. Частота его возникновения по отношению к общему числу заболеваний раком молочной железы по данным разных авторов колеблется от 2 до 15%. При этом до настоящего времени не выявлено достоверных клинико-морфологических и биологических факторов, которые позволили бы прогнозировать возможность возникновения метахронного рака молочной железы.
Вероятность возникновения метахронного рака молочной железы выше у женщин с «отягощенным» семейным анамнезом, т.е. у 26,3% больных родственники страдали раком молочной железы. Известно, что при мутации гена BRCA-1 в 60-80% случаев обнаруживался рак молочной железы. Риск развития рака в контрлатеральной молочной железе составляет 64% (Любченко Л.Н., 2002).
Интервал между выявлением первичной опухоли и метахронной в среднем составляет 5 лет (Важенин А.В., 2000, Керимов Р.А.,2005). Данный срок позволяет выявлять метахронный рак на более ранней стадии. Это объясняется тем, что больные, уже получавшие специальное лечение по поводу рака молочной железы, находятся под тщательным диспансерным наблюдением (Керимов Р.А., 2001), а по данным Чиссова В.И., 2000, второй рак выявляется на более поздней стадии т.к. за 5 лет больные перестают внимательно относиться к своему здоровью. В данной ситуации сразу встает вопрос о частоте и длительности диспансерного наблюдения за больными раком молочной железы, имеющими определенные факторы риска развития метахронного рака.
Вероятность развития рака в другой молочной железе у пременопаузальных женщин с «отягощенным» семейным анамнезом, составляет 35-38% (Бит-Сава Е.М., 2004). Также существенную роль в развитии метахронного рака молочной железы играют стадия опухолевого процесса, наличие метастазов в лимфатических узлах и возраст менархе до 13 лет. До настоящего времени не было достоверных биологических методов обследования, для прогнозирования возможного возникновения метахронного рака при выявлении первичной опухоли. Не освещен вопрос влияния Her-2/neu на риск возникновения, течение и прогноз метахронного рака. Хотя было проведено большое число исследований, оценивающих влияние нарушений Her-2/neu на исход рака молочной железы. Гиперэкспрессия протоонкогена Her-2/neu на клеточной поверхности приводит в конечном итоге к пролиферации клеток опухоли. Выявляется гиперэкспрессия данного белка в 30% случаев у больных раком молочной железы и ассоциируется с агрессивным течением заболевания (Owens M.A. et al., 2004).
Все вышеизложенное позволяет считать, что комплексное исследование молекулярно-биологических маркеров и сопоставление их с клинико-морфологическими данными поможет определить их прогностическую значимость для своевременного выявления метахронного рака молочной железы.
Целью исследования явилась оценка влияния некоторых клинико-морфологических (возраст, степень распространенности процесса по системе TNM, морфологическая форма опухоли) и биологических факторов (количественное содержание РЭ и РП, плоидность и пролиферативная активность клеток опухоли, уровень экспрессии Her-2/neu) прогноза.
Материалы и методы. В настоящее исследование были включены 100 больных метахронным раком молочной железы, которые получали лечение по поводу данного заболевания в РОКОД с 2000 по 2010 г. Самой младшей пациентке при выявлении первой опухоли было 30 лет, самой старшей 74 года. 38 больных (38 %) было в возрасте от 40 до 50 лет. 26 больных (26%) в возрасте от 50 до 60 лет. Так же большую группу 20 человек (20%) составили пациентки в возрасте от 30 до 40 лет. Это согласуется с данными литературы, о том, что первая опухоль при метахронном раке выявляется в среднем в более молодом возрасте, чем при одностороннем раке молочной железы.
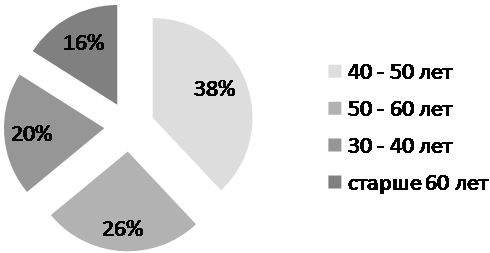
Рис. 1 . Группы больных метахронным раком молочной железы в зависимости от возраста.
Интервал между возникновением метахронных опухолей составил от 1 до 20 лет. У 30 (30%) из 100 больных метахронный рак выявлен не позже, чем через 3 года после окончания лечения первой опухоли. В интервале от 3 до 5 лет вторая опухоль обнаружена у 32 больных, что составило 32%. У 39 пациенток (38%) срок выявления метахронного рака после лечения первой опухоли превысил 5 лет.
У 65 женщин - 65% случаев первый рак молочной железы развился на фоне сохраненной менструальной функции.
При выявлении первого рака молочной железы I стадия заболевания диагностирована в 25% случаев, IIа стадия в 29%, IIв в 16%. Оставшийся 30% приходится на III и IV стадии.
Таблица 1. Распределение больных метахронным раком молочной железы в зависимости от стадии
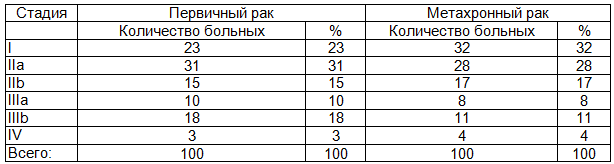
При обнаружении метахронного рака отмечается увеличение количества больных с I стадией заболевания с 23 до 32%, что связано с тщательным диспансерным наблюдением за больными, уже получавшими специфическое противоопухолевое лечение. У 30 больных с различной степенью распространенности процесса стадия заболевания при выявлении первого и метахронного рака была одинаковой.
У пациентов изученной группы встречались практически все морфологические формы рака молочной железы. Достоверных различий выявить не удалось (р>0,05).
Лечение больных метахронным раком молочной железы проводилось в соответствии со стандартами, принятыми на момент постановки диагноза.
Для определения влияния морфологических факторов первичной опухоли молочной железы, на прогноз возникновения метахронного рака у
50 больных первично-множественным метахронным раком молочной железы была определена экспрессия Her-2/neu.
Экспрессию Her-2/neu оценивали, используя систему оценок, предложенную Food and Drug Administration (FDA, США). За положительную реакцию принимали окрашивание средней (2+) и сильной (3+) интенсивности целой клеточной мембраны в более чем в 10% опухолевых клеток. Окрашивание низкой интенсивности (1+) на части клеточной мембраны, а также цитоплазматическое окрашивание не считали положительной реакцией.
Результаты исследования
При проведении анализа продолжительности жизни в исследованной группе больных замечено, что продолжительность жизни больных метахронным раком молочной железы прямо коррелирует с интервалом между первой и второй опухолью. В случае возникновения второй опухоли до 3 лет после окончания лечения первой опухоли, общая 10-летняя выживаемость составила 30%. При выявлении второй опухоли в сроки от 3 до 5 лет, общая 10-летняя выживаемость составила 53% случаев. Если вторая опухоль возникла после 5 лет, то общая 10-летняя выживаемость составила 97% случаев.
Выживаемость больных представлена на рисунке №1. На графике видно, что меньше всех живет группа больных при возникновении второй опухоли через 1-2 года. А дольше всех – группа, в которой опухоль возникла после 5 лет от момента окончания лечения первой. Статистически достоверные различия были отмечены при сравнении всех трех временных интервалов (р<0,05).
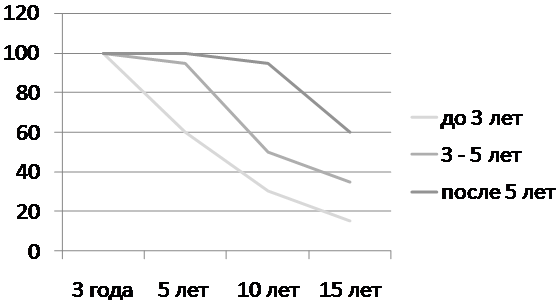
Рис. 2. Выживаемость больных в зависимости от времени возникновения второй опухоли.
У 50 больных первично-множественным метахронным раком молочной железы был определен протоонкоген Her-2/neu. Почти у 85% этих пациентов показатели Her-2/neu были одинаковыми как для первой, так и для второй опухоли. При этом у 4 больных как при первичном, так и при метахронном раке была отмечена гиперэкспрессия Her-2/neu. Так как данный факт является неблагоприятным в прогностическом отношении (Gusterson et.al., 1992), поэтому гиперэкспрессия Her-2/neu отмечена лишь у относительно небольшого числа больных.
Таблица 2. Результаты экспрессии Her-2/neu при первичном и метахронном раке молочной железы

Выводы
- Прогностически значимыми признаками при первично-множественном метахронном раке являются время возникновения второй опухоли, возраст, репродуктивный статус, уровень рецепторов стероидных гормонов.
- Первичный и метахронный рак молочной железы имеют в 84% случаев одинаковые показатели Her-2/neu. Гиперэкспрессия протоонкогена Her-2/neu наблюдается только в 18% случаев у больных метахронным раком молочной железы.
- Общая выживаемость больных метахронным раком, прежде всего, зависит от срока развития опухоли в контрлатеральной молочной железе и возрастает с увеличением этого временного интервала с 30% при выявлении второй опухоли в первые 3 года с момента окончания лечения первой до 97% при выявлении второй опухоли после 5 лет (р<0,05).
- Группу риска по возникновению метахронного рака молочной железы составляют молодые больные в репродуктивном возрасте, с I и IIа стадией заболевания.
