Введение. Рак почки занимает третье место в структуре онкоурологических заболеваний [1]. Ежегодно в мире выявляются более 270 тысяч новых случаев злокачественных новообразований почек [2]. В Российской Федерации в последнее десятилетие отмечается устойчивый рост заболеваемости почечно-клеточным раком, с темпом прироста 4,5-5% в год [3]. По данным официальной статистики, стандартизованный показатель заболеваемости населения нашей страны злокачественными опухолями почки в 2009 г. вырос до 12,9 на 100 тыс. населения, а ежегодная смертность в среднем составляет 6,05 на 100 тыс. населения [1,3]. Постоянный рост заболеваемости обусловлен как истинным ростом онкоурологических больных, так и улучшением качества диагностики за счет широкого внедрения ультразвуковых и лучевых методов исследования в повседневную практику. Несмотря на развитие современной медицины, на момент установления диагноза более чем у 20% пациентов имеет место местно-распространенный или диссеминированный опухолевый процесс [4,5]. Под местно-распространенным раком почки подразумевается локальное неопластическое поражение с признаками прорастания в окружающие почку органы и ткани. По данным литературы, на этой стадии развития у пациентов, как правило, наблюдается быстрое прогрессирование заболевания с вовлечением в процесс регионарных лимфатических узлов и появлением отдаленных метастазов [6].
Учитывая агрессивное течение почечно-клеточного рака, важным является выбор наиболее радикального метода лечения. Несмотря на появление современных схем лекарственной терапии, хирургический метод остается единственным, который достоверно позволят увеличить продолжительность жизни этих пациентов [7,8,9]. Подходы к показаниям, тактике и объему хирургического вмешательства различны и зависят от возможности метастазэктомии и соблюдения аблации во время оперативного вмешательства. По данным разных авторов, пятилетняя выживаемость оперированных по поводу местно-распространенного и диссеминированного рака почки составляет от 19% до 68% и во многом связана с локализацией и количеством отдаленных метастазов, которые уже имелись или возникли в течение первого года [10,11].
Цель - оценка выживаемости больных местно-распространенным и диссеминированным почечно-клеточным раком после различных вариантов хирургического лечения.
Материал и методы. За период с 1998 по 2011 год включительно в клинике урологии Северо-Западного государственного медицинского университета им. И.И. Мечникова на базах СПБ «ГМПБ №2», СПБ ГКОД, Покровская больница проходило лечение 3260 больных раком почки. Среди них у 431 (13,2%) был верифицирован местно-распространенный почечно-клеточный рак, а у 202 (6,2%) диссеминированный онкологический процесс. Среди пациентов с местно-распространенным раком опухоль преимущественно распространялась на околопочечную клетчатку – 367 случаев, не прорастая за пределы фасции Герота. Помимо врастания в околопочечную клетчатку у 80 из них была выявлена венозная опухолевая инвазия. У остальных пациентов имелось распространение за пределы околопочечной фасции: у 20 – в поясничные мышцы; у 36 в онкологический процесс были вовлечены брюшина и органы брюшной полости; в 8 случаях имело место поражение печени.
При поступлении в стационар всем пациентам проводилось инструментальное обследование, включавшее УЗИ брюшной полости, почек, рентгенографию легких, спиральную компьютерную томографию брюшной полости и грудной клетки, экскреторную урографию. По показаниям выполнялись ядерно-магнитная томография, остеосцинтиграфия, ЭХО-кардиография.
По результатам обследования пациентов с местно-распространенным почечно-клеточным раком (431 больной) у 168 (38,9%) из них было верифицировано поражение регионарных лимфатических узлов. Из 202 пациентов диссеминированным раком почки поражение лимфатических узлов выявлено в 85 (42,1%) случаях. Распределение больных в зависимости от количества и локализации выявленных отдаленных метастазов представлено в табл. 1.
Таблица 1. Количество и локализация отдаленных метастазов
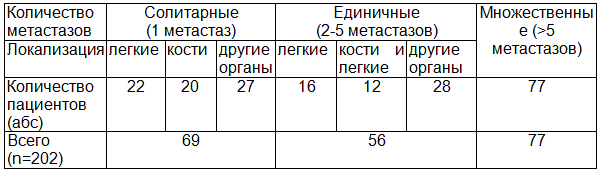
Преимущественно определялись солитарные и единичные метастазы в легкие и костный скелет – 70 (34,6%) больных. Изолированное поражение легких выявлено в 38 (18,8%) случаях, костей – в 20 (9,9%). Комбинированное поражение легких и костей зарегистрировано у 12 пациентов (5,9%). У 55 (27,2%) больных были выявлены солитарные или единичные метастазы в другие органы и ткани. В остальных 77 (38,1%) случаях определялось множественное метастатическое поражение различных органов и систем.
Всем пациентам с местно-распространенным раком почки выполнялась радикальная нефрэктомия. При диссеминированном раке 59 пациентам выполнена радикальная нефрэктомия с полной метастазэктомией, а 43 – частичная метастазэктомия (табл. 2). Частичная метастазэктомия выполнялась при условии технической резектабельности метастазов. Остальным 100 больным диссеминированным почечно-клеточным раком проведена циторедуктивная нефрэктомия. Причиной нерадикального хирургического лечения являлись множественные мелкие метастатические очаги, техническая невозможность удаления вторичного очага или отказ пациентов.
Таблица 2. Количество метастазэктомий и локализация удаленных метастазов

Полная метастазэктомия чаще всего (у 46 пациентов) проводилась при солитарных и единичных метастазах в легкие и костный скелет. Из них удаление опухолевых узлов из легких выполнено 26 больным, ампутации конечностей по поводу развившихся патологических переломов 14 пациентам, еще 6 проводилась вертебропластика.
Результаты. У всех оперированных больных опухоль подтверждена гистологически: светлоклеточный почечно-клеточный рак верифицирован у 570 больных (90,1%), папиллярный тип выявлен у 21 пациента (3,3%), хромофобный у 42 больных (6,6%).
Период наблюдения за оперированными больными составил от 1 года до 10 лет. В течение первого года всем пациентам раз в 3 месяца проводилось углубленное обследование, направленное на выявление рецидива онкологического процесса и отдаленного метастазирования. В дальнейшем эти обследования выполнялись один раз в 6 месяцев. На основании полученных данных нами анализировалась выживаемость больных после перенесенных оперативных вмешательств, оценивались частота развития местных рецидивов, риск развития отдаленных метастазов и поражения регионарных лимфатических узлов.
Ранние послеоперационные осложнения имели место у 24 (3,8%) оперированных пациентов. У 10 (1,6%) больных отмечалось послеоперационное кровотечение, которое потребовало повторного хирургического вмешательства. В 7 (1,1%) случаях наблюдались гнойно-септические осложнения, еще у 3 (0,5%) оперированных пациентов развился гемоторакс. Четыре пациента (0,6%) были повторно оперированы в связи со спаечной тонкокишечной непроходимостью. Ранняя послеоперационная летальность составила 0,8% (5 случаев) вследствие развившихся тромбоэмболических осложнений.
Данные о выживаемости больных в зависимости от стадии процесса, без учета характера проведенного оперативного лечения, представлены на рис. 1. Выживаемость была достоверно выше (p<0,05) при местно-распространенном опухолевом процессе, что представляется вполне закономерным.
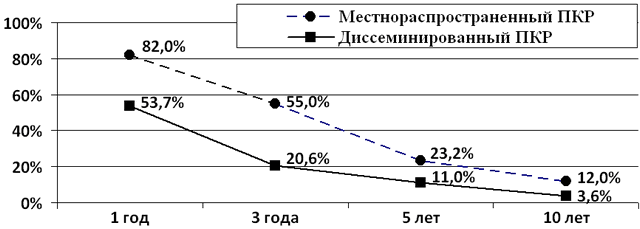
Рис. 1. Выживаемость после хирургического лечения больных местно-распространенным и диссеминированным почечно-клеточным раком.
Анализ выживаемости больных с диссеминированным почечно-клеточным раком в зависимости от вида оперативного лечения показал, что оптимальные результаты получены после радикальной нефрэктомии и полной метастазэктомии (1 группа, рис.2). Показатели одно-, трех- и пятилетней выживаемость у этих пациентов были достоверно выше, чем у пациентов с местно-распространенным опухолевым процессом (р<0,05). У больных с диссеминированным раком почки после радикальной нефрэктомии и частичной метастазэктомии (2 группа, рис.2) выживаемость оказалась достоверно выше (р<0,05), в сравнении с пациентами, которым была выполнена циторедуктивная операция (3 группа, рис.2).
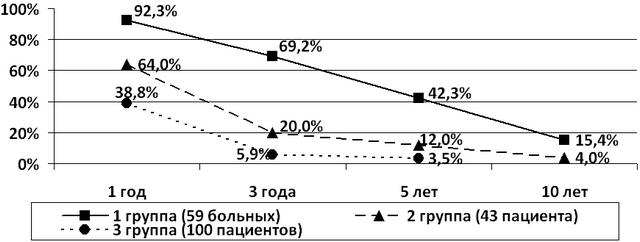
Рис. 2. Выживаемость больных диссеминированным почечно-клеточным раком в зависимости от объема оперативного вмешательства.
Заключение. В настоящее время вопрос целесообразности, объема и тактики хирургического лечения больных местно-распространенным и диссеминированным почечно-клеточным раком остается спорным. В тоже время отдельные отечественные и зарубежные авторы доказывают преимущество хирургического лечения данной группы больных и лучшие результаты выживаемости пациентов после метастазэктомии по сравнению с больными, перенесшими паллиативные операции. На основании проанализированных результатов мы можем утверждать, что радикальное хирургическое лечение является оправданным методом лечения больных с диссеминированным опухолевым процессом и обеспечивает достоверно более высокую выживаемость. В тоже время необходимо отметить, что даже частичная метастазэктомия позволяет достичь лучшей выживаемости пациентов по сравнению с циторедуктивной нефрэктомией. Лечение метастатических новообразований почки является крайне трудной междисциплинарной проблемой. Выделение и внедрение в повседневную практику достоверных факторов прогнозирования результатов хирургического лечения позволит расширить показания для метастазэктомии и увеличить продолжительность жизни этой группы больных.
