Введение. В структуре заболеваемости злокачественными новообразованиями среди мужского населения рак ободочной кишки находится на пятом месте и составляет 5,8%. Среди женского населения рак ободочной кишки находится на четвертом месте – 7,0% [1].
Коморбидность (лат. Morbus - болезнь) - сосуществование двух и/или более синдромов или заболеваний, патогенетически взаимосвязанных между собой или совпадающих по времени у одного пациента вне зависимости от активности каждого из них [2].
Взаимовлияние заболеваний и возраста, значительно изменяют их клиническую картину и течение, характер и тяжесть осложнений, ограничивают или затрудняют лечебно-диагностические этапы. У хирургических больных коморбидные заболевания существенно изменяют течение послеоперационного периода и способны оказать влияние на прогноз, тогда как у терапевтических больных коморбидные заболевания значительно нарушают качество жизни в целом [3].
Особое значение приобретает влияние сопутствующих соматических процессов и заболеваний, не только на изменения течения и исходов злокачественных поражений, но и на их возникновение, инициацию злокачественного роста [4,5].
Существуют данные о влиянии желчнокаменной болезни, а также удаленного желчного пузыря на возникновение рака толстой кишки (РТК). Так, после холецистэктомии происходит повышенная пролиферация эпителия толстой кишки, что и становится фактором риска развития опухоли [6, 7].
Роль коморбидных процессов, как внеорганных так и локальных недостаточно изучена. Так, в последние годы особое внимание в этиопатогенезе рака отводится метаболическому синдрому, сахарному диабету, ожирению. Данные литературы свидетельствуют о возможной трансформации этих изменений в опухолевый процесс [8-1].
Цель исследования. Выявить характер и частоту коморбидных процессов при раке толстой кишки.
Материалы и методы исследования. Настоящая работа основана на анализе клинических данных 190 больных с первичными злокачественными и доброкачественными поражениями толстой кишки, находившихся на обследовании и лечении в отделении превентивной онкологии, лапароскопической и общей хирургии Ростовского научно-исследовательского онкологического института за период с 01.01.1999 по 01.05.2011 г.
Для решения поставленных задач нами была разработана карта сбора данных больных, в которой учитывалось: возраст; пол; основной диагноз; осложнения; общие и локальные сопутствующие заболевания. Изучались заболевания: системы кровообращения; органов дыхания; крови и кроветворной системы; эндокринной системы; почек, органов мочевыделительной системы; печени; желчного пузыря; желудка и 12 п. кишки; толстой кишки; поджелудочной железы; определялся индекс массы тела (ИМТ).
Ретроспективному анализу подверглось 124 пациента с диагнозом рак толстой кишки, а в качестве контрольной группы исследовались пациенты с хроническими поверхностными колитами (ХПК) – 66 человек.
Больные РТК распределялись по стадиям согласно классификации TNM (7 издание) [12]. В соответствии с этой классификацией больные распределялись следующим образом: 1 стадия – 3,2%; 2 стадия – 20,9%; 3 стадия – 34,7%; 4 стадия – 41,1%.
Мужчины составляли 41,9%, женщины 58,1%, в возрасте старше 60 лет было 49,2% пациентов РТК.
Для определения метаболического синдрома использовались критерии IDF – International Diabetes Federation (2006) [13].
Под метаболическим синдромом понимается: обязательный критерий - индекс массы тела > 30 кг/м2; два или более дополнительных показателей - триглицериды ≥ 1,7 mmol/L; ЛПВП (липопротеиды высокой плотности) < 1,03 mmol/L; А/Д систол. ≥ 130 mmHg или диастол. ≥ 85 mmHg или лечение гипертонической болезни ранее. Уровень глюкозы крови ≥ 5,6 mmol/L или установленный диагноз диабета II типа.
Вместо определения ЛПВП, был включен показатель уровня общего холестерина > 5,0 mmol/L, в настоящее время рекомендуемый как один из адекватных критериев метаболического синдрома [14].
Результаты. При изучении органо-системных процессов было выявлено 117 различных заболеваний.
Сводные данные общих коморбидных процессов при РТК и ХПК представлены в табл. 1 и рис. 1.
Таблица 1. Общие органосистемные сопутствующие заболевания при раке толстой кишки
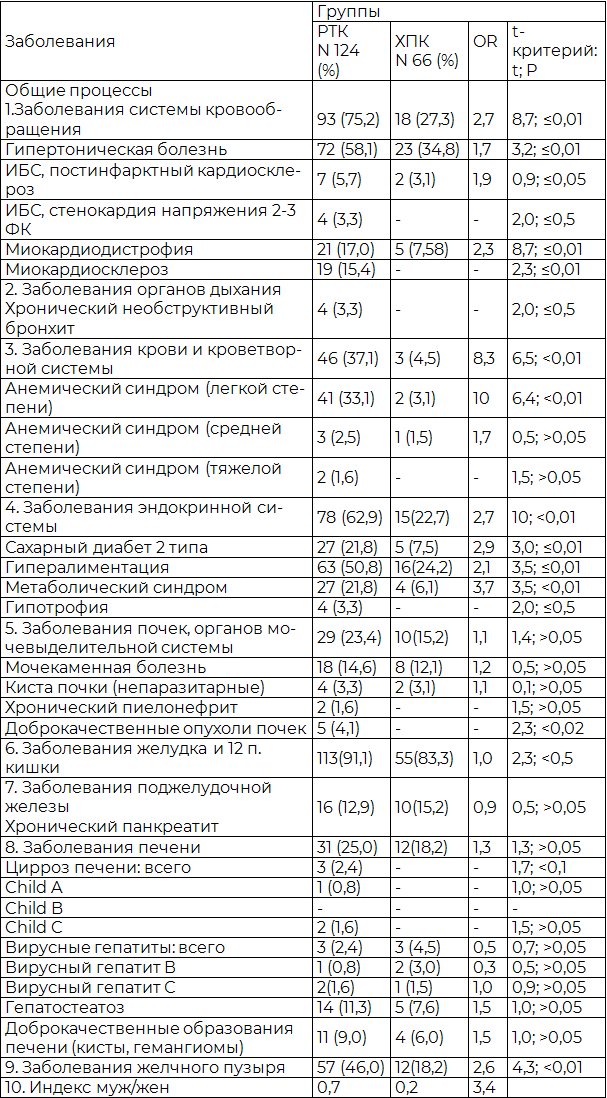
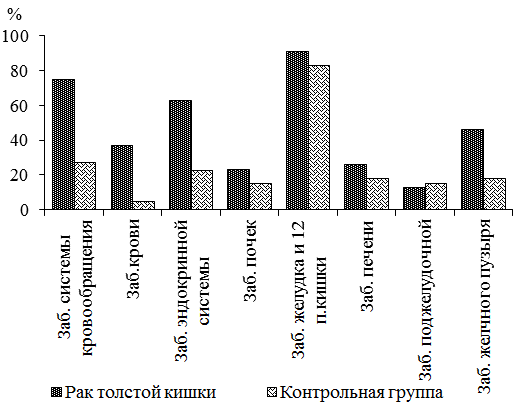
Рис. 1. Структура сопутствующих заболеваний при раке толстой кишки.
Как следует из табл. 1 и рис. 1, среди системно-органных процессов при РТК обнаружено доминирование анемического синдрома. Обращает на себя внимание значительное процентное увеличение при раке толстой кишки лиц с гипертонической болезнью и проявлениями атеросклероза, а также эндокринных нарушений, что нашло отражение в увеличении относительного риска (OR).
В последнее время метаболический синдром рассматривается как предиктор ракового процесса. Нами рассмотрена отдельно группа больных с метаболическим синдромом. Таких больных в группе с РТК оказалось 27 (22,0%) – значительно больше (в 3,7 раза), чем в группе контроля 4 (6,0%) (t=4,7; p<0,01).
Как видно, 50,9% пациентов РТК имели повышенный вес тела, индекс массы тела (ИМТ) >25, а в контрольной группе – 24,5% (t=6,9; p< 0,01).
Больные с сахарным диабетом 2 типа при РТК составили (21,8%), тогда как в контрольной группе всего 7,5%, что в 2,9 раза меньше. Следует отметить высокую диагностическую специфичность наличия сахарного диабета – 95%.
Среди заболеваний желудка и 12-перстной кишки в группе РТК по данным фиброгастродуоденоскопии (ФГДС) обнаруживается четкое увеличение количества больных с бульбодуоденитами, язвенной болезнью желудка и 12 перстной кишки. Их частота, по видимому, связана со стрессорными проявлениями, а также воздействием химиотерапией.
При РТК отмечается значительное увеличение в 9,1 раза количества больных c калькулезным холециститом. У 17 больных (13,7%) которым ранее была выполнена холецистэктомия, частота рака толстой кишки была в три раза выше.
Нами также изучены локальные поражения толстой кишки. Сводные данные представлены в табл. 2.
Таблица 2. Локальные сопутствующие заболевания при раке толстой кишки
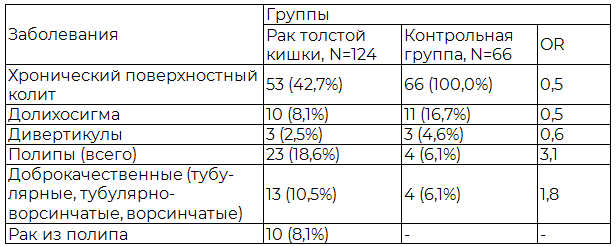
Роль хронических воспалительных процессов в толстой кишке, как базы для возникновения рака хорошо известна. На нашем материале, относящиеся к этим процессам неспецифический язвенный колит (НЯК) и болезнь Крона не отмечались.
Среди подвергшихся анализу наших больных, основную массу составляли пациенты с полипами толстой кишки (18,6%), из них рак из полипа составлял 8,1%. К сожалению, мы не имели возможности выяснить структуру полипов из которых в 8,1% возникли раки, поскольку злокачественный процесс был распространен. Хронические колиты, как сопутствующие заболевания составляли небольшую группу, но здесь можно сказать, что большинство больных РТК находились в четвертой стадии процесса и возможно воспалительные заболевания толстого кишечника были оценены не в полной мере, что и дало такие низкие показатели колита.
Было также определено «накопление» сопутствующих заболеваний (СЗ) в изучаемых группах (табл. 3, рис. 2).
Таблица 3. Количество сопутствующих заболеваний при раке толстой кишки
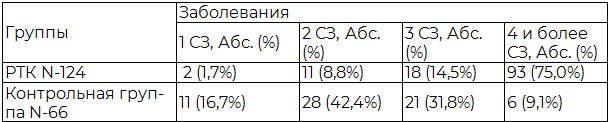
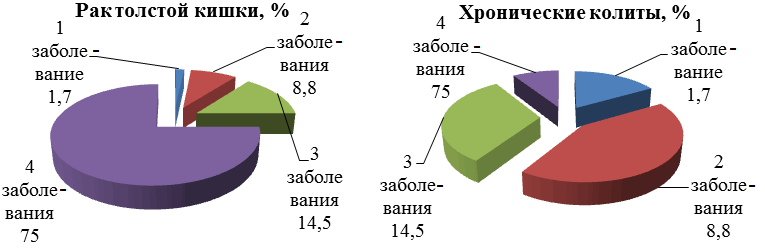
Рис. 2. Количество сопутствующих заболеваний при раке толстой кишки.
Как видно, 74,9% больных раком толстой кишки имеют более четырех сопутствующих заболеваний, тогда как в контрольной группе – 9,1%, т.е. при РТК их было в 8,3 раза больше (t=12,5; p<0,01).
Опосредованная негативная роль нарастающего количества «параллельной» патологии несомненна.
Таким образом, проведенный анализ общих и локальных коморбидных процессов при раке толстой кишки выявил превалирование некоторых системных заболеваний: анемия, метаболический синдром, сахарный диабет, гипералиментация. Некоторые из них могут иметь патогенетическую роль в возникновении рака толстой кишки, другие являются факторами риска злокачественного поражения толстой кишки.
Из локальных заболеваний при раке толстой кишки ведущую роль в канцерогенезе кишки имеют полипы.
Понятно, что желчнокаменная болезнь есть проявление нарушений обмена и не является канцериндуцирующим фактором для РТК. Но наличие калькулезного холецистита может служить индикатором РТК в отдельных случаях.
Выводы
1. Рак толстой кишки развивается на фоне общих коморбидных процессов, среди которых доминируют эндокринно-обменные нарушения и нарушения в системе кровообращения.
2. Среди локальных коморбидных процессов полипы играют наиболее важную патогенетическую роль в возникновении рака толстой кишки.
3. В рамках превентивных мероприятий, выявленные общие и локальные коморбидные процессы должны учитываться при определении риска возникновения рака толстой кишки.
