Лечение хронического тонзиллита остаётся актуальной проблемой в наши дни, так как, поражает лиц преимущественно трудоспособного возраста и может привести к длительной потере трудоспособности, а иногда и к инвалидизации. Распространённость заболевания среди детей составляет 12-15%, среди взрослого населения до 40 лет - 4-10% [2], а по другим данным, хронический тонзиллит выявляется у 70% часто болеющих детей [5]. Кроме того, опасность хронического тонзиллита состоит в развитии осложнений как регионарного характера: паратонзиллиты, паратонзиллярные абсцессы, флегмоны шеи, медиастиниты [2]; так и системного: ревматизм, инфекционный полиартрит, тонзиллогенный сепсис, системные васкулиты, приобретённые заболеваний сердца и мочевыделительной системы [6,7,10]. Также выделяют сопряженные с хроническим тонзиллитом состояния: кожные заболевания - псориаз; заболевания глаз - болезнь Бехчета; нейро-эндокринные и эндокринные заболевания [3,6]. Имеется непосредственная взаимосвязь хронического тонзиллита, особенно его декомпенсированной формы, и нарушений в репродуктивной системе у женщин фертильного возраста [8].
Поиск и внедрение в клиническую практику новых методов лечения больных хроническим тонзиллитом является актуальной задачей, несмотря на то, что этому вопросу посвящено большое количество научных работ. Существующие на сегодняшний день консервативные методы лечения больных хроническим тонзиллитом не обеспечивают стойкой ремиссии, что увеличивает опасность возникновения осложнений [9]. Поэтому самым радикальным методом лечения хронического тонзиллита является двусторонняя тонзиллэктомия (ТЭ). Впервые удаление нёбных миндалин описал Aulus Cornelius Celsus, живший в I веке до нашей эры [12]. В качестве хирургического гемостаза он применял смесь уксуса и молока, также Celsus писал о трудностях, возникающих из-за отсутствия надлежащей анестезии. В нашей стране до последнего времени тонзиллэктомия выполнялась под местной анестезией: «… лишь в раннем детском возрасте и лицам с особо неуравновешенной нервной системой приходится давать общий эфирный наркоз…» [7], что доставляло большой стресс для организма, особенно, если пациентом был ребенок. При использовании наркоза для удаления миндалин происходит полное выключение сознания пациента, а соответственно и блокирование восприятия боли. Это очень важно, так как для пациента тонзиллэктомия остаётся одним из наиболее болезненных хирургических вмешательств [3,9]. Сильная боль в горле и риск развития кровотечения пролонгируют реабилитацию пациента после операции, а также могут быть причиной повторной госпитализации [9]. Большая часть пациентов в связи выраженным болевым синдромом вынуждена принимать обезболивающие препараты, которые могут вызвать нежелательные побочные эффекты. Всё это заставляет искать новые методы для повышения эффективности хирургического лечения хронического тонзиллита.
В настоящее время используют различные методы удаления миндалин, которые включают в себя: тупую диссекцию, гильотинное отсечение, криохирургический метод, монополярную и биполярную диатермическую диссекцию, биполярную диссекцию ножницами, тонзиллэктомию ультразвуковым скальпелем, лазерную диссекцию и недавно введенную в практику тонзиллэктомию холодноплазменным способом [1,3,13,14]. Обоснованность применения того или иного способа хирургического вмешательства на нёбных миндалинах должна определяться анатомическими и индивидуальными особенностями строения ротоглотки, с учётом наличия обильно васкуляризированных и богатых нервными окончаниями зонах.
Нами прооперировано 86 пациентов, страдающих хроническим тонзиллитом токсико-аллергической формой течения I и II (ТАФ I и ТАФ II) по классификации Б.С. Преображенского - В.Т. Пальчуна [3]. У всех обследуемых исследовали анамнез заболевания: длительность хронического тонзиллита, наличие курсов консервативной терапии (рисунок 1); выясняли жалобы, проводили предоперационный осмотр ЛОР-органов, использовали лабораторно-инструментальные исследования: исследовали общий анализ крови и иммунологические показатели периферической крови, фарингоскопическая картина до и после операции.
Обследуемые пациенты были разделены на две группы: в контрольную группу вошли пациенты, которым была проведена классическая двусторонняя тонзиллэктомия, в основную - пациенты, которым была проведена тонзиллэктомия с применением молекулярно-резонансного аппарата.
Нами была разработана специальная карта обследования и лечения каждого обследуемого пациента, куда записывались полученные результаты. При заполнении карты учитывались объективные и субъективные признаки хронического тонзиллита: количество ангин за 1 год, неприятный запах изо рта, гнойные пробки, частые простудные заболевания; наличие осложнений как регионарного характера: паратонзиллиты, паратонзиллярные абсцессы, флегмоны шеи, медиастиниты; так и системного: ревматизм, инфекционный полиартрит, тонзиллогенный сепсис, системные васкулиты, приобретённые заболеваний сердца и мочевыделительной системы, а также характерные для них жалобы (боли в горле, суставах, сердце, поясничной области, общая слабость, наличие субфебрильной температуры).
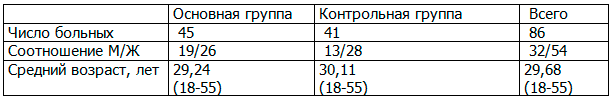
Характеристика обследованных пациентов представлена в табл. 1,3.
Таблица 1. Распределение обследованных пациентов по полу и возрасту
В основной и контрольной группах нескольким пациентам была проведена операция абсцесстонзиллэктомия различными методиками (классическая двусторонняя ТЭ и тонзиллэктомия с применением молекулярно-резонансного аппарата). Всего абсцесстонзиллэктомия была выполнена трём пациентам в двух группах (табл. 2).
Таблица 2. Распределение пациентов, которым была проведена абсцесстонзиллэктомия с применением различных методик
![]()
Таблица 3. Клиническая картина хронического тонзиллита у обследованных больных основной и контрольной групп
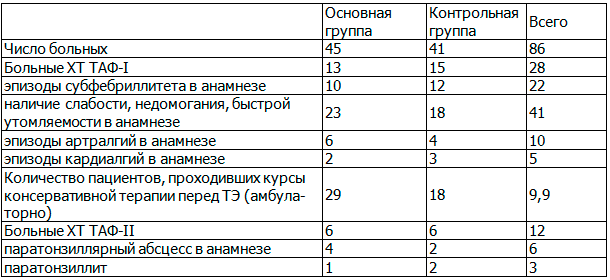
В табл. 1-3 показано, что группы практически не различались по полу, возрасту, по частоте форм хронического тонзиллита (ТАФ I и ТАФ II), а также по наличию эпизодов субфебрилитета, артралгий и кардиалгий в анамнезе.
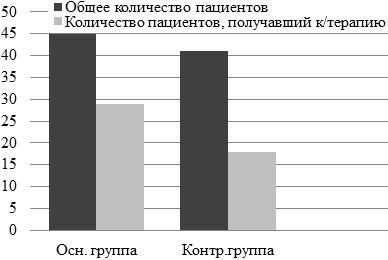
Рис. 1. Количественное сравнение пациентов, получавших и не получавших консервативную терапию перед ТЭ.
Характеристика используемой аппаратуры. Метод молекулярно-резонансной хирургии является новым этапом развития электрохирургии, в основу которого входит использование токов, вызывающих образование в тканях явление молекулярного резонанса.
Принцип молекулярного резонанса положен в основу серии аппаратов Vesalius, производимых компанией Telea Electronic Engineering Srl (Италия). Генератор Vesalius создает токи с уникальной, запатентованной комбинацией четырех частот в диапазоне от 4 до 16 МГц, называемой СКС - Сохраняющий Клетки Спектр (CSS - Cell Safety Spectrum). Это волна, состоящая из 4 разных частот в диапазоне от 4 до 16 МГц. Такая комбинация частот приводит к резонансу межмолекулярных связей [11]. Работа прибора возможна в четырёх режимах в зависимости от целей применения аппарата: «разрез», «коагуляция», «разрез + коагуляция» и «фульгурация».
Физическая основа метода заключается в следующем: энергия генератора передается квантами, энергия которых абсолютно равна энергии межмолекулярных связей. Воздействуя на связи той же энергией, которой обладают они сами, кванты генератора создают резонанс молекулярных связей. При этом амплитуда колебаний отдельных молекул резко возрастает, что приводит к разрыву клеточных мембран. На макроскопическом уровне это реализуется в виде разреза ткани. Разрыв межмолекулярных связей происходит за счет увеличения амплитуды их колебаний без изменения энергии связи. Вследствие изменения амплитуды пульсации внутримолекулярных связей, происходит разделение и коагуляция ткани без нагрева. При использовании молекулярно-резонансного аппарата температура в зоне разреза не превышает 45-500С, что исключает образование зоны теплового некроза и обугливания краев разреза.

Рис 2. Молекулярно-резонансный аппарат Vesalius (производство компания Telea Electronic Engineering Srl., Италия).
Для достижения коагулирующего эффекта при применении молекулярно-резонансной техники производится изменение частотного режима генератора таким образом, чтобы не обеспечивать 100% резонанса в молекулярных связях. В результате, происходит изменение пространственной структуры белковых молекул, вызванное разрывом водородных связей, что приводит к их «слипанию» и обеспечивает коагулирующий эффект. При этом температура клеток несколько повышается и достигает 60-700С (как известно, денатурация белка начинается при температуре более 600С), оставаясь существенно ниже таковой при использовании обычного электрокоагулятора. Коагулирующий эффект молекулярно-резонансного аппарата, таким образом, носит поверхностный, “мягкий” характер и не затрагивает подлежащие ткани.
С помощью молекулярно-резонансного метода мы выполняли все этапы двусторонней тонзиллэктомии всем пациентам основной группы (всего 45 пациентов). Классическая ТЭ была проведена 41 пациенту.
Классическая двусторонняя тонзиллэктомия проводилась следующим способом: под эндотрахеальным наркозом (ЭТН) проводилась инфильтрационная местная анестезия раствором новокаина 1% раствор новокаина (5 мл на инъекцию) вводился под слизистую оболочку за капсулу миндалины между основанием передней дужки и тканью миндалины, в область нижнего полюса миндалины и в заднюю небную дужку. Далее проводили надрез слизистой оболочки вдоль края верхней трети передней небной дужки проводили скальпелем. Миндалина бралась на зажим и оттягивалась к средней линии. Через разрез за капсулу миндалины вводили распатор, тупым путем отделяли передняя небная дужка от миндалины до треугольной складки, прикрывающей нижний полюс миндалины, затем выделяли верхний полюс миндалины и заднюю небную дужку. Миндалина вместе с капсулой выделялась до нижнего полюса распатором или ложкой. Край треугольной складки надрезался ножницами. Полностью выделенная до нижнего полюса миндалина отсекалась петлей. Аналогично операция производилась с другой стороны.
Методика ТЭ молекулярно-резонансным аппаратом: под ЭТН сначала проводилась инфильтрационная местная анестезия 1% раствором новокаина как и при традиционной тонзиллэктомии. Надрез слизистой оболочки вдоль края верхней трети передней нёбной дужки проводили с помощью биполярного пинцета в режиме «разрез плюс коагуляция». Это позволяло сделать практически бескровный разрез и не нарушить обзор операционного поля. Миндалина бралась на зажим и оттягивалась к средней линии. Далее проводилось выделение миндалины пинцетом молекулярно-резонансного аппарата, что позволяло одномоментно выделить миндалину, коагулировать мелкие сосуды, рассекать рубцы без использования ножниц практически бескровно. С помощью пинцета передняя небная дужка отделялась от миндалины до треугольной складки, прикрывающей нижний полюс миндалины, затем выделялся верхний полюс миндалины и задняя небная дужка. Миндалина вместе с капсулой выделялась до нижнего полюса. Край треугольной складки надрезался также с помощью пинцета. Таким образом, миндалина полностью выделялась до нижнего полюса, что позволяло осуществить одновременную коагуляцию раневой поверхности. Биполярный пинцет при этом работает в режиме «разрез плюс коагуляция». Аналогично операция производилась с другой стороны.
При возникновении кровотечения использовали биполярный пинцет в режиме «коагуляция».
Оценка результатов хирургического лечения позволила получить следующие данные (табл. 4, рис. 3).
Таблица 4. Характеристика среднего объёма кровопотери
![]()
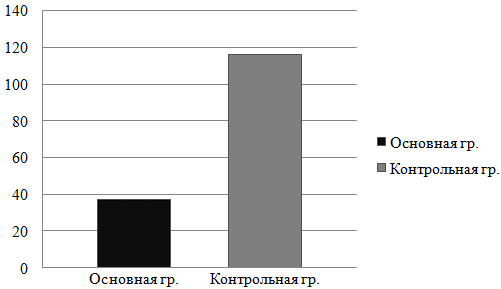
Рис. 3. Средний объём кровопотери у пациентов в основной и контрольной группах.
Применение молекулярно-резонансного аппарата при ТЭ позволило снизить среднее время операции до 28 минут. Графически полученные данные представлены на рис. 4.
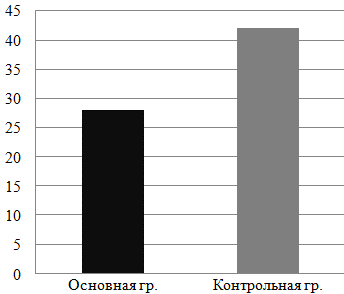
Рис. 4. Среднее время операции при проведении классической двусторонней тонзиллэктомии и ТЭ с применением молекулярно-резонансного аппарата.
Как известно, самым частым и грозным осложнением ТЭ является кровотечение из тонзиллярных ниш в раннем и позднем послеоперационном периоде. У обследованных и оперированных нами пациентов наблюдались следующие показатели возникновения кровотечения. Срок наблюдения пациентов был 14 дней. Частота развития послеоперационного кровотечения из тонзиллярных ниш отражена в табл. 5.
Таблица 5. Частота возникновения послеоперационного кровотечения из тонзиллярных ниш
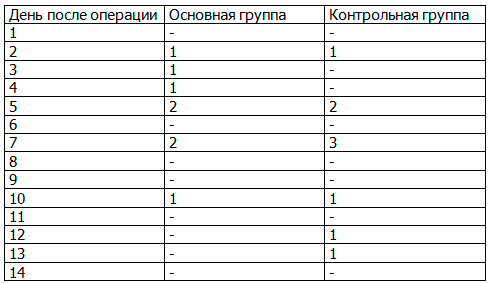
В табл. 5 отображено, что послеоперационное кровотечение из тонзиллярных ниш в основной группе возникало на 2-й, 3-й, 4-й день у одного и того же пациента.
Данному пациенту была проведена химиокаустика кровоточащего сосуда в левой тонзиллярной нише трихлоруксусной кислотой, назначена гемостатическая терапия (дицинон 4,0 в/м, аминокапроновая кислота 100,0 в/в капельно). У этого же пациента кровотечение из левой тонзиллярной ниши возникло на 10-й день после операции, пациенту была проведена электрокоагуляция кровоточащего сосуда левой тонзиллярной ниши, кровотечение не рецидивировало. У двух пациентов кровотечение возникло на 5-й день. Оба пациенты были госпитализированы в стационар. Первому пациенту было достаточно назначения гемостатической терапии. Второму была проведена химиокаустика кровоточащего сосуда тонзиллярной ниши, назначена гемостатическая терапия. Кровотечение у пациентов не рецидивировало. У одного из пациентов кровотечение возникло на 7-й день после операции. Кровотечение остановлено химиокаустикой кровоточащего сосуда трихлоруксусной кислотой амбулаторно.
Выводы
- Применение молекулярно-резонансного метода создаёт возможность одновременного рассечения тканей и коагуляции, что позволяет свести к минимуму кровопотерю. В результате чего улучшается визуализация операционного поля, и операция проходит в практически «сухой» ране.
- Использование новой методики способствует уменьшению времени операции.
- Удаление нёбных миндалин молекулярно-резонансным аппаратом позволяет снизить риск развития послеоперационного кровотечения из тонзиллярных ниш.
