Идентификация факторов риска является важным шагом на пути развития стратегии профилактики и лечения любого заболевания [7]. Употребление табака остается ведущей предотвратимой причиной смерти в мире, приводя более чем к 5 миллионам смертельных исходов в год [17]. В 80-90% случаев табакокурение является главным фактором развития хронической обструктивной болезни легких (ХОБЛ), прогрессивно увеличивая скорость возрастного падения ОФВ1 как у мужчин, так и у женщин [1]. Метаанализ исследований, проведенных в период с 1990 по 2004 г. в 28 странах [13] показал, что распространенность ХОБЛ у курильщиков и бывших курильщиков значительно больше, чем у некурящих, у лиц старше 40 лет значительно больше, чем у лиц младше 40 лет, у мужчин значительно больше, чем у женщин. В некоторых исследованиях выявлена весомая роль пассивного курения в развитии респираторных симптомов [12].
В России курение распространено очень широко. В подавляющем большинстве пациенты с ХОБЛ - это курильщики со стажем более 10 пачка/лет [4]. В мужской популяции табакокурением охвачено более 70%, в женской – около 30% населения, мужчины сельских районов злоупотребляют табаком более чем в 80% случаев [8]. Прогностическими показателями для смертности от ХОБЛ является возраст начала курения, общее количество пачка-лет, текущий статус курения [11]. Совокупное влияние фактора курения и производственных поллютантов повышает риск развития хронических заболеваний легких и отягощает их течение [2].
По результатам анализа многолетней динамики терапевтической заболеваемости военнослужащих выявлена высокая заболеваемость по классу болезней органов дыхания [6], в то же время очень часто военнослужащие в связи со сложностью и напряженностью военной службы злоупотребляют табакокурением, распространенность табачной зависимости среди военнослужащих по контракту составляет до 53,1% [9].
Целью настоящего исследования явилось изучение распространенности курения среди военнослужащих и пенсионеров Министерства обороны Челябинского гарнизона и оценка степени влияния табакокурения и никотиновой зависимости на распространенность и клинико- функциональные характеристики хронических неспецифических заболеваний легких во взаимосвязи с сопутствующей патологией.
Материалы и методы исследования. В соответствии с поставленными целями и задачами, на базе поликлиники военного госпиталя было проведено исследование действующих военнослужащих и военнослужащих запаса Челябинского гарнизона в возрасте от 25 до 75 лет, методом случайной выборки, включающее анкетирование, объективный осмотр, исследование функции внешнего дыхания, общеклинические анализы, электрокардиографию и флюорографию с последующим медико - статистическим анализом полученных данных. Зависимость пациента от табака оценивалась при помощи показателей: индекс курящего человека = количество выкуренных сигарет в день х 12; пачка/лет = количество выкуриваемых сигарет в день х стаж курения (лет)/20. Степень никотиновой зависимости определялась по тесту Фагерстрома [3].
Статистическая обработка результатов исследования выполнена в Российско-Канадском центре статистической и математической поддержки медицинских исследований с использованием пакета программ прикладной статистики SPSS 12,0. При анализе количественных показателей при нормальном характере распределения признаков применялись методы описательной статистики, вычислялось среднее значение, 95% доверительный интервал для среднего, медиана, дисперсия, стандартное отклонение и стандартная ошибка среднего. Для признаков, не имеющих нормального распределения, вычислялись медиана и квартили (нижний и верхний). Качественные признаки оценивались с помощью абсолютных и относительных частотных характеристик. Для определения достоверности различий качественных признаков использовался анализ таблиц сопряженности с вычислением χ2 критерия Пирсона и точного критерия Фишера. Межгрупповое сравнение проводилось по непараметрическим критериям Манна-Уитни (U) и Краскел–Уоллеса. Для каждого сравниваемого признака определялся уровень значимости «р», различия считались статистически значимыми при р≤0,05.
Результаты исследования и их обсуждение. Средний возраст обследуемых составил 48,8±7,6 лет, срок службы - 23,7±4,7 лет. 74,5% из них курящие или бывшие курильщики (бросили курить 6 месяцев назад и более). Среди военнослужащих мужского пола никогда не курили 35,3%, курящих 54,6%, бывших курильщиков 10,1%, причем в категории до 40 лет количество курящих в два раза больше, чем некурящих, что связано с отказом от курения именно в возрастной группе от 35- 45 лет (р=0,058), причинами которого чаще всего являются осознание вреда курения, наличие в семье детей подросткового возраста, ухудшение показателей здоровья при физической нагрузке и появление симптомов хронических заболеваний. Среди военнослужащих - женщин курят до 28,6%, в основном, в возрасте до 40 лет, так как после увольнения из рядов ВС женщины чаще всего бросают вредную привычку. Из числа никогда не куривших военнослужащих у 15,1 % выявлен хронический бронхит (ХБ), в 4,1% - бронхиальная астма (БА), в 0,9% - ХОБЛ; у курящих- в 31,5 %, 0,9%; и 1,5%; у бывших курильщиков- в 27,1%, 10,8% и 3,4% случаях соответственно (р=0,0004) (табл.1).
Таблица 1. Частота выявления хронических заболеваний легких у военнослужащих в зависимости от наличия курения
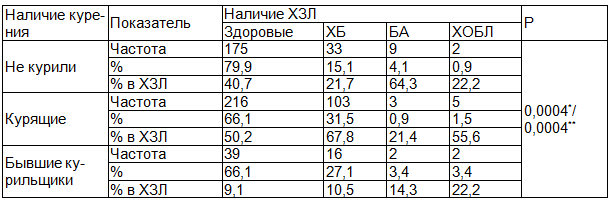
Примечание: *-для ХЗЛ относительно здоровых лиц; **- для ХБ относительно здоровых лиц.
Курение является значимым фактором риска и для других хронических заболеваний: при сочетании хронических заболеваний легких (ХЗЛ) с сопутствующей патологией количество курящих и бывших курильщиков значительно превышает число никогда не куривших (р=0,056) (табл.2).
Таблица 2. Взаимосвязь хронических неинфекционных заболеваний с курением у военнослужащих
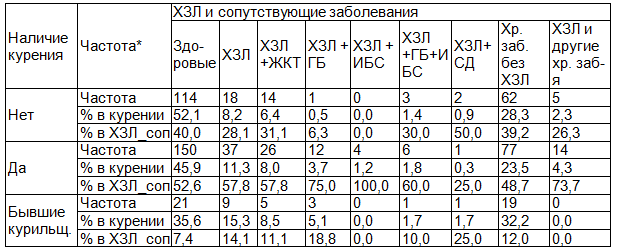
Примечание: * р=0,056.
Средний возраст начала курения среди военнослужащих составил 20,5 лет, из них 39,8% начали курить до 18 лет, 7,1%- до 15 лет. Выявлена взаимосвязь ХЗЛ с возрастом начала курения (р=0,003 для ХЗЛ и 0,01 для ХБ), что связано с более значительным повреждающим действием компонентов табака на дыхательные пути в детском и юношеском возрасте и большей длительностью курения на момент анкетирования.
Стаж курения варьирует в зависимости от возраста военнослужащих, составляет от 1 года до 45 лет, в среднем 26,7 лет. Установлено, что с увеличением стажа курения достоверно растет доля больных ХБ ( от 25% при стаже до 10 лет до 42,6% при стаже более 30 лет) и ХОБЛ (от 0% до 9,5% соответственно) (р=0,0004); статистически значимо влияет и интенсивность курения: до 56,9% военнослужащих курят до 1 пачки в день, среди них ХБ диагностирован у 18,6%, ХОБЛ - у 1,5%; злоупотребляют курением 7,2%, из них ХБ выявлен у 19,6%, ХОБЛ - у 4,7% (р=0,0004).
При сравнении группы курящих и никогда не куривших получены статистически значимые и близкие к ним различия в отношении таких категорий, как пол (р=0,024), так как военнослужащие - женщины курят почти в два раза реже мужчин; стаж службы (р=0,018): с его увеличением растет число курящих; место жительства до призыва в вооруженные силы (р=0,004): военнослужащие из сельской местности курят реже городских; уровню дохода (0,0004): чаще курят военнослужащие, отметившие наличие материальных проблем. При анализе частоты респираторных симптомов у курящих выявлена большая частота и длительность кашля (р=0,0004, 0,001 и 0,054 соответственно), наличие преимущественно утреннего кашля (р=0,0004), усиления кашля после простуды (р=0,049); также у них выше уровень лейкоцитов крови (р=0,012), что подтверждает наличие системного воспаления при злоупотреблении курением [14]. При анализе показателей функции внешнего дыхания различия выявлены в отношении объема форсированного выдоха в секунду (ОФВ1, % от должного) (р=0,024), что подтверждает дозозависимое ежегодное ускоренное падение ОФВ1 у постоянных курильщиков наблюдается [16].
В группе никогда не куривших в сравнении с бросившими курить реже встречается симптом кашля (р=0,064), усиление кашля после простуды (р=0,02) и выше показатель форсированной жизненной емкости легких (ФЖЕЛ) (% от должного) (р=0,01). В группе курящих в сравнении с бросившими курить чаще отмечается симптом утреннего кашля (р=0,019), выше степень никотиновой зависимости (р=0,0004) и уровень лейкоцитов крови (р=0,0034); снижены показатели ОФВ1(%) (р=0,042) и ФЖЕЛ(%) (р=0,015), так как прекращение курения замедляет снижение показателей функции внешнего дыхания до уровня, характерного для снижения категории никогда не куривших лиц [15]. Также выявлена статистически значимая связь курения с диспептическими жалобами (р=0,037 для ХЗЛ и р=0,01 для хронических заболеваний верхних дыхательных путей), что связано с воздействием компонентов табака непосредственно на слизистую оболочку пищевода и желудка при сглатывании слюны, ухудшением микроциркуляции в бассейне брюшного отдела аорты как проявлением системного воздействия никотина, и повреждающим действием желудочного сока на слизистую оболочку дыхательных путей при развитии гастроэзофагеальной рефлюксной болезни [5].
Частота и выраженность основных симптомов ХЗЛ взаимосвязана со стажем курения (р=0,0004). При стаже до 10 лет симптом кашля присутствует у 30,9%, от 10-20 лет- у 35,5%; от 20 - 30 лет - у 39,3% ; от 30-40 лет - у 58%; более 40 лет - у 68,3% курящих. Симптом утреннего кашля у никогда не куривших встречается в 20,9%, со стажем курения до 10 лет - в 28,6%, от 20- 40 лет- в 55,7- 67,3% случаев (р=0,0004). С возрастанием стажа курения чаще появляется постоянный кашель с мокротой: при стаже курения более 40 лет данный симптом отмечен в 12,7% случаев (в 7 раз более часто).
У военнослужащих с ХЗЛ в сравнении с группой без ХЗЛ выше средний возраст (58,02±1,767 против 49,85±0,520, р=0,0004), стаж службы (26,4 ± 0,863, р=0,007 против 23,80±0,296), стаж курения (24,6±2,474 против 15,87±0,7600,0004), ниже возраст начала курения (13,86±1,285 против 16,702 ±0,512, р=0,001). Показатель пачек/лет оказался значительно выше у больных ХОБЛ (44,33 ± 11,56) в сравнении со здоровыми (19,2 ± 1,963), больными ХБ (28,39 ± 1,564) и БА (14,0 ± 5,321), как и индекс курящего человека (ИКЧ): при ХОБЛ ИКЧ=240 ± 16,568, при ХБ- 209,16±10,394 и у здоровых- 155,18 ± 6,849 (для ХБ р=0,0004), что подтверждает приоритетное влияние факта курения на развитие хронических заболеваний легких.
При сочетании ХЗЛ с заболеваниями желудочно- кишечного тракта (ЖКТ), гипертонической болезнью (ГБ) и ишемической болезнью сердца (ИБС) также прослеживается тенденция к увеличению значений основных параметров, характеризующих курение (стаж, пачка/лет, ИКЧ) (р< 0,05 в отношении здоровых и ХЗЛ без сопутствующей патологии) (табл.3).
Таблица 3. Количественные характеристики курения у военнослужащих с хроническими заболеваниями легких и сопутствующей патологией
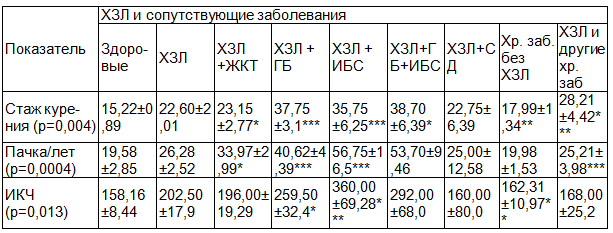
Примечание: *р < 0,05 в отношении здоровых, **р< 0,05 в отношении ХЗЛ, ***р< 0,05 в отношении здоровых и ХЗЛ.
По результатам теста Фагерстрома [3] у военнослужащих с ХЗЛ никотиновая зависимость выявлена в 71,9% случаев, при патологии ЖКТ- в 61,2%, при сердечно-сосудистых заболеваниях (ССЗ) - от 72,7 до 81,5% в зависимости от нозологии, при СД 2 типа- в 66,6%. Очень слабая степень диагностирована у 19,0%, слабая - у 22,3%, средняя - у 7,7%; высокая - у 9,3% и очень высокая - у 4,2% курящих или бывших курильщиков.

Рис. 1. Распределение степени никотиновой зависимости у курящих военнослужащих.
Степень никотиновой зависимости взаимосвязана с возрастом начала курения, стажем и интенсивностью курения (табл. 4).
Таблица 4. Взаимосвязь количественных характеристик курения и степени никотиновой зависимости
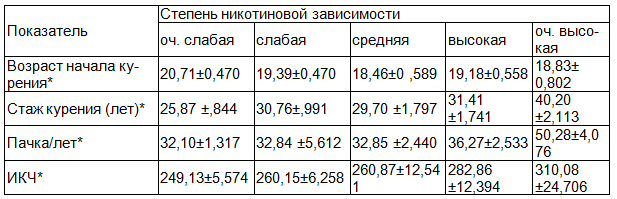
Примечание: *р<0,05.
С ростом степени никотиновой зависимости также увеличивается процент военнослужащих с хроническими заболеваниями: от 57,9% до 96,8%, в том числе ХЗЛ (р=0,0004) и ХБ (р=0,026), так как более высокая степень диагностируется при более длительном стаже курения (р=0,005) вследствие увеличения продолжительности экспозиции на слизистой оболочке дыхательных путей повреждающих компонентов табака. Чаще всего высокая степень никотиновой зависимости встречается при патологии ЖКТ, сердечно- сосудистой системы и при их сочетании (от 66,7% до 100,0%), р=0,0004. При наличии зависимости от никотина и с ростом ее степени отмечается достоверное увеличение частоты обострений ХЗЛ (р=0,005): в 68,2% частые обострения (более 2 раз в год) встречаются при никотиновой зависимости высокой и очень высокой степени.
Среди действующих военнослужащих никотиновая зависимость чаще диагностируется в воинских частях (69,8% против 49,4% в военных учреждениях). Преобладает очень слабая и слабая степень зависимости (от 19,8 до 32,1%), средняя и высокая чаще выявляется у военнослужащих военных учреждений (до 10,5%), очень высокая - среди пенсионеров МО (6,5%), что вероятно, связано с более длительным стажем курения (р=0,0004).
Военнослужащие курят чаще легкие сигареты (до 79,6%), в 34,0 % случаев у них развивается слабая и очень слабая никотиновая зависимость, в 17,4% - высокая и в 7,1% - очень высокая; при курении крепких - соответственно в 63,2%, 14,3% и 10,2%.
Таким образом, развитие никотиновой зависимости выше средней степени не зависит от вида сигарет, а очень высокая чаще развивается при курении крепких табачных изделий. При отсутствии пристрастия, к какому-либо виду сигарет высокая и очень высокая степень зависимости не развивается, что может быть связано с меньшей частотой курения в данной группе. ХБ достоверно чаще диагностируется при курении «легких» сигарет (в 78,0% случаев, р=0,004), так как при использовании табачных изделий с более низким содержанием никотина, возможно, курящий делает более частые и глубокие затяжки, чтобы достичь желаемого эффекта и другие компоненты табачного дыма оказывают более интенсивное и продолжительное разрушающее воздействие на слизистую оболочку дыхательных путей, приводя к хроническому воспалительному процессу.
Несмотря на то, что пассивное курение достаточно широко распространено среди военнослужащих (88,1%), что связано с длительным коллективным проживанием в период обучения, военных сборов и наличием служебного жилья в общежитиях, не было выявлено его значимого воздействия на развитие ХЗЛ (р=0,162 для ХЗЛ и 0,443 для ХБ), хотя оно статистически значимо влияет на выраженность никотиновой зависимости (в 68,0% очень высокой степени сопутствует пассивное курение, р=0,0004).
У военнослужащих с никотиновой зависимостью симптом кашля встречается в 76,8 % случаев и достоверно чаще с ростом ее степени: от 55,2% при слабой зависимости до 72,0% при очень высокой. Симптом одышки отмечается у 67,4% военнослужащих с никотиновой зависимостью: от 62,7 до 88,0% с ростом ее степени. При высокой и очень высокой зависимости на снижение работоспособности указали от 80,0 до 91,1% курящих военнослужащих, причем в 16,0% при очень высокой зависимости данный симптом встречается постоянно.
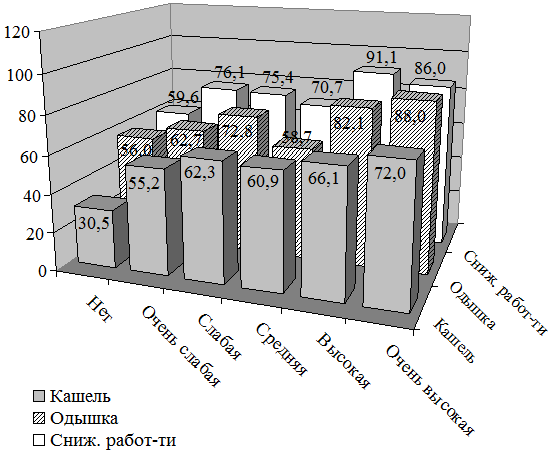
Рис. 2. Частота основных клинических симптомов хронических заболеваний легких в зависимости от степени никотиновой зависимости.
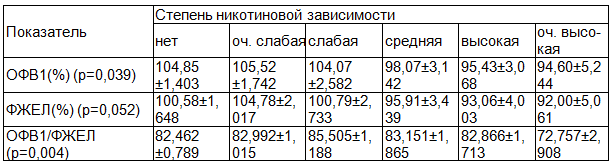
Наличие и степень никотиновой зависимости также статистически значимо влияет на увеличение показателя лейкоцитов крови (р=0,004), уровня АД (р=0,076), СОЭ (р=0,061) и уменьшение величины ОФВ1 (%) (р=0,039) и ОФВ1/ФЖЕЛ (р=0,004), что подтверждает факт ухудшения функционального состояния дыхательной системы и ускорения возрастного падения ОФВ1 у взрослых и пожилых людей с возрастом при активном курении табака [7] (табл.5).
Таблица 5. Влияние степени никотиновой зависимости на показатели функции внешнего дыхания у военнослужащих
В период службы военнослужащие контактируют с вредными профессиональными факторами. По результатам исследования периодическому воздействию источников ионизирующих излучений подверглись 150 человек (24,8%), в 60% случаев у них выявлены хронические заболевания внутренних органов: от 14,1% при ХЗЛ до 60,0% при сочетании ХЗЛ с сердечно- сосудистыми заболеваниями (р=0,002-0,006 для сопутствующих заболеваний, р=0,004-0,007 для сочетания ХЗЛ с ССЗ). Достоверное влияние фактора вибрации выявлено при хронических заболеваниях ЖКТ (р=0,005). В отношении ХЗЛ оказывают негативное воздействие частые полевые выходы (р=0,048 для ХЗЛ и 0,245 для ХБ), вибрация (р=0,001/0,137), токсические химические вещества (р=0,079/0,021) и промышленные аэрозоли (0,061/0,14). В группе курящих и бросивших курить выявлено потенцирующее воздействие на развитие ХЗЛ загазованности, задымления и пыли, а в отношении развития хронических заболеваний верхних дыхательных путей- источников ионизирующих излучений (р<0,05). В группе некурящих достоверного влияния вредных профессиональных факторов на развитие хронических заболеваний легких не выявлено (р>0,05).
Совокупность взаимосвязей никотиновой зависимости с профессиональными и социальными факторами, клиническими и функциональными характеристиками военнослужащих представлена на рис. 3.

Рис. 3. Характеристика взаимосвязи никотиновой зависимости с другими факторами риска и клинико-функциональными характеристиками у военнослужащих.
Таким образом, проведенное исследование показало, что среди военнослужащих широко распространено табакокурение. У курящих и бывших курильщиков с достоверно большей частотой развиваются хронические заболевания легких, особенно часто- хронический бронхит. С ростом степени никотиновой зависимости увеличивается частота выявления у военнослужащих хронической патологии желудочно- кишечного тракта, сердечно- сосудистых заболеваний и их сочетания с хроническими заболеваниями легких. Негативное воздействие факторов курения усиливается при раннем начале курения, увеличением стажа и интенсивности курения, ростом степени никотиновой зависимости. Табакокурение и никотиновая зависимость потенцируют действие других факторов риска развития хронических заболеваний, приводят к увеличению частоты обострений хронических заболеваний легких, частоты и выраженности основных клинических симптомов и снижению функциональных показателей внешнего дыхания.
