Известно, что при полном отсутствии зубов в полости рта происходят анатомо-функциональные изменения: снижается скорость слюноотделения, повышается вязкость слюны, снижается вкусовая чувствительность, понижается функция глотания [7,9]. Происходят значительные изменения со стороны органов полости рта. Язык теряет барьер в виде зубного ряда, изменяет свою форму и размер [2,10]. При зубном протезировании уменьшается пространство в полости рта, которое проявляется в виде недостаточного места для языка. Поэтому, важное значение при протезировании должно отводится сохранению будущего пространства для языка [5]. В тоже время важной задачей протезирования беззубой нижней челюсти остается достижения фиксации и стабилизации протеза путем погружения базиса протеза в слизистую оболочку [3,6].
Целью исследования явилось оценить размеры языка, функцию глотания и функциональное состояние слюнных желез у пациентов с полным отсутствием зубов в динамике ортопедического лечения.
Материалы и методы. Было обследовано 57 человек, в возрасте 60-89 лет обратившихся с целью протезирования в ортопедическое отделение БУЗ УР РСП г.Ижевска. Из них сформированы 3 группы, по 19 человек в каждой. Первую группу составили пациенты, которые впервые протезировались полными съемными протезами (ПСП), вторую группу - пациенты, которые протезировались повторно и группу сравнения - пациенты с интактными зубными рядами или зубными рядами, восстановленными несъемными конструкциями.
Всем, согласившимся участвовать в исследованиях и прошедших клиническое обследование, было предложено заполнить анамнестическую опросную анкету. При измерении языка использовали методику И.Г.Ямашева [10]: продольный размер от слепого отверстия до кончика языка, два поперечных размера в области клыков и в области шестых зубов нижней челюсти. Количественная оценка функции глотания проводилась по методу И.С. Рединова [7], заключалась в следующем: пациенту предлагали взять в рот 15 граммов (чайная ложка) сметаны, предварительно подкрашенной шафраном - пищевым желтым (в соотношении 0,1 г. на 100 г. продукта). В течение 10 секунд перемешивать ее языком в полости рта, а по истечении этого времени сметану собрать в пищевой комок и проглотить. Затем предлагали пациенту прополоскать рот тремя полными глотками воды и все эти порции сплюнуть в сосуд, в котором полученное количество жидкости доводили дистиллированной водой до 200 мл. После этого по откалиброванной заранее 20-ти польной оттеночной шкале желтого цвета определяли количество оставшегося в полости рта после глотания пищевого продукта.
Функциональная активность слюнных желез определялась по скорости фоновой секреции слюны, вязкости слюны.
Скорость фоновой секреции слюны определяли по методу Л. Сазама в модификации Е.В. Боровского с соавт. [1].
Ротовую жидкость собирали в охлажденные градуированные пробирки в течение 10 мин., рассчитывали скорость секреции слюны по формуле: v/t, где v - объем выделившейся слюны, t - время секреции (в мин.). Вязкость слюны определяли по методике Т.Л. Рединовой [8]. Для исследования брали 5 мл только что полученной слюны. До работы микропипетку 1мл калибровали на дистиллированную воду. За 5 сек. из капилляра вытекает 0,92 мл воды. Вязкость слюны определяют в относительных единицах (отн. ед.) по формуле: VB/VC=BC/BB, где VB — объем истекшей воды (мл); Вс — вязкость слюны (отн.ед.); Vc — объем истекшей слюны (мл); Вв — вязкость воды равна 1,0 отн. ед. Диапазон показателей вязкости слюны в норме составляет 1,5 - 4,0 отн. ед.
Вкусовую чувствительность языка определяли на слабый и сильный вкусовой раздражитель по методу М.С. Зайко с соавт. [4]. В качестве слабого вкусового раздражителя был выбран раствор сахара, а в качестве сильного отвергающего раздражителя были выбраны растворы соли и лимонной кислоты. Концентрации растворов были следующие: 0,25; 0,50; 0,75; 1,0 и 1,25; 1,5; 2,0; 3,0. Вкусовой раздражитель наносили на язык с помощью стандартных фильтровальных дисков диаметром 3 мм. Порогом вкусовой чувствительности считали такое разведение вкусового вещества, при котором ощущение соответствовало вкусу раздражителя, т.е. при нанесении сладкого раствора должно появляться ощущение сладкого, а не иной вкус или ощущения (безвкусное, кислое, пощипывание и т.д.). Вкусовую чувствительность определяли в области грибовидных сосочков языка.
Полученные результаты по каждому исследованию сводили в таблицы в программе Microsoft Office Excel 2007 для вычисления средних арифметических величин (М), средних квадратичных отклонений (σ) и ошибок средних арифметических величин (m), а так же статистической достоверности различия средних величин двух групп (p) по Стьюденту.
Полученные результаты. Размеры языка у пациентов, получивших ПСП впервые составили: длина - 73,26±7,39мм (t=1,715; р>0,05); 1ширина – 35,42±4,59мм (t=1,78; р>0,05); 2 ширина - 45,16±3,58мм (t=0,085; р>0,05 ), что не имело достоверных различий с показателями контрольной группы - 70,26±1,91мм, 32,79±4,53мм, 45,26±4,03мм. Показатели размеров языка группы пациентов, повторно протезируемых: длина языка – 76,63±7,02мм (t=3,819; р≤0,001), 1 ширина – 36,68±5,75мм (t=2,321; р≤0,05), что достоверно больше аналогичных размеров у пациентов с интактными зубными рядами, 2 ширина – 45,84±3,98мм (t=0,446; р>0,05).
Нами установлено, что длина и ширина языка в области отсутствующих клыков у пациентов протезируемых повторно, достоверно больше, нежели у пациентов с интактными зубными рядами.
У пациентов впервые протезируемых ПСП до наложения протезов глотательная проба составляла 526,316±193,913мг пищи (t=3,387; р≤0,01), непосредственно после наложения протезов 1068±280,976мг пищи, что в 3,03 раза выше аналогичного показателя у пациентов контрольной группы 352,632±111,148мг (t=10,326; р≤0,001).
У пациентов повторно протезируемых ПСП глотательная проба составила 521,053±302,91мг пищевого вещества (t=2,275; р≤0,05), после наложения протезов – 947,368±307,984мг, что в 2,69 раз превысило показатель группы сравнения (t=7,918; р≤0,001). Глотание у пациентов, которые уже имели опыт пользования полными съемными протезами, более адаптировано.
При изучении динамики изменения функции глотания в процессе адаптации к протезам установлено, что у первично протезируемых пациентов показатели глотательной пробы приближались к показателям контрольной группы на 21-30 день, у повторно протезируемых больных на 7-14 день (рис. 1).
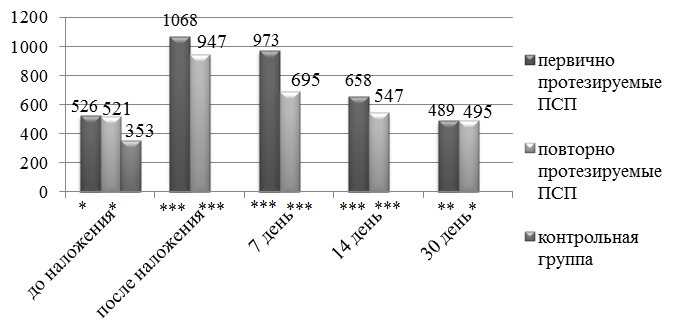
Рис. 1. Динамика изменения функции глотания в период адаптации к ПСП: здесь и далее *p<0,05, **р<0,01,*** р<0,001 (t-критерий) по сравнению с контрольной группой.
У первично протезируемых пациентов происходило улучшение процесса глотания на 7, 14, 30 день до 973,684±301,555 (t=8,423; р≤0,001); 657,895±224,39 (t=5,324; р≤0,001); 489,474±155,973 (t=3,114; р≤0,01) соответственно. У группы пациентов повторно протезируемых так же происходило улучшение процесса глотания в период адаптации к новым ПСП до 694,737±198,533 (t=6,554; р≤0,001); 547,369±167,89 (t=4,216; р≤0,001); 494,737±232,077 (t=2,407; р≤0,05) на 7,14,30 день соответственно.
У первично протезируемых пациентов наблюдалось снижение скорости слюноотделения 0,289±0,113 мл/мин, это достоверно меньше чем у контрольной группы 0,441±0,112мл/мин (t=4,15; р≤0,001). Скорость слюноотделения у пациентов протезируемых повторно составила 0,302±0,124 мл/мин, что так же значимо меньше, чем у пациентов с интактными зубными рядами (t=3,638; р≤0,001). Вязкость слюны у пациентов первой группы составила 3,07±0,873 отн. ед. (t=1,781; р>0,05), у второй – 3,109±0,467 отн. ед (t=2,465; р≤0,05), у контрольной группы 2,595±0,519 отн. ед.
В процессе адаптации к ПСП происходили изменения в показателях скорости слюноотделения и вязкости слюны. У пациентов первой группы с 3 по 7 день после получения новых протезов отмечалось увеличение скорости слюноотделения до 0,529±0,112 мл/мин (t=2,261; р>0,05) и 0,632±0,189 мл/мин (t=3,877; р≤0,001), изменение вязкости слюны с 1,995±0,426 отн. ед. (t=2,94; р≤0,01) до 2,088±0,317 отн. ед (t=2,624; р≤0,05), на 14 день - снижение скорости слюноотделения до 0,553±0,15 мл/мин (t=2,681; р≤0,01), увеличение вязкости слюны до 2,34±0,552 отн.ед. (t=1,722; р>0,05), на 30 день скорость слюноотделения составила 0,368±0,101мл/мин (t=1,981; р>0,05), вязкость слюны 3,127±0,709отн.ед. (t=2,202; р>0,05). Достоверно установлено повышения скорости слюноотделения на 7 и 14 день, снижения вязкости слюны на 3, 7, 14 день.
У пациентов второй группы на 3 и 7 день наблюдалось увеличение скорости слюноотделения до 0,522±0,09 мл/мин (t=2,592; р≤0,05) и 0,504±0,127 мл/мин (t=1,625; р>0,05) соответственно, изменения в показателе вязкости слюны до 2,011±0,253 отн.ед. (t=3,103; р≤0,01) и 2,342±0,733 отн.ед. (t=1,031; р>0,05). На 14 день скорость слюноотделения составила 0,492±0,149 мл/мин (t=1,223; р>0,05), вязкость слюны 2,754±0,542отн.ед (t=0,732; р>0,05), на 30 сутки скорость слюноотделения составила 0,384±0,123 мл/мин (t=1,6; р>0,05), вязкость слюны 2,979±0,519отн.ед. (t=1,79; р>0,05). Значимое увеличение скорости слюноотделения у группы пациентов протезируемых повторно отмечено на 3 день, снижение вязкости слюны на 3 и 7 день (рис. 2 и 3).
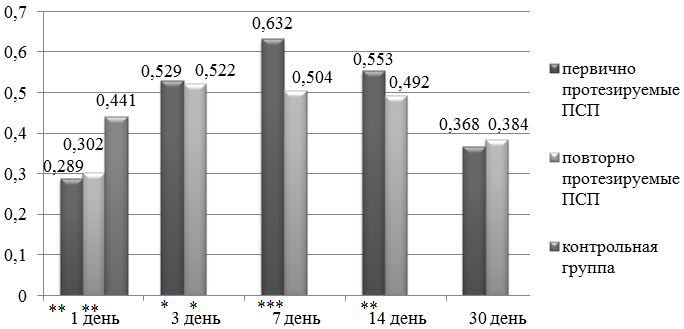
Рис.2. Динамика изменения скорости слюноотделения у пациентов в период адаптации к ПСП.
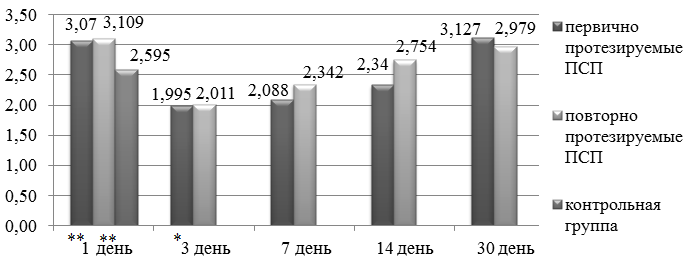
Рис.3. Динамика изменения вязкости слюны у пациентов в период адаптации к ПСП.
На третий и седьмой дни наблюдалось увеличение скорости слюноотделения в первой и второй группах, как реакция на постоянный раздражитель в полости рта. Восстановление данных показателей у первой группы происходило к 14 дню, у второй к 7 дню. Вязкость слюны изменялась обратно пропорционально скорости слюноотделения и восстанавливалась в эти же сроки. Отмечено, что у пациентов с низкой вязкостью слюны сроки адаптации удлинялись по сравнению с пациентами, у которых вязкость слюны в пределах нормы.
В процессе адаптации к зубным протезам из всех вышеперечисленных физиологических параметров медленнее всего восстанавливалась вкусовая чувствительность. Так в группе пациентов получивших впервые зубные протезы вкусовая чувствительность на сладкое составила 2,875±0,144%, что достоверно ниже по сравнению с контрольной группой 1,625±0,924% (t=3,284; р≤0,01), на соленый раздражитель 0,688±0,315% , что не имело значимых отличий от показателя контрольной группы 0,438±0,125% (t=1,477; р>0,05), чувствительность на кислый раздражитель составила 0,563±0,125%, что достоверно отличается по сравнению с контрольной группой 0,313±0,125% (t=2,828; р≤0,01).
В группе пациентов получивших полные съемные протезы повторно вкусовая чувствительность на сладкий раздражитель составила 2,875±0,209, что достоверно ниже контрольной группы 1,625±0,924 (t=3,284; р≤0,01), соленый 1,1±0,518, что достоверно ниже группы сравнения 0,438±0,125 (t=2,467; р≤0,01), кислый 0,65±0,335, что не имеет достоверной разницы с контрольной группой (t=1,515; р>0,05). Восстановление вкусовой чувствительности на слабый раздражитель в процессе адаптации к полным съемным протезам достоверно не установлено. В группе пациентов первично протезируемых установлено понижение порога вкусовой чувствительности на кислый раздражитель к 21-30 дню до 0,313±0,125 (t=2,828; р≤0,01). Данный показатель отображает благоприятное воздействие в виде восстановления зубочелюстной системы протезами на такую функцию языка, как вкусовая чувствительность.
Выводы. Таким образом, полученные данные, свидетельствующие о более выраженной реакции со стороны слюнных желез в виде повышения скорости слюноотделения у пациентов впервые получивших протезы, чем у пациентов повторно протезируемых, обусловлена мощным физиологическим раздражителем (зубными протезами), как инородное тело.
В результате проведенного исследования установлено, что в процессе адаптации к полным съемным протезам происходит восстановление вкусовой чувствительности, данный факт является благоприятным критерием протезирования больных с полным отсутствием зубов на восстановление физиологических функций полости рта.
Функция глотания сильно страдает у первично протезируемых пациентов и так же значительно отстает у повторно протезируемых. При повторном ортопедическом лечении в период адаптации процессы жевания и глотания протекают более благоприятно по сравнению с первично протезируемыми пациентами, из-за сформировавшихся адаптационных механизмов. Считаем, что динамика восстановления функции глотания может служить одним из важных показателей адаптации к полным съемным протезам.
Нами установлено, что длина и ширина языка у повторно протезируемых беззубых пациентов достоверно больше. Повторно протезируемым пациентам необходимо, на наш взгляд, освобождать больше места для языка и незначительно нагружать, «уплотнять» слизистую оболочку.
Уменьшение места для языка за счет утолщения базисов в подъязычной, ретроальвеолярной области может негативно восприниматься пациентом и вызывать затруднение при жевании, глотании, речеобразовании, в целом влиять на процессы адаптации к зубным протезам.
