Введение. Эндоскопические чреспапиллярные вмешательства, внедренные в клиническую практику в 70-х годах прошлого столетия, произвели практически переворот в лечении больных с патологией панкреато-билиарно-дуоденальной зоны [1, 7].
Постепенно совершенствовались аппаратура и инструментарий, накапливался большой опыт в лечении этой категории больных. Все это позволило значительно расширить спектр и возможности чреспапиллярных операций. От стандартной диагностической дуоденоскопии с биопсией, транспапиллярная эндоскопия перешла к сложным хирургическим вмешательствам на протоковых структурах и БДС: стентированию, бужированию, различным видам литотрипсии и литоэкстракции конкрементов [2-6]. Большая часть заболеваний, которые раньше требовали лапаротомии, стали выполняться малоинвазивно, со значительным сокращением осложнений, смертности и уменьшением койко-дня.
В настоящее время накоплен большой опыт выполнения чреспапиллярных вмешательств в различных специализированных клиниках мира с достаточно хорошими, хотя и довольно вариабельными, результатами.
Цель работы - проанализировать эффективность эндоскопических чреспапиллярных вмешательств, выполняемых в условиях нашей клиники.
Материалы и методы: Проведен анализ чреспапиллярных вмешательств у больных, проходивших обследование и лечение в условиях МУЗ ГБ №2 «КМЛДО» за период 2008-2010 г. Отделение эндоскопии МУЗ ГБ №2 «КМЛДО» г. Краснодара оснащено современным видеоэндоскопическим комплексом и инструментарием, позволяющим проводить весь спектр хирургических вмешательств на БДС и протоковых структурах.
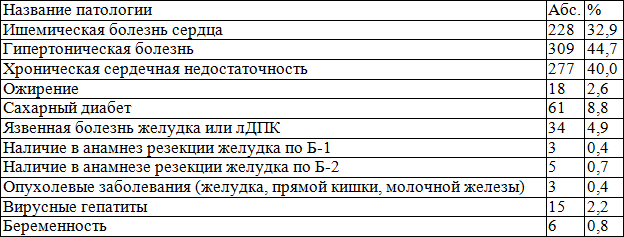
Результаты работы: Общее количество пациентов составило 691 человек (257 (37,2%) мужчин, 434 (62,8%) женщин). Средний возраст больных составил 52 + 1,2 года, в связи с чем определяется выраженность сопутствующей патологии, представленной в табл. 1. Большая часть сопутствующей патологии представлена патологией сердечно-сосудистой системы, иногда сочетанного характера.
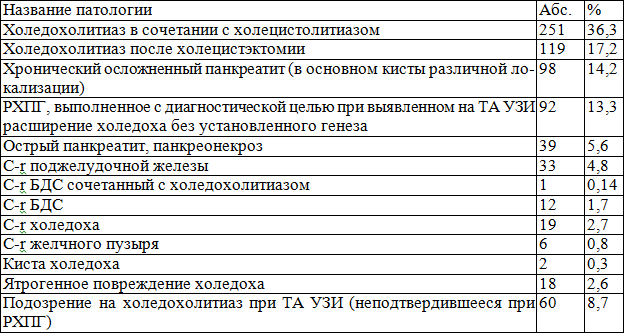
Мы проанализировали патологию, по поводу которой выполнялись чреспапиллярные вмешательства (табл. 2). Более половины больных (53%) - больные с холедохолитиазом, 10% больных - больные с онкологической патологией, которым проводились диагностические или лечебные чреспапиллярные вмешательства. Интересными оказались еще две цифры: 92 больным (13,3%) РХПГ выполнялось с диагностической целью при выявленном на трансабдоминальном УЗИ расширении холедоха без установленного генеза. Мы считаем, что эта группа должна максимально приближаться к нулю, а в диагностическом алгоритме этих больных должны присутствовать менее инвазивные методы диагностики, такие как ЭНДО-УЗИ или магнитнорезонансная томография. И 60 больным (8,7%) выявлена гипердиагностика холедохолитиаза при трансабдоминальном УЗИ, в связи с чем им выполнялись чреспапиллярные вмешательства. При эндоскопической ревизии конкрементов выявлено не было.
а) Стойка эндо-УЗИ
б) Комплект стоек для проведения электрогидравлической литотрипсии
в) Стенты и инструментарий
Рис. 1. Аппаратура и инструментарий для чреспапиллярных операций.
Таблица 1. Сопутствующая патология
В нашей группе у 318 больных (46%) имелось осложнение основного заболевания в виде механической желтухи, у 9,7% (67 больных) отмечался острый панкреатит и 4,8% (33 больных) имели гнойный холангит.
Дивертикулы были выявлены у 108 больных (15,6%). Наличие дивертикулов, как парапапиллярных, так и интрадивертикулярное расположение БДС, в связи с дислокацией сосочка, осложняло выполнение чреспапиллярных вмешательств и, в ряде случаев, было причиной многоэтапности эндоскопических вмешательств или вообще невозможности их выполнения.
У 74 больных (10,7%) выявлен папиллит, у 110 (15,9%) - аденомы БДС.
В арсенале транспапиллярной хирургии нами использовался практически весь спектр эндоскопических вмешательств:
• Эндоскопическая папиллотомия (типичная, атипичная, типичная по струне) (ЭПТ).
• Эндоскопическая литотрипсия (механическая (ЭМЛТ) и электрогидравлическая (ЭГЛТ)).
• Механическая литоэкстракция (ЭМЛЭ).
• Назобилиарное дренирование (НБД).
• Транспапиллярное (билиарное и панкреатическое) стентирование.
• Биопсия и браш-биопсия из БДС и протоковых структур
• Бужирование и дилятация протоковых структур
ЭПТ – на наш взгляд, основной этап эндоскопического лечения. В нашей группе ЭПТ выполнялось 566 больным (82%). От ее правильного выполнения зависит как возможность продолжения дальнейшего вмешательства на БДС, так и частота осложнений в послеоперационном периоде. С одной стороны разрез должен быть адекватным существующей проблеме и плану предполагаемых вмешательств, с другой - сверхширокая ЭПТ опасна возникновением перфорации и кровотечения (рис. 2).
Таблица 2.
Выделяют, как известно, два основных вида ЭПТ: канюляционная (типичная) и неканюляционная (нетипичная). Мы проанализировали соотношение типичной и нетипичной ЭПТ в нашей группе больных. Нужно сказать, что мы не стремимся долго канюлировать БДС и, во чтобы-то ни стало, выполнить канюляционную ЭПТ. Понятно, что канюляционная ЭПТ является более безопасной, но при попытке и неудаче канюляционной мы сразу выполняем нетипичную ЭПТ торцевым папиллотомом. Поэтому, самостоятельных канюляционных ЭПТ у нас только 143 случая (25,3%). В остальных случаях ЭПТ начинали нетипичным способом: или это была только нетипичная ЭПТ (адекватный разрез торцевым папиллотомом был у 209 больных - 37%) или комбинированная (разрез дополнен канюляционным папиллотомом у 214 больных – 37,7%).
В последнее время мы активно стали применять выполнение ЭПТ по струне. После канюляции холедоха по катетеру устанавливается струна и извлекается катетер. По струне производится папиллотомия. Данная методика позволяет сократить время операции при трудной канюляции БДС.
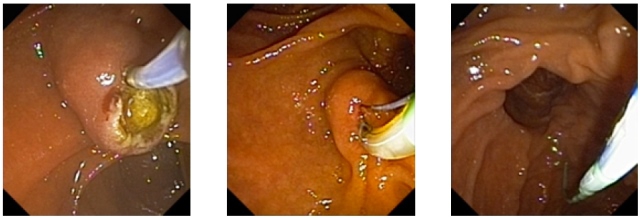
а) Эндофото. Нетипичная (неканюляционная) ЭПТ
б) Эндофото. Типичная (канюляционная) ЭПТ
в) Эндофото. ЭПТ по струне
Рис. 2. Эндоскопическая папиллотомия
Механических литоэкстракций выполнено 376, литотрипсий – 34. Механическую литоэкстракцию производим при помощи корзинчатого зонда типа Дормиа. Механическую литотрипсию выполняем при помощи литотриптора фирмы Олимпас. Однако, в тяжелых случаях, когда происходит вклинение конкремента, очень выручает экстренный литотриптор фирмы Cook. Поэтому, за анализируемый период у нас не было ни одного случая лапаротомии по поводу вклиненной корзинки с конкрементом (рис. 3).
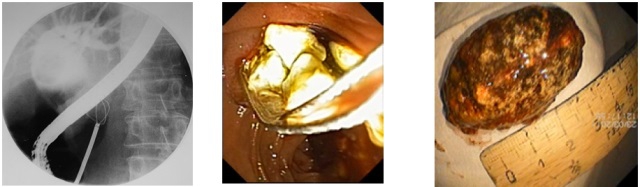
а) Rg-графия. Эндоскопическая механическая литотрипсия
б) Эндофото. Эндоскопическая механическая литоэкстракция
в) Фото. Возможности эндоскопической литоэкстракции (извлеченный конкремент)
Рис. 3. Эндоскопическая механическая литоэкстракция
В сложных клинических случаях, с 2010 г., у нас есть возможность выполнения электрогидравлической литотрипсии. Данное вмешательство является эффективным, хотя довольно дорогостоящим и трудоемким. Показаниями для выполнения данного вида литотрипсии являются сложные случаи холедохолитиаза (крупные или фиксированные конкременты, синдром Мирризи II-IV тип), когда не удается санировать холедох традиционными механическими методами.
Методика выполнения следующая: через инструментальный канал дуоденоскопа в просвет холедоха вводится эндоскопический холедохоскоп (так называемый «беби-скоп»), визуализируется конкремент. Через инструментальный канал беби-скопа к конкременту подводится зонд для проведения литотрипсии. При хорошей визуализации конкремента и зонда и плотном их контакте путем подачи электрического тока производится дробление камня. Фрагменты конкремента вымываются сами или извлекаются при помощи корзинчатого зонда Дормиа (рис. 4). Таких вмешательств за прошлый год нами выполнено 3.
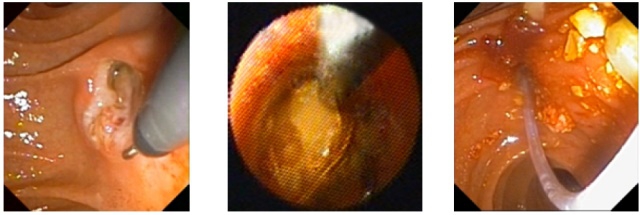
а) Эндофото. Проведение холедохоскопа («беби-скопа») через БДС
б) Эндофото. Визуализация конкремента в просвете холедоха.
в) Эндофото. Извлечение фрагментов конкремента холедоха в просвет ДПК
Рис. 4. Проведение контактной электрогидравлической литотрипсии
С целью временной или постоянной желчной декомпрессии активно используется нами эндоскопическое стентирование холедоха пластиковыми или металлическими саморасширяющимися стентами (рис. 5). Всего стентирований было выполнено 62.
При хронических осложненных панкреатитах, рубцовых изменениях вирсунгова протока, сопровождающиеся гипертензией выполняем транспапиллярное стентирование вирсунгова протока (рис. 6). Данное вмешательство выполнено у 4 больных.
При рубцовых стриктурах холедоха мы имеем весь необходимый инструментарий для выполнения бужирования или балонной дилятации холедоха (рис. 7). Всего таких вмешательств выполнено 7.
При подозрении на онкологические заболевания, с целью верификации диагноза, выполняем биопсию или браш-биопсию слизистой оболочки БДС или протоковых структур. Всего таких вмешательств выполнено 23.
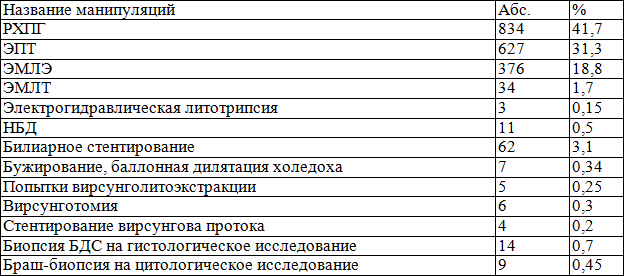
Общее количество чреспапиллярных вмешательств составило 2004 и представлено в табл. 3.
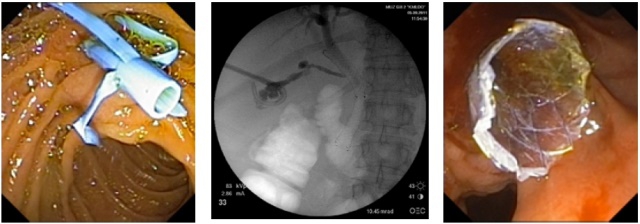
а) Эндофото. Установленный пластиковый стент типа « «
б) Rg-графия. Установленный металлический саморасширяющийся стент
в) Эндофото. Установленный металлический саморасширяющийся стент
Рис. 5. Эндоскопическое стентирование холедоха
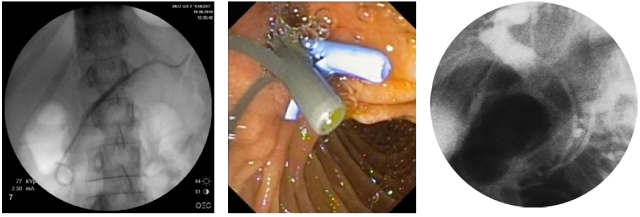
а) Rg-графия. Установленный стент вирсунгова протока
б) Эндофото. Установленные стенты в холедох и вирсунгов проток
в) Rg-графия. Установленные стенты в холедох и вирсунгов проток
Рис. 6. Эндоскопическое стентирование вирсунгова протока
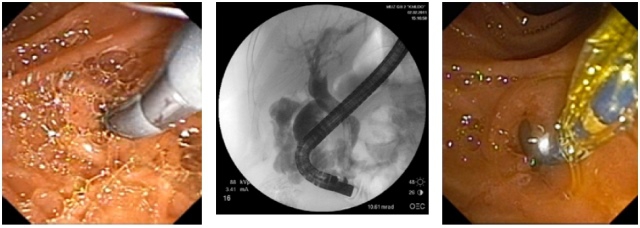
а) Эндофото. Проведение бужирования холедоха
б) Rg-графия. Проведение баллонной дилятации холедоха
в) Эндофото. Проведение баллонной дилятации холедоха
Рис. 7. Эндоскопическое бужирование и баллонная дилятация холедоха
Мы проанализировали этапность эндоскопических чреспапиллярных вмешательств.
Таблица 3. Общее количество выполненных чреспапиллярных вмешательств
В 1 этап эндоскопические вмешательства выполнены у 526 больных (76,2%). В 2 этапа у 106 больных (15,3%). В 3 и более этапов – 59 больных (8,5%). Многоэтапность эндоскопического вмешательства (3 и более) в основном была связана с наличием крупных или фиксированных конкрементов в холедохе, потребовавших неоднократных этапов механической литотрипсии и (или) литоэкстракции. Таких пациентов было 38 (64,4%). Так же причиной многоэтапных вмешательств были: интрадивертикулярное расположение БДС – 5 больных, атипичное расположение БДС – 10, стриктуры холедоха – 4 больных, попытка вирсунголитоэкстракции – 2 больных.
У 40 больных наши вмешательства были неэффективны (табл. 4). Анализируя причины неудавшихся эндоскопических вмешательств можно сказать, что более половины случаев связана с невозможностью литоэкстракции конкрементов холедоха (52%). Все неудачи, как мы считаем, связаны с объективными причинами.
Проанализированы количество и виды осложнений после наших вмешательств (табл. 5). Острый, РХПГ-индуцированный панкреатит, с клинической симптоматикой и потребовавший проведения интенсивной терапии, был отмечен у 25 пациентов. У 3-х из них процесс усугубился развитием панкреонекроза. Одна из пациенток умерла на 20-е сутки в результате молниеносной формы панкреонекроза и прогрессирующей полиорганной недостаточности. В 9 случаях отмечалось кровотечение в раннем послеоперационном периоде. Все случаи остановлены эндоскопически и медикаментозно. С целью антисекреторной терапии нами применялся препарат «Контролок» по 80 мг. 2 раза в день. В двух случаях отмечалась ретродуоденальная перфорация. В одном случае отмечался разрыв интрамуральной части холедоха при механической литоэкстракции конкремента в диаметре до 1,0 см. Больная была оперирована в этот же день, выписана на 14-е сутки с выздоровлением. В другом случае ретродуоденальная перфорация связана с ЭПТ, проведен курс консервативной терапии, больная выписана с выздоровлением. Амилаземия (до трех норм), без клинических проявлений и не потребовавшая интенсивного лечения в условиях реанимации была зафиксирована у 162 пациентов (23,4%).
Таблица 4. Неэффективность эндоскопических вмешательств (N=40)

Таблица 5. Количество и виды осложнений после эндоскопических вмешательств

Эффективность наших вмешательств представлена в табл. 6. Эффективность эндоскопических чреспапиллярных вмешательств в нашей группе составила 94,2%, неэффективными они были у 5,8%, осложнения имели место у 5,2% больных и летальность отмечена в 0,14% случаев.
Таблица 6. Эффективность эндоскопических вмешательств нашей группы больных (N=691)

Выводы
1. Наличие данной службы является необходимым условием эффективной работы любого крупного специализированного лечебного учреждения.
2. Эндоскопические чреспапиллярные вмешательства являются важным и необходимым звеном в лечении и диагностике пациентов с заболеваниями панкреато-билиарно-дуоденальной зоны с высокой степенью эффективности.
3. Эффективность эндоскопических вмешательств зависит от аппаратно-инструментального оснащения клиники.
4. С учетом возможных осложнений, количество диагностических чреспапиллярных вмешательств должно быть минимальным.
