Частота синдрома Мириззи, выявляемая при оперативном вмешательстве по поводу ЖКБ, варьирует от 0,4 до 3,6% случаев [1,3,7,11,17]. В клинической практике, данная патология относительно редко диагностируется до операции, несмотря на применение таких современных методов исследования, как ультразвуковое исследование (УЗИ), компьютерная томография и эндоскопическая ретроградная холангиопанкреатография (РХПГ) [2,4,5].
Частота перехода на "открытую" операцию в ходе лапароскопической холецистэктомии варьирует от 3,6% до 6,9% случаев [6,8,9,12], в то время как у больных с синдромом Мириззи этот показатель возрастает до 20-40% [13-15].
Большой спор и разногласия, вызывают методики операционного подхода к различным типам синдрома Мириззи, что приводит к затруднению выработки единого тактического подхода.
Цель работы: оценка результатов диагностики и хирургического лечения синдрома Мириззи I и II типа.
Материалы и методы
Исследование проводилось на базе клиники Самаркандского медицинского института. В основе работы лежит клиническое наблюдение за 56 пациентами с синдромом Мириззи, прооперированных с 2001 по 2010 г. Основную группу больных составляли женщины – 52(92,8%), мужчин было 4 (7,2%),в возрасте от 43 до 72 лет.
При проведении исследования мы руководствовались классификацией McSherry, в которой предложено разделять синдром Мириззи на два типа: I тип-стриктура обусловленная сдавлением желчного протока вколоченным камнем пузырного протока или шейки желчного пузыря; II тип – холецистохоледохеальный свищ, формирование которого происходит в результате длительного нахождения конкремента в шейке желчного пузыря или в пузырном протоке. Среди исследуемых больных преобладали пациенты с I типом синдрома Мириззи – 48 (85,7%), со II типом было 8 (14,3%) пациентов.
Ультразвуковое исследование было проведено всем больным. Для диагностики нами были применены признаки, позволившие заподозрить синдром Мириззи при УЗИ предложенные Майзельс Е.Н.
- Камень пузырного протока с незначительным расширением общего печеночного протока (ОПП);
- Расширенный пузырный проток с конкрементом;
- Расширенный пузырный проток с низким его впадением;
- Сморщенный желчный пузырь + расширение внутрипеченочных протоков + нерасширенный общий желчный проток (ОЖП);
- Вклиненный камень шейки желчного пузыря + расширение желчных протоков + холедохолитиаз;
- Сморщенный желчный пузырь + расширение желчных протоков +холедохолитиаз;
- Сморщенный желчный пузырь + расширение желчных протоков +холедохолитиаз + сужение в области ОПП.
При этом в дооперационном периоде, по клиническим и УЗИ данным, диагностировать синдром Мириззи I типа удалось у 34 (60,7%) пациентов, синдромом Мириззи II типа у 2 (3,6%), у остальных 20 (35,7%) - синдром был выявлен во время оперативного вмешательства.
Механическая желтуха в дооперационном периоде наблюдалась у 17 (30,3%) больных, холангита у 6 (10,7%).
Результаты клинического материала статистически обрабатывали с помощью программного пакета Microsoft Office Excel – 2003, включая использование встроенных функций статистической обработки. Использовались методы традиционной вариационной параметрической и не параметрической статистики и расчётом средней арифметической изучаемого показателя (М) её стандартной ошибки (m), показателей достоверности (р). Достоверность отличий между группами по изучаемым признакам определяли с помощью t-теста Стьюдента, достоверными считали отличия при значении t≥2,0=Р<0,05.
Результаты и обсуждение
Варианты оперативных вмешательств определялись в зависимости от типа синдрома Мириззи. Виды и количество оперативных вмешательств представлены в табл. 1.
Таблица 1. Виды оперативных вмешательств, выполненных при синдроме Мириззи
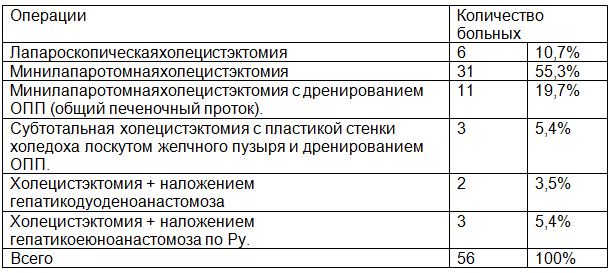
Хирургическое лечение больных с синдромом Мириззи I типа, имеет свои технические особенности, связанные с трудностью удаления вклинившегося конкремента в шейку желчного пузыря.
Так, при лапароскопической холецистэктомии, производилось вскрытие кармана Гартмана и удаление камня через его просвет с последующей холецистэктомией, что было выполнено в 6 наблюдениях. При невозможности лапароскопического удаления вклинившегося в шейку желчного пузыря камня мы производили переход на минилапаротомнуюхолецистэктомию в 5 наблюдениях, а при диагностике синдрома Мириззи IIтипа, переходили на лапаротомию – 2 наблюдениях.
При применении минилапаротомной холецистэктомии производили вскрытие дна желчного пузыря, с удалением его содержимого и затем проводили удаление вклинившегося в шейку желчного пузыря конкремента. Данным способом нам удалось удалить конкремент и произвести холецистэктомию у 23 пациентов с I типом синдрома Мириззи. Если же даже после вскрытия дна желчного пузыря нам не удавалось удалить вклинившийся конкремент мы производили дальнейшее вскрытие стенки желчного пузыря по направлению к его шейке совместно со вскрытием Гартмана, что намного облегчало удаление вклинившегося конкремента – 8 случаях.
У 11 пациентов мы сочетали данную методику операции с дренированием общего печеночного протока по Холстеду – 7, по Вишневскому - 4. Это было связано с наличием у данной группы больных сочетания синдрома Мириззи I типа с механической желтухой.
Конверсия во время выполнения минилапаротомной холецистэктомии, при диагностировании синдрома Мириззи II типа, была произведена в 6 случаях, путем расширения минилапаротомной раны.
Основную сложность, как в плане диагностики, так и в плане оперативного лечения составляли больные со II типом синдрома Мириззи.
При диагностировании данного типа синдрома нами производились: при дефекте не более 1/3 окружности общего желчного протока (ОЖП) в 3 случаях, пластика патологического соустья тканями пузырного протока после холецистэктомии и наружное дренирование общего желчного протока; при дефекте более 1/3 окружности ОЖП производились реконструктивные операции, в 2 – гепатикодуоденоанастомоз и в 3 – гепатикоеюноанастомоз по Ру.
У больных с синдромом Мириззи I типа осложнения в послеоперационном периоде наблюдались в 3 (6,25%) случаях. В 2 случае желчеистечение из дренажной трубки, которое самопроизвольно остановилось на 4-11 сутки и в 1 случае желчный перитонит, больному была произведена релапаротомия причиной явилась несостоятельность культи пузырного протока.
В отдаленном периоде, при синдроме Мириззи II типа, осложнения наблюдались в 3 (37,5%) случаях, у 2 больных после наложения гепатикодуоденоанастомоза, в послеоперационном периоде наблюдался рефлюкс холангит, по поводу чего больные неоднократно лечились консервативно. У 1 больного после пластики патологического соустья тканями пузырного протока развилась стриктура ОПП, что потребовала повторной реконструктивной операции, наложения гепатикоеюноанастомоза по Ру.
Таким образом, в большинстве случаев синдром Мириззи II типа является интраоперационной находкой. Предпочтение при наличии синдрома МириззиI типа необходимо отдавать минилапаротомной холецистэктомии, позволяющей сохранить основные преимущества миниинвазивного доступа, а при необходимости позволяющие совершить конверсию с расширением данного доступа и осуществлением необходимого спектра оперативных вмешательств на гепатобилиарной системе.
Преимуществом предложенного нами лечения, в отличие от других методик при синдроме Мириззи II типа является, наложение широкого прецизионного билиодигестивного анастомоза без натяжения и без применения съёмного транспечёночного дренажа. Необходимо отдавать предпочтение данному методу при дефекте занимающим более 1/3 окружности ОЖП.
