Актуальность. На сегодняшний день вопрос профилактики такого грозного осложнения как недостаточность швов анастомоза остается одной из нерешенных проблем, как в ургентной, так и в плановой хирургии кишечника. По литературным данным, частота развития несостоятельности кишечных швов варьирует от 0,3 – 18,7% наблюдений, а в условиях перитонита достигает 34,2% и не имеет тенденции к снижению. Несмотря на многочисленные попытки совершенствования технических вариантов анастомозирования, на сегодняшний день не удается преодолеть негативные стороны этих способов соединения кишечной целостности, неудовлетворенность результатами заставляет вернуться вновь к проблеме кишечного шва, в первую очередь, с позиции качества и надежности [2,4,5,9].
Применение современных скрепочных сшивающих аппаратов сократило время проведения операции, но значительно не уменьшило количество послеоперационных осложнений, так несостоятельность швов составляет от 3,5% до 6,4 %. В повседневную практику хирурга не удается широко внедрить новые технологии, улучшающие качество кишечного шва в силу дороговизны аппаратов и устройств, для формирования анастомозов. В условиях ургентной хирургии доминирующим до сегодняшнего дня является ручной шов, который постоянно совершенствуется, а в сочетании с современными шовными материалами позволяет снизить частоту несостоятельности швов анастомоза [1,2,9].
Несмотря на совершенствование техники наложения ручных и механических толстокишечных анастомозов, высокое качество современных шовных материалов, и сшивающих аппаратов, на сегодняшний день не удается преодолеть негативные стороны этих способов анастомозирования: наличие инородных включений в зоне соединения тканей удлиняет сроки регенерации, формирование раневых каналов способствует проникновению эндогенной микрофлоры в глубокие структуры анастомоза и вызывает развитие воспалительной реакции с последующей рубцовой деформацией соустья [3,4,7,8].
В связи с вышесказанным нами была поставлена цель исследования: усовершенствовать и обосновать наложение методов толстокишечных анастомозов.
Материал и методы исследования. Нами проведены экспериментальные исследования на 30 беспородных собаках обоего пола, весом 15-20 кг. Основной метод анестезиологического пособия - внутривенный наркоз с использованием Тиопентала натрия 5-6 мг/кг. После тщательной обработки операционного поля спиртом и йодом, производили срединную лапаротомию. Первый этап операции заключался в создании острой непроходимости сигмовидной кишки (перевязка сигмовидной кишки). На втором этапе, через 12-14 часов производили резекцию измененной части сигмовидной кишки с последующим наложением двух видов толстокишечного анастомоза по предложенной нами методике. Методика наложения толстокишечного анастомоза заключается в следующем: после резекции, пораженного участка кишечника, производили создание манжетки из слизистой приводящей части кишечника. После чего формировали стенки анастомоза двумя различными однорядными швами (подана заявка на получение патента в Патентное ведомство РУз). Операция заканчивалась санацией брюшной полости. Послеоперационную рану ушивали наглухо.
Результаты и их обсуждение. Анализ результатов экспериментального исследования показал, что на 2-е сутки после операции проявлялась двигательная активность у оперируемых собак. На 2-3-и сутки нормализовалась функция кишечника, и отмечалось его опорожнение. На 5-е сутки собак переводили на обычный рацион питания. У всех оперированных собак заживление послеоперационной раны происходило первичным натяжением. После операционный период протекал без осложнений (всем собакам проводилась антибиотикотерапия), летальность после операции мы не наблюдали.
Наблюдение за оперированными собаками продолжалось в течение трех месяцев после операции. Выведение из эксперимента проводили на 7,14, 20 сутки,1,2,3 мес.
При вскрытии оперированных собак патологических изменений со стороны органов брюшной полости мы не наблюдали. Ревизируя кишечник находили участок анастомоза, который макроскопически мало отличался от других участков толстого кишечника. На 7, 14, 20 сутки, при вскрытии макропрепарата, созданная нами манжетка оставалась мягкой, жизнеспособной, бледно- розового цвета, сужения просвета кишечника не отмечалось. Через 30 дней образовывался зрелый соединительнотканный рубец на месте шва анастомоза, определение границ манжетки не представлялось возможным, из за полного срастания со слизистой кишечника, предполагаемая граница манжетки бледно- розового цвета. Участок анастомоза иссекали на протяжении (приводящий отдел- 10см, отводящий-10 см) из нескольких участков анастомоза был взят биопсийный материал, который подвергался гистологическому исследованию.
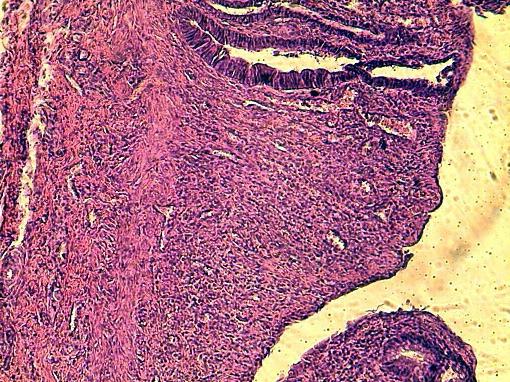
Рис. 1. Область стыка при наложении непрерывного шва с помощью викрила. Г-Э 10х10.
В ранние сроки после наложения шва, как узлового с помощью капрона и шёлка, так и непрерывного с использованием викрила, в области стыка отмечается разрастание грануляционной соединительной ткани с большим числом микрососудов. Прилежащие к месту стыка крипты расширены. Строма отёчна и инфильтрирована большим числом клеток, преимущественно лимфоцитами.
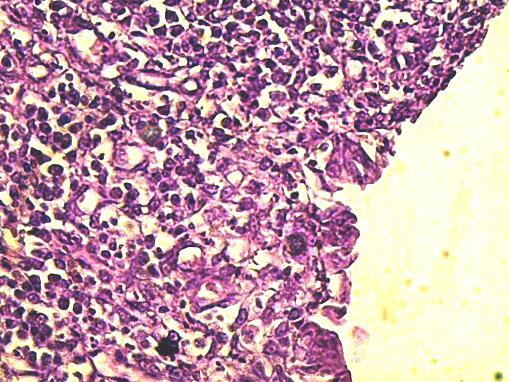
Рис. 2. Грануляционная ткань с микрососудами и круглоклеточными элементами. Область стыка при наложении непрерывного шва с помощью викрила Г-Э 10х40.
При использовании викрила и непрерывного шва на поверхности не определяется детрита и фибрина. Имеют место выраженные процессы неоваскулогенеза (рис. 1,2). При использовании узлового шва с капроновыми нитями на поверхности грануляционной ткани отмечаются небольшие скопления фибрина с мигрировавшими лимфоцитами (рис. 3).
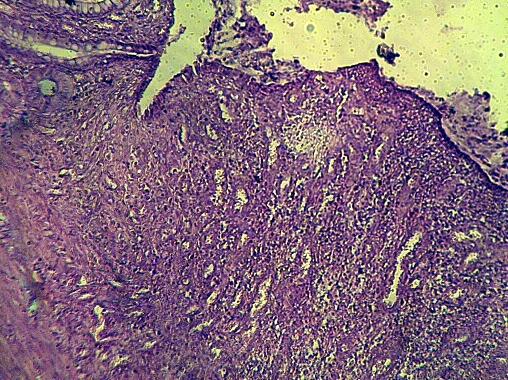
Рис. 3. Область стыка при наложении узловых швов с помощью капрона. Г-Э 10х10.
Эти процессы особенно ярко выражены при наложении узлового шва и использовании шёлка (рис.4).
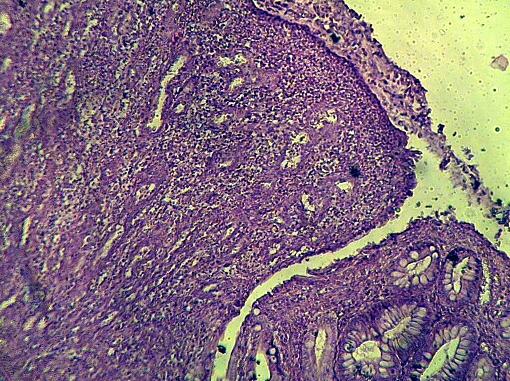
Рис. 4. Область стыка при наложении узловых швов с помощью шёлка. Г-Э 10х10.
В более поздние сроки наблюдения отмечаются выраженные процессы наползания языков эпителиальных клеток на поверхность грануляционной ткани в месте стыка проксимального и дистального отрезка кишки.
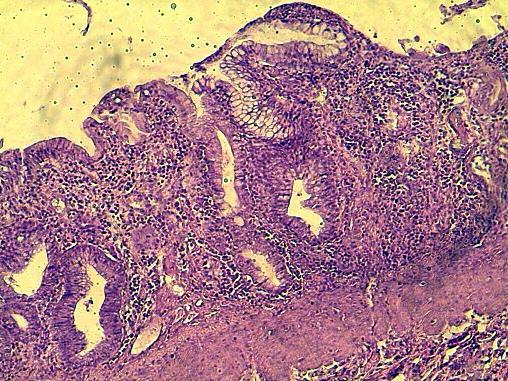
Рис. 5. Эпителизация грануляционной ткани области стыка при наложении непрерывного шва с помощью викрила. Г-Э 10х10.
Эти процессы при использовании узловых швов с викрилом выражены ярче. При этом отмечается не только наползание эпителиальных языков на грануляционную поверхность свободную от фибрина и детрита, но погружение эпителиальных тяжей в грануляционную ткань, с формированием крипт (рис. 5, 6).
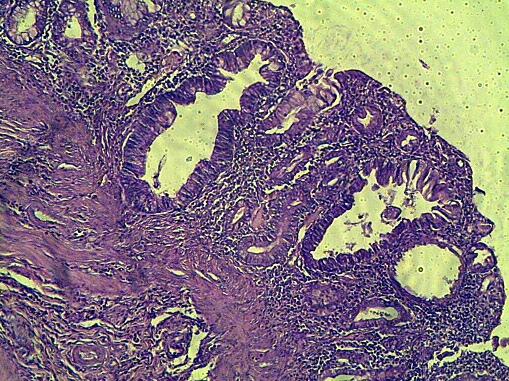
Рис. 6. Эпителизация грануляционной ткани с формированием крипт области стыка при наложении непрерывного шва с помощью викрила. Г-Э 10х10.
При наложении анастомоза с помощью узловых швов языки эпителия формируются в расширенных участках крипт, прилежащих к грануляционной ткани в месте стыка соседних участков кишки (рис.6).

Рис. 7. Слабо выраженные процессы эпителизации с проявлениями воспалительной реакции области стыка при наложении узлового шва с помощью шёлка. Г-Э 10х10.
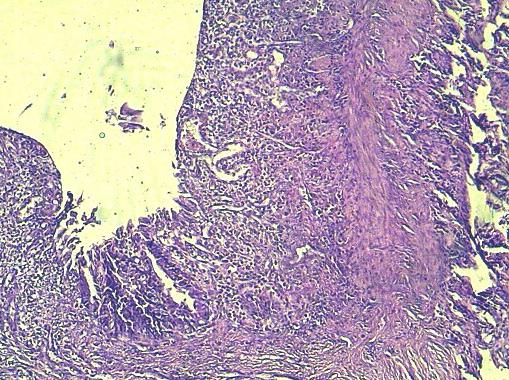
Рис. 8. Слабо выраженная эпителизации с проявлениями воспалительной реакции области стыка при наложении узлового шва с помощью шёлка. Г-Э 10х10.
Наползание эпителиальных языков на поверхность грануляций в области стыков, не сопровождается выраженным погружным ростом эпителиальных языков с формированием крипт, особенно при использовании шёлка (рис. 6-8).
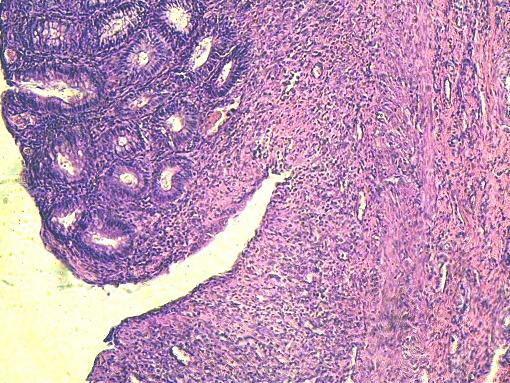
Рис. 9. Хаотическое расположение гладких мышц в области стыка при наложении узлового шва с помощью капрона. Г-Э 10х10.
Одновременно идёт и восстановление мышечного слоя слизистой оболочки. При этом в нём не определяется векторной направленности слоёв гладких мышц (рис. 6-8). Они на этом этапе располагаются хаотически, особенно при использовании шёлка наложении узловых швов (рис.9).
В грануляционной ткани сохраняется довольно большое число микрососудов, но число клеточных элементов уменьшается, что особенно отчётливо проявляется при использовании викрила и непрерывного шва (рис.5, 6).
По мере наползания эпителиальных тяжей на грануляционную поверхность, просветы близлежащих крипт несколько уменьшаются, но сохраняется их извитость и значительная инфильтрация межкриптальной соединительной ткани полиморфными элементами (рис.9).
Подводя итоги, проведенного нами исследования позволили сделать нам следующие выводы:
- Проведенные морфологические исследования, показали определённые преимущества непрерывного шва с использованием викрила, по сравнению с узловыми швами и применением капрона и, особенно, шёлка. При непрерывном шве поверхность стыка быстрее очищается от детрита и фибрина, на сформированной грануляционной ткани быстрее идут процессы эпителизации с формированием крипт.
- Использование разработанных нами методов наложения толстокишечных анастомозов не приводят к послеоперационным осложнениям (несостоятельность анастомоза, сужение области анастомоза и т.д.).
- Использование предложенной нами методов наложения толстокишечных анастомозов легко выполнима, не требует дорогостоящей аппаратуры, и ее можно выполнять в любом хирургическом отделении.
