В настоящее время частота облитерирующего атеросклероза сосудов нижних конечностей у лиц старше 50 лет превышает 10,0%. Доля производимых высоких ампутаций бедра у данной категории больных составляет от 10,0% до 47,0% и, несмотря на успехи реконструктивной сосудистой хирургии, продолжает неуклонно расти [1]. Частота послеоперационных раневых осложнений при ампутации бедра составляет от 23,1% до 41,8%, и на протяжении многих лет не имеет тенденции к снижению [4].
Целью работы явилось исследование возможностей применения лазерного облучения (ЛО) для снижения частоты развития послеоперационных раневых осложнений при ампутации бедра у больных с облитерирующим атеросклерозом сосудов нижних конечностей.
Материал и методы исследования. В исследование вошли 378 больных облитерирующим атеросклерозом сосудов нижних конечностей, которым была выполнена ампутация бедра. Показанием к операции являлась острая и хроническая артериальная ишемия нижних конечностей при неэффективности консервативного лечения и невозможности выполнения реконструктивных операций на сосудах нижних конечностей. Средний возраст больных составил 61,4±10,52 года. Исследование включало ретроспективную и проспективную части. Ретроспективную часть исследования составили 254 клинических наблюдения, направленных на изучение структуры послеоперационных раневых осложнений, а также выявление основных факторов риска развития раневых осложнений при ампутации бедра. Проспективную часть исследования составили 124 клинических наблюдения, направленных на изучение эффективности использования различных методов и режимов ЛО в целях профилактики раневых осложнений. Больные, вошедшие в проспективную часть исследования, были разделены на 4 группы. В 1-3 группах использовались различные параметры ЛО, четвертая группа - контрольная.
Методы обработки раны культи бедра лазерным излучением. В исследовании применялся серийно выпускаемый аппарат модели «Улей 2КМ», производство Калужского медико-технического лазерного центра (КМТЛЦ), Россия. Параметры лазерного облучения культи конечности включали: длину волны 0,890 мкм, режим излучения импульсный, частота следования импульсов – от 8 до 30 КГц. Облучение осуществлялось ежедневно на протяжении 10 суток, начиная с первых суток послеоперационного периода. Длительность экспозиции составляла 4 мин. Общее количество больных, к которым была применена методика ЛО культи бедра, составило 95 человек. В первой группе (31 больной) использовалось лазерное излучение с частотой следования импульсов 8000 Гц и мощностью 7 мВт/см2. Во второй группе (31 больной) использовалось излучение с частотой 30000 Гц и мощностью 27 мВт/см2. В обеих группах излучатели располагались удаленно, на расстоянии 2-3 см от поверхности раны. В третьей группе (33 больных) излучатели устанавливались контактно на медиальную и латеральную поверхности культи бедра, в 2 см от угла раны. Вектор излучения направлялся параллельно плоскости раны. Используемые параметры облучения в третьей группе: частота излучения 30000 Гц, мощность излучения 27 мВт/см2. В контрольную группу было включено 29 больных.
Обработка данных и статистический анализ. Результаты были обработаны с помощью пакета статистических программ Statistica 6.0. Показатель статистической значимости (p) оценивался методом Χ2 и с помощью t-критерия Стьюдента. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимали равным 0,05. Описание количественных признаков представляли в виде M± m, где М – выборочное среднее, m – ошибка среднего. Качественные признаки представляли в виде долей (%) абсолютных чисел (n).
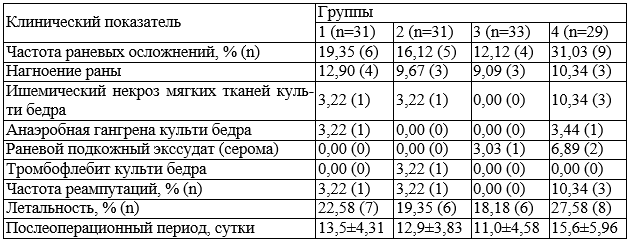
Результаты и обсуждение. Частота раневых осложнений при использовании ЛО составила 16,66% клинических случаев (15 больных из 95), в группе больных, где ЛО не использовалось, данный показатель составил 26,50% (75 больных из 283), (Χ2=3,928 с 1 степенью свободы; р=0,047). Количество реампутаций снизилось с 5,65% (16 больных из 283) до 2,10% (2 больных из 95). Продолжительность послеоперационного периода уменьшилась с 15,8±5,03, до 12,4±3,16 суток, (t= -6,188; число степеней свободы = 376; р=0,001). Результаты, полученные при сравнении клинического эффекта от воздействия на раневой процесс различных методик ЛО представлены в табл. 1.
Как видно из полученных данных, наиболее выраженный эффект наблюдался в 3-й клинической группе больных. Раневые осложнения, как правило, выявлялись не ранее 3-х суток послеоперационного периода. Наиболее частым осложнениями у больных явились нагноение раны и ишемический некроз мягких тканей культи бедра. Анаэробная газовая гангрена мягких тканей культи бедра имела место единожды в 1-й и контрольной группах. Оба клинических наблюдения закончились летальным исходом. Анализируя структуру послеоперационных раневых осложнений, следует отметить значительное снижение частоты ишемических некрозов мягких тканей культи бедра, что, по нашему мнению, объясняется основными биологическими эффектами ЛО - усилением репаративных процессов и оксигенации в зоне облученных тканей культи бедра [3]. Прямым следствием снижения числа раневых осложнений можно считать и уменьшение числа реампутаций в основных группах больных по сравнению с контрольной, что особенно важно для сохранения функциональных качеств культи и улучшения результатов протезирования в дальнейшем.
Таблица 1. Основные результаты применения ЛО, % (n)
Прогноз развития раневых осложнений. Осуществлен анализ прогностической значимости основных факторов риска влияющих на развитие послеоперационных раневых осложнений при ампутации бедра.
1. Возраст. Средний возраст больных имевших послеоперационные раневые осложнения - 65,8±10,31 лет, больных без осложнений - 54,7±7,82 лет, (t= 10,999; число степеней свободы = 376; р=0,001). При анализе отдельных возрастных групп, определенных в соответствии с классификацией Всемирной Организации Здравоохранения, можно отметить связанное с возрастом увеличение частоты раневых осложнений и летальности. Наиболее высокие показатели отмечены в группе старческого возраста (табл. 2).
Таблица 2. Частота раневых осложнений и летальность в различных возрастных группах, % (n)

Примечание: * Χ2=5,316 с 1 степенью свободы; p=0,021 (при сравнении первой и последней возрастных групп)
2. Длительность заболевания. При изучении влияния длительности артериальной ишемии на частоту развития послеоперационных раневых осложнений выявлено, что при развитии острой артериальной ишемии, выполнение ампутации спустя 24 часа от начала заболевания приводило к развитию осложнений у 21,21% (7 из 33 больных). Выполнение ампутации в течении первых 24 часов от начала заболевания характеризовалось меньшим количеством раневых осложнений - 15,38% (2 из 13 больных). У больных с хронической артериальной ишемией, при продолжительности периода декомпенсации свыше двух недель, доля послеоперационных раневых осложнений составила 32,08% (43 из 134 больных), а при выполнении ампутации в более ранние сроки частота осложнений уменьшалась до 19,19% (38 из 198 больных), (Χ2=6,525 с 1 степенью свободы; p=0,011).
3. Стадия заболевания. Наличие III стадии облитерирующего атеросклероза обуславливало развитие раневых осложнений в 19,07% (33 из 173 больных), при IV стадии этот показатель равнялся 30,18% (48 из 159 больных), (Χ2=4,962 с 1 степенью свободы; р=0,026). Это можно объяснить наличием у больных с IV стадией облитерирующего атеросклероза инфицированных некротических очагов в области стопы и голени, что создает благоприятный фон для инфицирования послеоперационных ран.
4. Уровень артериальной окклюзии и уровень ампутации. При окклюзии на уровне бифуркации аорты и подвздошных артерий, осложнения имелись в 29,75% (36 из 121 больных); при окклюзии на уровне бедренной артерии в 21,33% (51 из 239 больных); при окклюзии на уровне подколенной артерии и артерий голени в 16,66% (3 из 18 больных). В зависимости от уровня ампутации частота раневых осложнений составила: при ампутации на уровне верхней трети бедра – 29,74% (47 из 158 больных), (Χ2=4,728 с 1 степенью свободы; р=0,030); средней трети – 19,09% (40 из 201 больных); нижней трети – 15,78% (3 из 19 больных). Важным фактором влияющим на развитие раневых осложнений явилось несоответствие уровня артериальной окклюзии и уровня выполненной ампутации бедра. Несоответствие уровня ампутации уровню артериальной окклюзии отмечалось в 6,87% (26 больных из 378). Раневые осложнения имели место в 46,15% (12 больных из 26), при правильном выборе уровня ампутации осложнений имели место в 22,15% (78 больных из 352), (Χ2=6,419 с 1 степенью свободы; p=0,011). Из них в 19 случаях по данным УЗДГ и ангиографии артериальная окклюзия распространялась до уровня подвздошных артерий и выше, но были выполнены ампутации на уровне средней трети бедра. В этой ситуации в 47,36% (9 больных) в дальнейшем развились раневые осложнения и в 26,31% (5 больных) понадобилась реампутация бедра. Следует отметить, что большинство хирургов придерживается мнения, что в таких случаях показана ампутация на уровне верхней трети бедра [2]. В 7 случаях при окклюзии общей бедренной артерии выполнена ампутация на уровне нижней трети бедра, что также является примером несоответствием уровня артериальной окклюзии и уровня выполняемой ампутации. Осложнения в данном случае развились в 42,85% (3 больных), в 14,28% (1 больной) понадобилась реампутация.
5. Антибиотикопрофилактика (АП). АП осуществлялась у 105 из 378 больных. Применялись цефалоспорины II и III поколения (цефуроксим, цефотаксим). В группе, где АП не использовалась, раневая инфекция имела место в 27,10% (74 из 273) случаев, в группе с АП – 15,23% (16 из 105), (Χ2=5,252 с 1 степенью свободы; p=0,022). Частота реампутаций у больных без использования АП - 5,49% (15 из 273), у больных с применением АП – 2,85% (3 из 105).
Выводы
1. Применение низкоинтенсивного ЛО у больных с острой и хронической артериальной ишемией нижних конечностей позволило снизить частоту послеоперационных раневых осложнений при ампутации бедра с 26,50% до 16,66%.
2. Из изученных методов ЛО культи бедра в раннем послеоперационном периоде наиболее эффективным явился контактный метод с частотой импульсов 30 000 Гц, экспозицией 4 минуты, с контралатеральным расположением излучателей в углах раны.
3. Прогноз развития послеоперационных раневых осложнений при ампутации бедра у больных с артериальной ишемией нижних конечностей следует строить с учетом следующих факторов риска: старческий возраст больного; длительность периода декомпенсации хронической артериальной ишемии нижней конечности более 2 недель; наличие IV стадии ишемии нижней конечности; ампутация на уровне верхней трети бедра, несоответствие уровня артериальной окклюзии и уровня произведенной ампутации бедра; отказ от проведения АП.
