Актуальность исследования. Успех хирургического лечения рака толстой кишки во многом определяется восстановительным этапом вмешательства. Несмотря на более чем 170-летнюю историю хирургии рака толстой кишки, проблема несостоятельности кишечных анастомозов и в настоящее время сохраняет свою актуальность. Согласно литературным данным, частота несостоятельности швов анастомоза колеблется в широких пределах – от 3,2 до 25,1 % и выше [2-6].
Необходимо отметить, что, несмотря на внедрение сшивающих техник, использование новых шовных материалов, совершенствование хирургической техники, существенного снижения числа несостоятельности швов анастомозов за последние 30 лет не отмечено. Многочисленные исследования причин несостоятельности швов при выполнении хирургических вмешательств на толстой кишке установили полиэтиологическую природу возникновения этого осложнения.
Согласно литературным данным, основными причинами несостоятельности анастомозов на толстой кишке являются: нарушение техники операции, особенности кровоснабжения анастомозируемых отрезков кишки, нарушение микроциркуляции в стенке после наложения швов, анатомические особенности строения стенки толстой кишки, воздействие патогенных микроорганизмов, несовершенство шовного материала, повышение давления в просвете кишки, наличие осложнений опухолевого процесса, инфекционных послеоперационных осложнений, пожилой возраст больных, наличие сопутствующих заболеваний, нарушение гомеостаза [4,5,7-10]. Нарушение техники наложения анастомоза - наиболее частая причина развития его несостоятельности [8]. Известно много способов формирования анастомозов на толстой кишке, но можно выделить общие технические ошибки, которые не зависят от особенностей формирования анастомоза. К ним относятся: возникновение полостей между сшиваемыми поверхностями, неправильная оценка кровоснабжения анастомозируемых отрезков кишки, натяжение сшиваемых тканей, грубое отношение и травмирование тканей, выполнение оперативного вмешательства с нарушением принципов асептики [7,8]. Кроме вышеперечисленных ошибок, которые допускаются хирургами при наложении анастомозов на толстой кишке, к группе технических ошибок можно отнести и использование методик, предусматривающих наличие большого количества лигатур, остающихся в зоне анастомоза [7,8]. Недооценка состояния кровоснабжения анастомозируемых отрезков кишки во время операции является одной из главных причин развития несостоятельности швов анастомоза [8].
Особенно наглядно это видно при изучении частоты несостоятельности швов анастомоза после внутрибрюшной резекции. Так, при выполнении «низкой» передней резекции прямой кишки, когда перевязываются средние прямокишечные сосуды, и дистальная культя кишки кровоснабжается только за счет нижних прямокишечных сосудов, частота несостоятельности швов более чем в 2 раза выше, по сравнению с обычной внутрибрюшной резекцией прямой кишки, когда в кровоснабжении дистальной культи прямой кишки принимают участие и средние прямокишечные сосуды [8]. Совершенствование техники наложения толстокишечного анастомоза на протяжении всех исторических этапов развития хирургии рака толстой кишки проводилось по следующим направлениям: разработка новых видов кишечных анастомозов, обладающих большей механической и биологической прочностью, разработка способов защиты толстокишечного анастомоза.
Исторически разработка и совершенствование способов формирования кишечных анастомозов с самого начала развития желудочно-кишечной хирургии шли параллельно по двум принципиально разным направлениям – вопервых, по пути соединения отрезков кишечника, основанном на использовании кишечного шва (Lembert, 1826) [6] и, во-вторых, на принципе компрессии тканей (F. Denans, 1826) [6]. Развитие первого направления в течение более, чем 170 лет позволило разработать два варианта наложения кишечного шва – ручной и механический, которые имеют своих сторонников и противников. Осмысление накопленного опыта применения анастомозов с использованием ручного шва, позволило установить, что оптимальным является наложение двухрядного или однорядного шва с использованием монофиламентных нитей из синтетического рассасывающегося шовного материала на атравматической игле. Учитывая отрицательное воздействие на заживление кишечного анастомоза некроза слизистой оболочки, попавшей в шов, в настоящее время разработка новых видов кишечных анастомозов идет по пути укрепления анастомоза биополимерами, в частности биополимером Тахокомб. Это комбинированная фибрин-коллагеновая субстанция, состоящая из коллагена, фибриногена, тромбина и атропина. При контакте с раневой поверхностью содержащиеся в покрывающем коллаген слое факторы свертывания высвобождаются, и тромбин превращает фибриноген в фибрин, который обеспечивает гемостатический и адгезивный эффекты. Атропин препятствует преждевременному фибринолизу плазмином. Коллагеновая пластина при этом служит хорошим защитным слоем, не пропускающим жидкость и воздух. Таким образом, применение Тахокомба для профилактики несостоятельности толстокишечных анастомозов представляет клинический и практический интерес для хирургов.
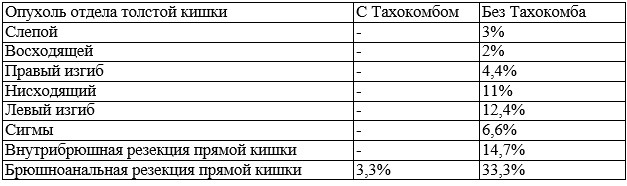
Материалы и методы. С целью достижения физической и биологической герметичности однорядных кишечных швов при наложении анастомозов на толстой кишке, Тахокомб применяли в ходе плановых оперативных вмешательств у 220 больных. Данные о больных представлены в табл. 1. Во всех случаях применение Тахокомба проходило при лечении колоректального рака на базе муниципального бюджетного учреждения городской клинической больницы №20 г. Красноярска: при раке слепой кишки, восходящее ободочной кишке, правого изгиба ободочной кишки. В группе, где применялся Тахокомб, несостоятельности не было, в группе сравнения процент несостоятельности составил 9,4%. При раке нисходящего отдела ободочной кишке, левого изгиба кишки при применении Тахокомба несостоятельности не возникало ни в одном случае, без применения Тахокомба несостоятельность составила 23,4%. При резекции сигмы несостоятельность составила 6,6%. При применении Тахокомба несостоятельности нет. Внутрибрюшная резекция прямой кишки при раке прямой кишки - без Тахокомба несостоятельность составила 14,7%. Брюшно-анальная резекция прямой кишки - несостоятельность с Тахокомбом составила 3,3% , без Тахокомба 33,3%.
Таблица 1. Несостоятельность анастомоза при применении Тахокомба в ходе плановых оперативных вмешательств
Тахокомб мы наносили на линию шва и на 2 см дистальней и проксимальней линии анастомозасразу после наложения однорядных швов.
Результаты и их обсуждение. Использование Тахокомба при наложении анастомоза позволило существенно улучшить результаты хирургического лечения рака толстой кишки (табл. 2).
Таблица 2. Результаты хирургического лечения рака толстой кишки
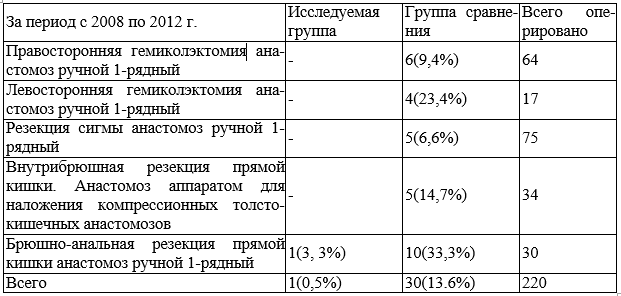
Как следует из табл. 2, эффективным методом профилактики несостоятельности оказалось применение Тахокомба. Из 220 больных оперированных по поводу рака толстой кишки при применении Тахокомба несостоятельность анастомозов составила 0,5%, без применения Тахокомба 13,6%, что на 13,1% меньше.
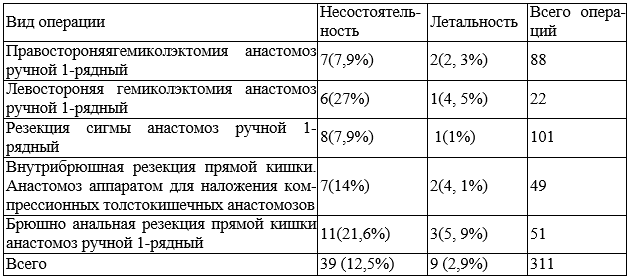
Как видно из табл. 3, несостоятельность кишечных анастомозов составила 12,5%. Из 311 оперированных пациентов на толстой кишке умерло 9 (2,9%).
Выводы. На основании полученных данных, можно заключиться, что использование препарата Тахокомб с целью профилактики развития несостоятельности толстокишечных анастомозов является эффективным, и позволяет улучшить результаты хирургического лечения больных раком толстой кишки.
Таблица 3. Всего операций на толстой кишке за период с 2008 по 2012 г.