Введение. Мочекаменная болезнь (МКБ) является распространенной патологией с тенденцией к росту заболеваемости и значительными социально-экономическими последствиями [1,2].
Распространенность МКБ в мире составляет 300 человек на 10000 населения, и этот параметр продолжает расти [3]. В США за последние 20 лет распространенность нефролитиаза возросла с 3,8% до 5,2% [4].
Данные официальной статистики Минздрава РФ также свидетельствуют о тенденции роста заболеваемости. Так, за период 2002-2009 г. абсолютное число зарегистрированных пациентов с нефролитиазом увеличилось на 17,3%: с 629453 до 738130 человек [5].
Большинство пациентов, страдающих мочекаменной болезнью, являются лицами трудоспособного возраста. Уменьшение продолжительности койко-дней и скорейшее восстановление трудоспособности этих пациентов имеют большое значение в стабильности экономики субъекта проживания.
В тактике лечения пациентов с конкрементами мочевой системы за прошедшие 20 лет произошли революционные изменения [6].
Основной особенностью современного хирургического лечения нефролитиаза является повсеместное применение малоинвазивных высокотехнологичных методик и постоянная модернизация оборудования с целью повышения эффективности литотрипсии и снижению интра- и послеоперационных осложнений [7].
Перкутанная нефролитотрипсия (ПНЛТ) используется во всем мире для удаления крупных и коралловидных камней почек. Результатами исследований [8] доказано, что с увеличением размера перкутанного доступа увеличивается повреждение паренхимы почки и объем кровопотери [9].
В последнее время активно развиваются и внедряются малоинвазивные перкутанные методики такие как: миниперкутанная нефролитотрипсия (МиниПНЛТ), ультраминиперкутанная нефролитотрипсия (УльтраминиПНЛТ) и микроперкутанная нефролитотрипсия (МикроПНЛТ). В отличие от стандартной, МиниПНЛТ, и УльтраминиПНЛТ, при МикроПНЛТ используются более тонкие наружные тубусы нефроскопа (5.0 и 8.0 Сh), что значительно снижает травматизацию паренхимы почки и риски кровотечения. В тоже время данная методика может применяться при размерах камней почек до 2-х см.
При этом, несмотря на сокращение стационарного этапа в наблюдении и ведении пациентов с МКБ и расширение амбулаторного режима, клинические и экономические затраты на лечение нефролитиаза продолжают неуклонно расти [10].
Цель. Оценка эффективности и безопасности МикроПНЛТ и оптимизация показаний к проведению данного вмешательства при лечении пациентов с камнями почек диаметром до 2 см.
Материалы и методы. С января 2015 г. по июль 2016 г. нами проанализированы результаты лечения 58 пациентов на базе урологического отделения СПб ГБУЗ Клиническая больница «Святителя Луки» с МКБ (единичным конкрементом почки диаметром до 2 см), которым выполнено МикроПНЛТ.
На этапе включения в исследование всем пациентам проведено стандартное обследование: физикальный осмотр, клинико-лабораторное обследование, ультразвуковое исследования почек и мочевого пузыря, обзорной рентгенографии мочевыводящих путей, внутривенной урографии, компьютерная томография с определением плотности конкремента.
Результаты предоперационного обследования пациентов представлены в табл. 1.
Таблица 1. Общие результаты предоперационного обследования пациентов

Показатель наличия фрагментов конкремента «Stone-free-rate» оценивался в первые сутки и через 1 месяц после операции при помощи обзорной рентгенографии, МСКТ почек и ультразвукового исследования. Послеоперационные осложнения у всех пациентов фиксировались в соответствии с модифицированной классификацией послеоперационных осложнений Clavien-Dindo [11]: I степень - любые отклонения от нормы в послеоперационном периоде, которые не требуют хирургического, эндоскопического и радиологического вмешательства. (Проводилась только консервативная терапия - противорвотные средства, жаропонижающие, анальгезирующие и мочегонные средства, введение электролитов, физиотерапия, а также лечение раневой инфекции, развившейся в стационаре);
II степень включает в себя осложнения, требующие расширения объема медикаментозной терапии помимо средств, указанных при осложнениях I степени, а также переливания крови и проведения парентерального питания;
III степень - осложнения, требующие оперативного, эндоскопического или радиологического вмешательства (они подразделяются на: Ша - вмешательства, выполняемые без общей анестезии; IIIb - вмешательства, выполняемые под общей анестезией);
IV степень - опасные для жизни осложнения, требующие пребывания пациента в отделении интенсивной терапии (они также подразделяются на: IVa - недостаточность функции одного органа, включая диализ; IVb - полиорганная недостаточность);
V степень - летальный исход.
Все операции выполнены одной хирургической бригадой. Для исследования учтены следующие показатели: время оперативного лечения, показатель SFR, койко-день, послеоперационный осложнения.
Для проведения операции использовался набор для проведения МикроПНЛТ фирмы POLIDIAGNOST (Германия), с диаметром наружного тубуса 5.0 и 8.0 Ch.
Оперативные вмешательства нами были выполнены под эндотрахеальным наркозом (47 операций) и перидуральной анестезией (11 операций). Показанием для проведения последней служило наличие противопоказаний к проведению общего наркоза. Мы отдаем предпочтение эндотрахеальному виду анестезии при перкутанных вмешательствах ввиду большего удобства для пункции почки (имеется возможность контролировать апноэ), большей безопасности при проведении нефролитотрипсии.
Оперативное лечение начинали с ретроградной катетеризации мочеточника мочеточниковым катетером 5.0 или 6.0 Fr. Пациента переводили в положение «лежа на животе» или «на боку» (в 6 случаях). Под контролем ультразвукового и рентгеновского оборудования проводили чрезкожную пункцию чашечно-лоханочной системы почки.
Общепринятые и используемые нами критерии выбора доступа при МикроПНЛТ включали в себя следующие положения:
- обязательное определение оси, по которой расположена основная масса камня;
- выбор максимально короткого доступа, в связи с чем у пациентов с избыточной массой тела пункцию выполняли в положении «на боку»;
- при наличии конкремента чашки, желательно выполнение доступа через данную группу чашечек.
При визуализации конкремента и фрагментации его при помощи лазерной энергии, которую производили при помощи лазер «Lumenis» мощностью 100 Вт и оптического волокна 200 мкм, мощность - 0.3 Joules, частота - 35 Hz, 10.5 Watts. После контрольной ревизии полостной системы и удаления инструмента накладывали асептическую повязку. При конкрементах более 1.5 см использовался наружный тубус 8.0 Ch, через который устанавливался нефростомический дренаж (Катетер Фолея 8 Сh) почку под рентгенконтролем на 1 сутки. Мочеточниковый катетер удалялся в день оперативного лечения или на следующие сутки. Качественные характеристики осложнений операций мы оценивали по пяти степеням в соответствии с усовершенствованной классификацией Clavien-Dindo. Необходимо отметить, что данная классификация осложнений была разработана Clavien-Dindo для оценки только послеоперационных осложнений. Включение в данную систему интраоперационных осложнений, попытка модификации и изменений могут привести к неправильной оценке результатов [12].
Результаты нашего анализа представим в виде двух таблиц. В табл. 2 отражены количественные характеристики (плотность конкремента по результатам компьютерной томографии, средняя продолжительность оперативного вмешательства, продолжительность послеоперационного койко-дня, наличие фрагментов конкремента (stone-free-rate)). В табл. 3 - качественные характеристики (наличие послеоперационных осложнений и их процентное соотношение).
Таблица 2. Количественные характеристики

Таблица 3. Качественные характеристики
Для оперативного лечения использовались тубусы с наружным диаметром 5.0 и 8.0 Ch. 51 и 7 пациентов соответственно.
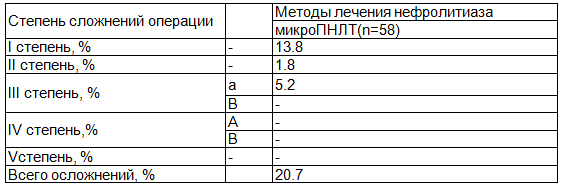
Пациентам, которым выполнена МикроПНЛТ, осложнения I степени наблюдались в 8 случаях (13.8%) и включали: 8 случаев почечной колики, которые купировались после ведение спазмалитиков и анальгетиков, и проведения инфузионной терапии с отхождением мелких фрагментов конкремента. Осложнения II степени развились в 1 наблюдении (1.8%): 1 случай обострения хронической уроинфекции, что привело к необходимости дополнительного назначения антибактериальных препаратов. IIIа степень осложнений диагностирована у 3 пациентов (5.2%): образование «каменной дорожки», что потребовало проведение оперативного лечения в обьеме уретеролитоэктсракция. IIIb, IV и Vстепень осложнений не наблюдалась.
Обсуждение. Лечение пациентов с конкрементами почек претерпело значительное изменение и эндоскопические методики становятся наиболее актуальными ввиду их миниатюризации. Современные эндоскопические манипуляции проводятся благодаря инструментам, позволяющим значительно уменьшить количество осложнений.
Показания для эндоскопических процедур (ПНЛТ) были расширены в последних рекомендациях Европейской Ассоциации урологов. ПНЛТ, однако, все же остается первостепенным видом лечения средних и больших конкрементов почек.
Оценивая осложнения, в научной литературе на первое место выставляются кровотечения при ПНЛТ с частотой 0.8-45%. Диаметр инструмента и мультидоступ, размер конкремента, а также наличие сопутствующих хронических заболеваний являются важными факторами, способными увеличить объем кровопотери. Предполагается, что в большинстве случаев кровотечения происходят на этапах пункции, дилатации или дезинтеграции камня. В своем исследовании Десаи и соавт. представили результаты, где уровень падения гемоглобина составлял 1.4±1.0 г/л, в другом исследовании (где оценивались только результаты дробления камней нижних групп чаш) падение гемоглобина составило- 1.1±0.8 г/л [13,14]. Наш опыт также показывает, что МикроПНЛТ - уникальная методика с минимальными осложнениями. С одной стороны миниатюрность инструмента, позволяющая избежать крупных кровотечений, имеет и обратную сторону: при случившемся, даже незначительном кровотечении, качество визуализации значительно падает. Поэтому считается, что более крупные конкременты не являются показанием к проведению МикроПНЛТ. В случае если в ходе оперативного вмешательства происходит кровотечение, длительное время не позволяющее продолжить литотрипсию, мы совершали конверсию на инструмент большего диаметра.
Непродолжительный койко-день, относительно короткое время операции и минимальное рентгеновское воздействие - основные преимущества МикроПНЛТ. Этап доступа в полостную систему почки является наиболее рентгенозатратным. Именно поэтому данная стадия оперативного вмешательства - уникальна и требует должного опыта перкутанных вмешательств у хирурга. В нашем опыте подобных операций, время операции и время рентгеноскопического исследования было суммировано и составило - 67 мин. (30-115мин.). В дополнение хотелось бы отметить, что отсутствие послеоперационного нефростомического дренажа - очень важный фактор, значительно снижающий пребывание в стационаре и болевой синдром. В своем исследовании мы отмечаем незначительный послеоперационный койко-день, среднее значение - 2 дня.
Методика МикроПНЛТ основывается на принципе «разрушить и избавить», точно такой же, как и в ретроградной внутрипочечной хирургии дробления камней. Невозможность литоэкстракции после дезинтеграции может рассматриваться как ограничивающий фактор в микроперкутанной хирургии.
Несмотря на то, что вымывание фрагментов камня становится возможным вследствие проводимой ирригации, часть фрагментов может вызывать эпизоды послеоперационной почечной колики, особенно данная тенденция наблюдается у пациентов с крупными конкрементами почек. Почечные колики, возникшие в ходе нашего опыта микроперкутанных операций, возникали в случаях, когда максимальный размер камня приближался к 2.0 см.
Заключение. В своем докладе мы показали возможности микроперкутанной хирургии в лечении камней почек размерами до 2 см. Наше исследование показало, что МикроПНЛТ: выполнимый, безопасный и эффективный метод лечения конкрементов почек небольших размеров и в отличие от стандартных методов - минимально инвазивный. Мы считаем, что дальнейшее совершенствование навыков микроперкутанной хирургии поможет в значительной мере улучшить результаты и преодолеть трудности в технических аспектах данных манипуляций.
