Заболевания околоносовых пазух - одна из наиболее актуальных проблем практической оториноларингологии. О частоте данного вида патологии говорит тот факт, что среди больных, находящихся на лечении в оториноларингологических стационарах, от 26,3 до 50% пациентов составляют люди, страдающие острым и хроническим синуситом [1].
Наряду с изолированной патологией околоносовых пазух часто в воспалительный процесс вовлекаются несколько пазух одновременно [2]. По данным разных авторов частота сочетанной патологии у пациентов с хроническими воспалительными заболеваниями носа и околоносовых пазух от 5,2% до 74,9%. [3,4]. Такой разброс обусловлен в первую очередь различием методов диагностики. Например, метод крупнокадровой флюорографии позволяет выявить лишь грубую и значимую патологию околоносовых пазух. При исследовании околоносовых пазух методом магнитно-резонансной томографии по данным разных авторов изменения в околоносовых пазухах выявлены у 24,7% [7] - 39% [8] пациентов без каких-либо указаний на воспалительные заболевания верхних дыхательных путей. Хорошо известна высокая частота случайных находок в околоносовых пазухах, ничем не проявляющих себя клинически [8]. С одной стороны, это свидетельствует о значительной распространенности заболеваний околоносовых пазух, но в большей степени - о высокой чувствительности метода. Являясь высокочувствительным методом исследования, магнитно-резонансная томография часто выявляет те изменения слизистой оболочки полости носа и околоносовых пазух, которые нельзя расценивать как патологические, в частности процесс носового цикла.
С появлением компьютерной томографии диагностика заболеваний околоносовых пазух существенно упростилась. Стало ясным, например, что при воспалительных и полипозных процессах клиновидная пазуха поражается не реже, чем лобная, а сфеноидит, даже изолированный, - не такое уж редкое заболевание (4,7% случаев) [9].
На наш взгляд, на сегодняшний день лишь трехмерная компьютерная дентальная томография может дать полную и четкую картину состояния носа и околоносовых пазух, выявить все возможные варианты строения и патологические состояния.
Цель. Используя трехмерную дентальную трехмерную рентген-компьютерную томографию (3D РКТ) провести максимально возможную лучевую диагностику носа и околоносовых пазух.
Материалы и методы. Было обследовано 250 3D РКТ у пациентов с основной жалобой на затруднение носового дыхания в течение длительного времени. Среди них 131 пациент мужского пола, 119 женского. Возраст - от 16 до 69 лет.
Для диагностики были проведены: первичный осмотр оториноларинголога, включающий сбор анамнеза, риноскопию, отоскопию, фарингоскопию. Всем пациентам проводилась эндоскопия носа, носоглотки, с применением эндоскопа диаметром 4 мм; 2,7 мм (широкоформатный). Угол зрения 0, 30, 70о. Фиброскоп Olympus (Япония) диаметром 2,2; 5 мм с инструментальным каналом. Исследование носового дыхания проводили риноманометром «РС 300» (ATMOS, Германия) по стандартной методике в точке фиксированного давления 150 Па. Компьютерная риноманометрия позволила объективно определить наличие назальной обструкции. Необходимо отметить, что описанные условия проведения риноманометрии и представленные значения в целом совпадают с указанными в литературе [5].
Для детальной диагностики состояния носа, околоносовых пазух проводилась 3D РКТ – трехмерная компьютерная томография.
Исследование осуществлялось трехмерным цифровым стоматологическим томографом Veraviewepocs 3D P-40 1700 (J. Morita, Япония). Преимуществом данного метода является крайне маленькая толщина среза (от 0,08 мм) при незначительной лучевой нагрузке (0,02 мЗв) [6].
Проведенный комплекс клинико-диагностических мероприятий выявил наличие сопутствующей патологии со стороны верхних дыхательных путей (носа, околоносовых пазух, носоглотки) у 250 (100%) человек.
Только у 21 (8,4%) пациента из 250 была выявлена изолированная патология: искривление перегородки носа у 4 (1,6%) пациента, гипертрофия нижних носовых раковин у 8 (3,2%), киста верхне-челюстной пазухи у 4 (1,6%), верхне-челюстной синусит у 3 (1,2%), сфеноидит у 2 (0,8%) пациентов.
У остальных 229 была выявлена разнообразная патология, сочетающаяся в разнообразных вариантах. Всего выявлено: искривление перегородки носа от средней линии у 141 пациента (56,4%), увеличение нижних носовых раковин у 116 (46,4%), киста верхне-челюстной пазухи у 73 (29,2%), кисты двух верхне-челюстных пазух у 19 (7,6%), буллезно измененная средняя носовая раковина у 50 (20%), пансинусит у 13 (5,2%), этмоидит у 94 (37,6%), сфеноидит у 35 (14%), фронтит у 29 (11,6%), аденоидные вегетации у 12 (4,8%), инородные тела верхне-челюстной пазухи у 17 (6,8%), гипертрофия тубарного валика у 64 (25,6%),остеома околоносовых пазух у 2 (0,8%). Самая частая проблема, которую удалось выявить – это воспалительные изменения в верхне-челюстных пазухах. Для четкости восприятия выявленная патология была конкретизирована на правую и левую стороны и на объем вовлечения пазухи в воспалительный процесс. Правая верхне-челюстная пазуха, всего 150 пациентов (60%), левая 134 (53,6%). Справа: пристеночное утолщение слизистой у 105 пациента (42%), уровень жидкости у 22 (8,8%), субтотальное снижение воздушности у 18 (7,2%), тотальное снижение воздушности у 5 (2%). Слева: пристеночное утолщение слизистой у 85 пациента (34%), уровень жидкости у 19 (7,6%), субтотальное снижение воздушности у 27 (10,8%), тотальное снижение воздушности у 3 (1,2%).
С учетом процента одонтогенных верхне-челюстных синуситов из общего числа была тщательно просмотрена апикальная пластинка у пациентов с изменениями в верхне-челюстных пазухах. Явные нарушения целостности выявлены у 25 пациентов (10%).
Кроме патологических изменений одновременно был произведен максимально возможный анализ анатомического строения полости носа и пазух. Были выявлены клетки Галера у 14 (5,6%), клетки Оноди у 16 (6,4%) пациентов. Пневматизация петушиного гребня у 3 пациентов (1,2%). Также, оценивалось положение ситовидной пластины относительно крыши решетчатого лабиринта по классификации Кероса. По нашим данным:
а) высокое положение – у 42 (16,8%) пациентов;
б) среднее положение – у 156 (62,4%) пациентов;
в) низкое положение – у 52 (20,8%) пациентов.
Выраженная асимметрия обонятельной ямки (разница в 2-3 мм между правой и левой сторонами полости носа) была выявлена у 26 (10,4%) пациентов. Также была выявлена разница в глубине и ширине обонятельной ямки в передней, средней и задней третях. Ширина обонятельной щели варьировала от 0 до 3,5 мм и в среднем составляла 1 мм.
 |
 |
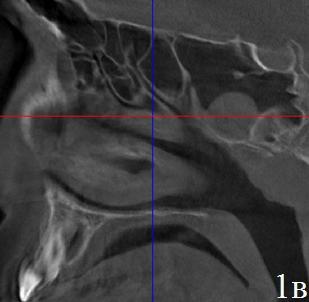 |
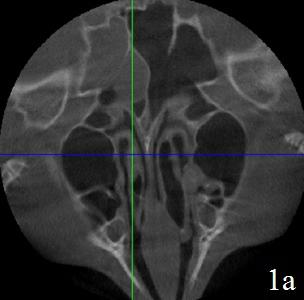
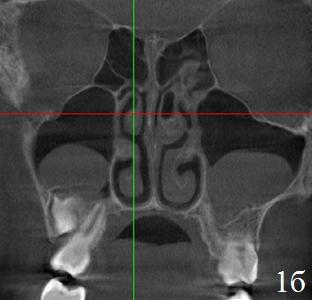
Рис. 1. Вариант сочетанной патологии, обнаруженной на 3D РКТ. Аксиальная (а), коронарная (б), парасагитальная (в) проекции. Пациент с заложенностью носа. Диагностирован хронический гипертрофический ринит, гипертрофия аденоидных вегетаций I-II степени. Случайно обнаружены кисты верхне-челюстных и правой клиновидной пазух, буллезная средняя носовая раковина слева.
Учитывая тесную топографо-анатомическую связь клиновидной пазухи с большинством анатомических структур черепа, сложность клинической диагностики заболеваний данной пазухи нами было детально изучено ее анатомическое строение.
До настоящего времени не существует единой систематизированной классификации строения клиновидной пазухи. Мы воспользовались классификацией по B.C. Майковой-Строгановой и Д.Г. Рохлину [10] характеризующей пневматизацию клиновидной пазухи.
Нами были получены следующие результаты:
I степень – отсутствие на снимке пневматизированных участков – 6 пациентов(2,4 %).
II степень – начало пневматизации (в виде мелких пневматизированных участков, обычно в передний трети пазухи, под planum sphenoidale впереди турецкого седла) – 15 пациентов(6%).
III степень - пневматизация до середины дна турецкого седла 23 пациента (9,2%).
IV степень - пневматизация до уровня задней стенки дна седла -141 пациента (56,4 %).
V степень - пневматизация всего тела клиновидной кости и спинки седла 65 пациента (26%).
Также нами была выявлена пневматизация больших крыльев у 78 пациентов (31,2%),малых крыльев у 23 пациентов (9,2%), передних наклоненных отросток у 31 пациентов (12,4%), крыловидных отростков у 26 пациентов (10,4%).
Обсуждение. Рентгенография околоносовых пазух (3D РКТ) позволяет диагностировать патологию пазух и четко установить размеры, степень распространения и топографо-анатомическое взаимоотношение патологического процесса с окружающими тканями. Крайне малая толщина срезов позволяет выявлять образования размером от 0,08 мм. Именно возможность просматривать полость носа и пазух в трехмерной проекции, а также высокая разрешающая способность данного метода позволила выявить мельчайшие изменения. Бесспорно, клинической ценности многие выявленные патологии не имеют. Однако, только лечащий врач может правильно сопоставить данные лучевых методов диагностики с другими и определить правильную тактику лечения. Это позволяет подойти к лечению пациента комплексно, при необходимости решать хирургические задачи симультанно. При этом ликвидируется как сама проблема, так и ее возможная причина, что, несомненно, повышает уровень жизни пациента.
Не случайно отдельное внимание уделено цифровой объёмной томографии зоны ситовидной пластины. Данная тактика является важной составляющей предоперационной подготовки пациента с заболеванием носа и околоносовых пазух. Недостаточное знание анатомии этой области может привести к повреждению ситовидной пластинки и окружающих структур с развитием соответствующих осложнений у пациентов с патологией клеток решетчатого лабиринта. Клиновидная пазуха имеет множество вариантов строения, в том числе разные виды сочетаний пневматизации анатомических структур клиновидной кости, что может быть случайной находкой во время оперативного вмешательства и затруднить течение, поэтому важна своевременная диагностика, что в настоящее время можно сделать с помощью современных трехмерных методов лучевой диагностики.
Выводы
- Сопутствующая патология носа, околоносовых пазух, носоглотки выявлена на 3D РКТ у 250 (100%) человек из 250 пациентов с длительным нарушением носового дыхания.
- У пациентов с длительными жалобами на нарушение дыхательной функции носа разнообразная сочетанная патология носа и околоносовых пазух обнаружена у 229 (91,6%) пациента.
- Высокая разрешающая способность трехмерной дентальной компьютерной томографии Veraviewepocs 3D P-40 1700 позволяет выявлять любые аномалии анатомического строения в полости носа, околоносовых пазух и зубочелюстной системе, точно идентифицировать патологический процесс и его локализацию.
- Пневматизация клиновидной пазухи до уровня задней стенки дна седла, что соответствует IV типу по классификации B.C. Майковой-Строганой [10] встречается наиболее часто (56,4 %).
