Введение. Воздушные кисты легкого нередкое явление в компьютерной томографии (КТ) органов грудной клетки и когда они обнаруживаются, требуют правильной интерпретации и дифференциальной диагностики. Широкий спектр хронических заболеваний, включающий эмфизему, бронхоэктазы, идиопатический легочный фиброз, десквамативную и лимфоцитарную интерстициальные пневмонии, лимфангиолейомиоматоз, лангерганс-клеточный гистиоцитоз, метастазы могут проявляться образованием воздушных кист в легком [1]. Несмотря на то, что патогенетические механизмы этих заболеваний разные [2], клинические особенности и данные функциональных тестов их схожие [3]. И каждое из этих заболеваний имеет свое специфичное лечение [4]. Учитывая, что хирургическая или бронхоскопическая биопсия легкого при этих заболеваниях чреваты большим риском осложнений, неинвазивный метод диагностики как КТ является более предпочтительным [5]. Много исследований было проведено для улучшения дифференциальной диагностики интерстициальных заболеваний легкого. Однако в этих исследованиях доля пациентов с кистозными поражениями легкого была небольшой. Кроме того, несмотря на то, что в литературе имеются данные о характерных КТ-признаках различных кистозных заболеваний, нам известны лишь работы Bonelli [6] и Koyama [7] и соавт. в определении дифференциально-диагностических критериев для кистозных заболеваний легкого на основе КТ-данных.
Целью исследования является определение более достоверных критериев дифференциальной диагностики кистозных заболеваний легкого с определением характерного для каждого из них сочетания КТ-признаков.
Материалы и методы. Проведен проспективный анализ КТ-данных 55 больных с клинически или гистологически верифицированными кистозными заболеваниями легкого и 12 больных с эмфиземой. Всем больным была проведена КТ органов грудной клетки на компьютерном томографе Siemens Somatom Emotion 6 (Германия) с толщиной среза 2.5 мм, с задержкой дыхания на полном вдохе. Положение больных было лежа на спине. Из 67 пациентов 40 были мужчины, 27 женщины со средним возрастом 55±6 лет (от 16 до 81 год). Группу пациентов составили 17 больных с кистозными бронхоэктазами, 12 больных с эмфиземой, 9 больных с идиопатическим легочным фиброзом, 7 больных с десквамативной интерстициальной пневмонией, 8 больных с лангерганс-клеточным гистиоцитозом, 5 больных с лимфангиолейомиоматозом, 5 больных с лимфоцитарной интерстициальной пневмонией и 4 больных с кистозными метастазами легких. Всем пациентам КТ была проведена первично и на момент обследования они лечения не принимали. По данным КТ оценивали количество и расположение кист, форму толщину их стенки, а также дополнительные признаки такие как наличие участков уплотнения по типу «матового стекла» и фиброза, тракционных бронхоэктазов, центрилобулярных узлов, лимфаденопатии средостения и изменений других органов и систем. Лимфаденопатией считалось наличие лимфоузлов в средостении диаметром более 1.0 см. Кроме того, оценивалось наличие симптома «перстня». Симптом перстня считался положительным, если к стенке кисты прилегает ветвь легочного сосуда. Для определения изменений других органов и систем на основе данных КТ, оценивались структурные изменения мягких тканей и костных структур.
По распространению кист в поперечном срезе легкого их разделили на три группы: центральные – если кисты больше встречались во внутренней трети легкого; периферические – если кисты больше встречались в наружной трети легкого и хаотичные – если кисты были равномерно распределены по всему легкому. По распространению кист в коронарном срезе, их также разделили на три группы: верхние – если они больше расположены над уровнем карины; нижние – если они больше расположены ниже этого уровня и хаотичные – если кисты обнаруживались одинаково часто над и под уровнем карины. Кроме того, кисты разделили по форме (округло-овальной или неправильной формы), размеру (мелкие, <1 см; средние, 1-2 см; крупные, >2 см), толщине стенки (без стенки; тонкостенные, <1 мм; толстостенные, >1 мм). И по степени поражения легкого разделили на мультифокальные и диффузные. В группу пациентов с мультифокальным поражением легкого вошли больные с единичными кистами, расположенными раздельно друг от друга. Диффузным поражением легкого считалось наличие множества тесно расположенных кист по всему легкому. Также, по взаиморасположению кист их разделили на кластерные (тесно прилегающие друг к другу) и отделенные (без наличия тесного контакта в толще нормальной или измененной паренхимы).
Интерпретацию КТ снимков проводили на основе данных ранее опубликованных работ посвященных этим заболеваниям [8-11].
Результаты и обсуждение. По распространенности в поперечном срезе центрально расположенные кисты были более характерны для бронхоэктазов (82.4%). При остальных заболеваниях кисты не имели тенденции к центральному расположению. Периферическое расположение кист наблюдались у всех пациентов с идиопатическим легочным фиброзом (100%) (рис.1) и у большинства с десквамативной интерстициальной пневмонией (71.4%) (рис.2). У пациентов с лимфангиолейомиоматозом (рис.7), лимфоцитарной интерстициальной пневмонией (по 100%) (рис.3), лангерганс-клеточным гистиоцитозом (87.5%) (рис.6), эмфиземой (83.3%) (рис.5) и метастазами (75%) (рис.8а) кисты в основном располагались хаотично (p<0.05).
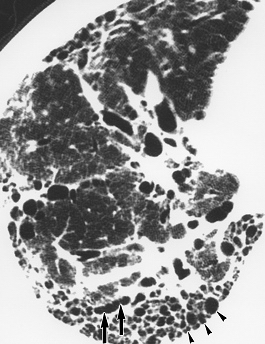
Рис. 1. Больной У. 69 лет. с диагнозом идиопатический легочный фиброз. КТ на уровне нижней легочной вены. Отмечаются участки уплотнения по типу «матового стекла» и фиброза. Тесно прилегающие друг к другу кистозные полости (маленькие стрелки) и тракционные бронхоэктазы (большие стрелки).
При идиопатическом легочном фиброзе (88.9%) и десквамативной интерстициальной пневмонии (71.4%) в основном поражались нижние отделы легких. А у 75% пациентов с лангерганс-клеточным гистиоцитозом кисты встречались в верхних отделах легких (рис.6). Хаотичное расположение в коронарном срезе наблюдалось в основном у больных с лимфангиолейомиоматозом, лимфоцитарной интерстициальной пневмонией (80%) и метастазами (75%) (p <0.005). У больных с эмфиземой кисты встречались с одинаковой частотой (по 41.6%) как в верхних отделах, так и хаотично.
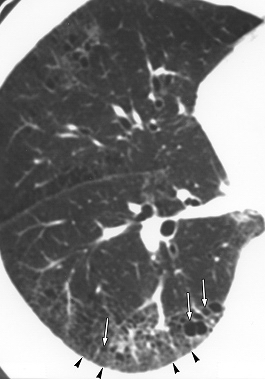
Рис. 2. Больной Б. 57 лет. с диагнозом десквамативная интерстициальная пневмония. КТ на уровне нижней легочной вены. В субплевральных отделах определяются участки уплотнения по типу «матового стекла» (маленькие стрелки) в толще которых отмечаются мелкие тонкостенные кисты (стрелки).

Рис. 3. Больной Н. 49 лет, с диагнозом лимфоцитарная интерстициальная пневмония. КТ на уровне карины. Определяются множественные мелкие, тонкостенные кисты (большие стрелки) и утолщение бронхососудистого интерстиция и междольковых перегородок (маленькие стрелки).
По размеру, крупные кисты (более 2.0 см) были более характерны для эмфиземы (58.3%) (рис.5) тогда, как при остальных заболеваниях они практически не встречались. А мелкие (менее 1.0 см) кисты наблюдались у всех пациентов с идиопатическим легочным фиброзом, лангерганс-клеточным гистиоцитозом, метастазами, десквамативной и лимфоцитарной интерстициальными пневмониями (p<0.005). Тесно расположенные (кластерные) кисты встречались в основном у пациентов с идиопатическим легочным фиброзом (100%) (рис.1) и бронхоэктазами (94.1%) (рис.4). Отделенные кисты наблюдались у всех пациентов с лангерганс-клеточным гистиоцитозом (рис.6), лимфоцитарной интерстициальной пневмонией (рис.3), лимфангиолейомиоматозом (100%) и у 83.3% больных с эмфиземой.

Рис. 4. Больной К. 23 года с диагнозом бронхоэктаз левого легкого. КТ на уровне дуги аорты. В верхней доле и верхних отделах нижней доли левого легкого определяются множественные бронхоэктазы связанные с прилежащими артериями (стрелки).
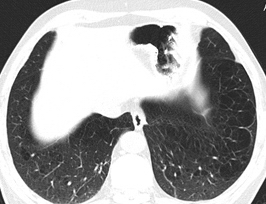
Рис. 5. Больной Э. 54 года с диагнозом эмфизема легких. КТ на уровне правой гемисферы диафрагмы. Определяются множественные, тесно расположенные воздушные полости без определяемой стенки.
При десквамативной интерстициальной пневмонии кластерные и отделенные кисты встречались с одинаковой частотой (по 71.4%) (p<0.01). По толщине стенки, тонкостенные (менее 1 мм) кисты встречались у всех пациентов с лимфангиолейомиоматозом, метастазами, десквамативной и лимфоцитарной интерстициальными пневмониями (100%) и у 88.9% пациентов с идиопатическим легочным фиброзом. Воздушные полости без определяемых на КТ стенок были более характерны для эмфиземы (91.7%) (рис.5). Кисты с толстыми стенками (более 1 мм) наблюдались у всех пациентов с бронхоэктазами (100%) (рис.4) и были менее характерными для других заболеваний (p<0.05).
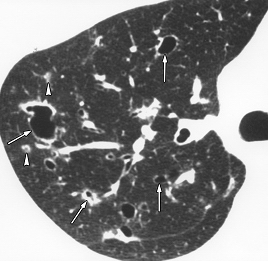
Рис. 6. Больной Х. 28 лет с диагнозом лангерганс-клеточный гистиоцитоз. КТ на уровне карины. В верхней доле правого легкого определяются множественные кистозные образования неправильной формы с толстыми и тонкими стенками (стрелки). Также отмечаются единичные узлы (маленькие стрелки).
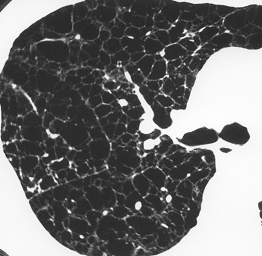
Рис. 7. Больной Ш. 46 лет с диагнозмо лимфангиолейомиоматоз. КТ на уровне карины. Определяются бесчисленные тонкостенные кисты расположенные по всему легкому. Форма, размеры кист различные.
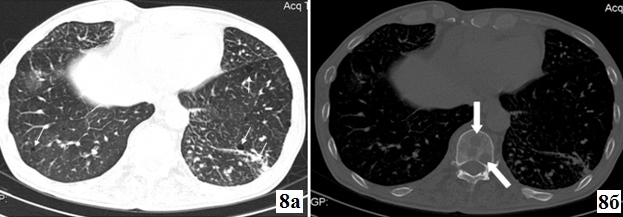
Рис. 8. Больной А. 73 г. с кистозными метастазами в легких. КТ на уровне мечевидного отростка грудины. На легочном окне (а) определяются множественные небольшие тонкостенные кисты (стрелки). На костном окне (б) на том же уровне определяются остеолитические образования в теле Th11 позвонка (большие стрелки).
Наличие неправильной формы кист было характерно для лангерганс-клеточного гистиоцитоза (75%) (рис.6) и метастазов (50%). При остальных заболеваниях кисты в основном имели округло-овальную форму (p<0.05). Мультифокальное поражение наблюдалось в основном у пациентов с десквамативной и лимфоцитраной интерстициальной пневмониями, метастазами (100%) и бронхоэктазами (88.2%). Диффузное поражение легкого было характерно для идиопатического легочного фиброза (88.9%), лангерганс-клеточного гистиоцитоза (87.5%), лимфангиолейомиоматоза (80%) (рис.7) и эмфиземы (75%) (рис.5) (p<0.005). Дополнительный признак – наличие участков уплотнения по типу «матового стекла» наблюдалось у всех пациентов с десквамативной интерстициальной пневмония (рис.2), а также, у 77.8%, 60% больных с идиопатическим легочным фиброзом (рис.1) и лимфоцитарной интерстициальной пневмонией соответственно. Для лангерганс-клеточного гистиоцитоза (12.5%) и лимфангиолейомиоматоза (20%) наличие участков уплотнения по типу «матового стекла» явился менее характерным. При эмфиземе и метастазах данный признак не наблюдался ни у одного пациента (p<0.05). Наличие медиастинальных лимфатических узлов диаметром более 1.0 см наблюдалось у всех пациентов с метастазами, 80% с лимфоцитарной интерстициальной пневмонией и лимфангиолейомиоматозом, 75% с лангерганс-клеточным гистиоцитозом, 66.7% с идиопатическим легочным фиброзом. Лимфаденопатия была менее характерна для бронхоэктазов (11.8%) и десквамативной интерстициальной пневмонии (28.6%). При эмфиземе увеличенные лимфатические узлы не наблюдались (p < 0.005). Наличие признаков фиброза и тракционных бронхоэктазов наблюдалось у всех пациентов с идиопатическим легочным фиброзом (рис.1) и у большинства больных с десквамативной (71.4%) и лимфоцитарной (60%) интерстициальной пневмониями. Для бронхоэктазов (17.6%) и эмфиземы (8.3%) фиброз и тракционные бронхоэктазы были менее характерны. У пациентов с лангерганс-клеточным гистиоцитозом, лимфангиолейомиоматозом и метастазами наличие участков фиброза и тракционных бронхоэктазов не наблюдалось. Симптом «перстня» наблюдался у большинства пациентов с бронхоэктазами (94.1%) (рис.4) и был менее характерным для других заболеваний (p<0.01). Наличие мелких центрилобулярных узлов наблюдалось у всех пациентов с лангерганс-клеточным гистиоцитозом (рис.6) и лимфоцитарной интерстициальной пневмонией. При остальных заболеваниях данный признак не выявился (p<0.01). Поражение костных структур с образованием остеолитических участков наблюдалось у 50% больных с метастазами (рис.8) и у 12.5% пациентов с лангерганс-клеточным гистиоцитозом.
Обсуждение: как показывают наши результаты, на основе КТ-данных имеется возможность диагностировать некоторые кистозные заболевания легких. Основными дифференциально-диагностическими признаками в КТ-диагностике кистозных заболеваний легких являются расположение, количество, форма, размер и толщина стенки кист [12]. А оценка дополнительных признаков таких как, наличие участков уплотнения по типу «матового стекла» или фиброза, тракционных бронхоэктазов, лимфаденопатии средостения, центрилобулярных узлов повышает диагностическую ценность КТ при диагностике кистозных заболеваний легкого [13]. Из результатов нашего исследования видно, что каждый из кистозных заболеваний легкого имеет свое специфичное сочетание КТ-признаков, с помощью которого возможно диагностировать его исключительно на основе КТ. Например, сочетание мелких периферических кластерных кист округло-овальной формы с участками фиброза и тракционными бронхоэктазами в нижних отделах легких более специфично для идиопатического легочного фиброза и менее характерно для других заболеваний (p<0.0001). Сочетание мультифокального поражения легкого с образованием округло-овальной формы тонкостенных кист средних размеров на фоне участков уплотнения по типу «матового стекла» более характерно для десквамативной интерстициальной пневмонии и менее для других заболеваний (p<0.01). У пациентов с лимфоцитарной интерстициальной пневмонией наблюдается сочетание мультифокального поражения легкого с образованием хаотично расположенных в нижних отделах мелких тонкостенных кист округло-овальной формы вместе с лимфаденопатией средостения (p<0.001). Сочетание кластерных округло-овальной формы толстостенных кист средних размеров расположенные в центральных отделах легкого с симптомом перстня наблюдается у большинства больных с кистозными бронхоэктазами (p<0.0001). Хаотично расположенные крупные воздушные полости округло-овальной формы без определяемой стенки характерны эмфиземы. Диффузное поражение легкого с образованием неправильной формы кист больше в верхних отделах легкого с наличием медиастинальной лимфаденопатии и центрилобулярных узлов является характерным сочетанием для лангерганс-клеточного гистиоцитоза. Сочетание диффузного поражения легкого с образованием округло-овальной формы кист по всему легкому с лимфаденопатией средостения более характерно для лимфангиолейомиоматоза (80%) (рис 7). А сочетание мелких хаотично расположенных в нижних отделах легких кист с лимфаденопатией и поражением других органов и систем более характерно для метастазов (p<0.001). Несмотря на то, что каждое из этих заболеваний имеет свое специфичное сочетание КТ-признаков, иногда возникают трудности при дифференциации идиопатических интерстициальных пневмоний (идиопатический легочный фиброз, лимоцитарная и десквамативная интерстициальная пневмонии) между собой [14] и лимфангиолейомиоматоза от лангерганс-клеточного гистиоцитоза, из-за наличия схожих КТ-признаков. В таких случаях гистологическая верификация диагноза является необходимой.
Выводы. На основе КТ-признаков возможно дифференцировать кистозные заболевания легкого, так как каждое из них имеет свое отличительное от других форм сочетание КТ-признаков:
- Для идиопатического легочного фиброза более характерно наличие мелких тонкостенных кластерных кист в периферических отделах базальных сегментов с участками фиброза и тракционными бронхоэктазами;
- Для десквамативной интерстициальной пневмонии более характерно мультифокальное поражение легкого с наличие мелких кист на фоне участков уплотнения по типу «матового стекла»;
- Для лимфоцитарной интерстициальной пневмонии и лангерганс-клеточного гистиоцитоза характерно наличие тонкостенных кист с центрилобулярными узлами, но в отличие от лангерганс-клеточного гистиоцитоза, поражающего легкое более диффузно при лимфоцитарной интерстициальной пневмонии встречаются отделенные мультифокальные кисты;
- Для кистозных бронхоэктазов более характерно центрально расположенные толстостенные кисты с симптомом «перстня»
- Для лимфангиолейомиоматоза более характерно диффузное поражение легкого с образованием тонкостенных кист округло-овальной формы с наличием лимфаденопатии средостения;
- Для эмфиземы более характерно диффузное поражение легкого с наличием воздушных полостей без определяемых стенок;
- Для кистозных метастазов более характерно сочетание хаотично расположенных кист на фоне нормальной паренхимы легкого с поражением других органов и систем.
