Введение
Как показывает практика, до 80% пострадавших с термической травмой, госпитализируемых в стационар, имеют поверхностные (I - II степени) и пограничные (II - III степени) ожоги [3]. Хирургическое лечение является одной из актуальных проблем комбустиологии [5, 6]. Считается, что лечение ожогов, поражающих эпидермис и верхние слои дермы, является консервативным и не представляет особых сложностей, учитывая использование современных атравматических перевязочных материалов [4], что позволяет добиться заживления ожоговых ран в сроки не более двух недель [2, 10]. Согласно клиническим рекомендациям по хирургическому лечению ожогов, к хирургической некрэктомии относится дермабразия, при которой удаляются только некротизированный эпидермис и поверхностный слой дермы с целью создания условий для эпителизации при «пограничных» поражениях [1]. Сложнее обстоит дело с «пограничными» и «мозаичными» ожогами, поражающими глубокие слои дермы, когда формирование ожогового струпа и частые неудовлетворительные исходы консервативного лечения приближают их в плане выбора лечебной тактики к глубоким ожогам. При этом хирург, трезво оценивая риски и негативные последствия операции, должен принять решение о необходимости хирургического лечения в каждом конкретном случае [7-9].
Учитывая большой поток данных больных, вопрос о сокращение сроков лечения за счет повышения его эффективности, является, по нашему мнению, наиболее актуальным, так как сокращает количество перевязок, расходования перевязочного материала и медикаментозного сопровождения больных, высвобождает силы и время врача, необходимые для ведения более тяжелого контингента больных.
Цель исследования.
Улучшить качество и уменьшить сроки лечения пострадавших, путем использования современных раневых покрытий в сочетании с ранним хирургическим лечением пограничных ожогов II-III степени на конечностях.
Материалы и методы исследования.
Нами проанализированы результаты лечения 348 человек в возрасте от 4 мес. до 65 лет с пограничными и мозаичными ожогами горячей жидкостью на конечностях, находившихся на лечении в ожоговом отделении ГБУЗ «НИИ-ККБ № 1 имени профессора С.В. Очаповского».
Основную группу 1, подгруппа А, составили 63 человека (43 ребенка (20 девочек и 11 мальчиков) и 20 взрослых (11 женщин и 9 мужчин)), пролеченные путем раннего хирургического лечения.
Данным пациентам на 2-7 сутки после травмы (в среднем на 4,41+2,5 сутки после травмы) одномоментно выполнялось две операции: операция ранней тангенциальной некрэктомии на ранах, расположенных на конечностях с вовлечением функциональных зон и/или зон склонных к формированию патологических рубцов, и операция дермабразии на раны других зон с закрытием ран раневыми покрытиями, такими как «AQUACELAg», «AtraumanAg», «Fibrotul», «Бранолинд», «ХитоПран», «G-derm». Площадь ожоговых ран II-III степени составила от 0,5 до 8% (в среднем 2,72%) при общей площади поражения от 1 до 14% (общая площадь поражения в среднем 5,86%) поверхности тела.
Основная группа 1, подгруппа Б, - пациенты - 97 человек (72 ребенка (38 мальчиков и 34 девочки) и 25 взрослых (16 мужчин и 9 женщин)). Площадь ожоговых ран II степени составила от 3 до 11% (в среднем 5,63%) при общей площади поражения от 5 до 15% (в среднем 8,36%) поверхности тела.
Все пациенты основной группы были оперированы на 2-3 сутки после травмы (в среднем на 2,36+0,48 суток). Оперативное вмешательство заключалось в закрытии ожоговых ран раневыми покрытиями «AQUACELAg», «AtraumanAg», «Fibrotul», «Бранолинд», «ХитоПран», «G-derm» после дермабразии и/или некрэктомии в пределах срединных слоев дермы (см. клинический пример).
Группа сравнения 1 - пациенты - 78 человек (44 ребенка и 33 взрослых), пролеченные консервативно, путем использования влажно-высыхающих повязок, с выполнением отсроченной аутодермопластики по мере формирования гранулирующих ран. Площадь пограничных ожоговых ран II-III степени составила от 0,5 до 13% (в среднем 2,8%) при общей площади поражения от 1 до 24% (общая площадь поражения в среднем 7,6%) поверхности тела.
Пациенты группы сравнения были оперированы на 10 - 30 сутки с момента получения травмы (в среднем - на 17,5+1,5 сутки после травмы) - им выполнялась операция тангенциального иссечения гранулирующих ран с одномоментной аутодермопластикой.
Группа сравнения 2А - 70 человек (44 ребенка и 26 взрослых), пролеченные консервативно с использованием раневых покрытий таких как «AQUACELAg», «AtraumanAg», «Fibrotul», «Бранолинд», «ХитоПран», «G-derm». Пациенты группы сравнения были госпитализированы в среднем на 3,23+0,51 сутки после травмы. Площадь ожоговых ран II степени составила от 1,5 до 12% (в среднем 3,98%) при общей площади поражения от 3 до 15% (в среднем 7,86%) поверхности тела.
Группа сравнения 2Б - пациенты - 40 человек (15 детей и 25 взрослых), пролеченных консервативно с использованием влажно-высыхающих повязок, в результате чего наступила самостоятельная эпителизация ран в сроки более двух недель. Площадь ожоговых ран II степени составила от 0,5 до 11% (в среднем 4,81%) при общей площади поражения от 1 до 14% (в среднем 4,81%) поверхности тела. Пациенты были госпитализированы от нескольких часов после травмы до 14 суток после травмы, в среднем на 4,65 сутки.
Результаты проведенной работы.
В основной группе 1А средний койко/день составил 11,5+2,5 дня. Восстановление целостности кожного покрова в этой группе пациентов произошло на 8 - 18 сутки с момента получения травмы (в среднем на 13,2+2,9 сутки).
В группе сравнения 1 средний койко/день составил 17,4+3,6 дня. Восстановление целостности кожного покрова в этой группе пациентов произошло на 20 - 31 сутки с момента получения травмы (в среднем на 27,8+2,7 сутки).
В основной группе 1Б средний койко/день составил 8,29+1,21. Самостоятельная эпителизация кожных покровов наступила на 7 - 14 сутки с момента получения травмы (в среднем на 10,34+2,9 сутки).
В группе сравнения 2A средний койко/день составил от 7 до 14 койко/дней (в среднем 8,92+1,76 койко/дня), при этом, самостоятельная эпителизация под сухим покрытием и/или спонтанно завершилась в среднем на 14,25+2,25 сутки) после травмы.
В группе сравнения 2Б средний койко/день составил от 4 до 22 койко/дней (в среднем 13,83+0,63 койко/дня), при этом самостоятельная эпителизация под сухими повязками (сухим тонким струпом) завершилась на 16 - 25 сутки (в среднем на 18,67+2,25 сутки) после травмы.
Выводы
Результатом лечения в основной группе явилось «излечение больного» за одну операцию. Отсутствовала необходимость смены раневых покрытий, начиная с 3-4 суток после операции проводились только корректирующие перевязки. Наблюдалось уменьшение проявлений интоксикационного синдрома, и, как следствие, сокращение сроков проведения инфузионной терапии до 3 дней, и, главное, восстановление целостности кожного покрова при пограничных ожогах наступала в оптимально короткие сроки и имела хороший отдаленный эстетический результат в виде образования нормотрофических рубцов. Техника операции, применяемая у пациентов основной группы 1 (Способ комплексного лечения пограничных ожогов кожи. Приоритет 2016103750 от 04.02.2016г.), позволила нам добиться у пациентов плавного перехода от оперативно восстановленного кожного покрова к интактной коже. Таким образом достигнут более выраженный эстетический и функциональный результат. Результатом лечения в группах сравнения больных, которым, в процессе местного консервативного лечения ожоговых ран с поражением поверхностных слоев дермы, требовались систематические перевязки под общей анестезией или обычные перевязки с использованием обезболивающих лекарственных препаратов со сменой влажно-высыхающих повязок или раневых покрытий, явилось формирование точечных гипертрофических рубцов, требующих комплексного консервативного противорубцового лечения.
Клинический пример.
Пациент, М., 1 год 4 мес., госпитализирован в ожоговое отделение ГБУЗ «НИИ-ККБ № 1» через час после получения ожога кипятком. На 4-е сутки больной взят в операционную (рис. 1).
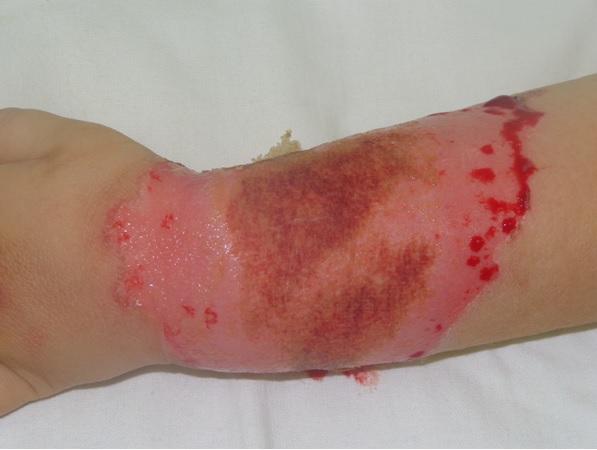
Рис. 1. Термический ожог кипятком правой верхней конечности 1,5% I-II-III степени, 4-е сутки после травмы.
Под в/в наркозом, под жгутом в в/3 правого плеча, пострадавшему электронекротомом выполнена ранняя тангенциальная некрэктомия 1% - пограничный струп удален в пределах жизнеспособных срединных слоев дермы (рис. 2).
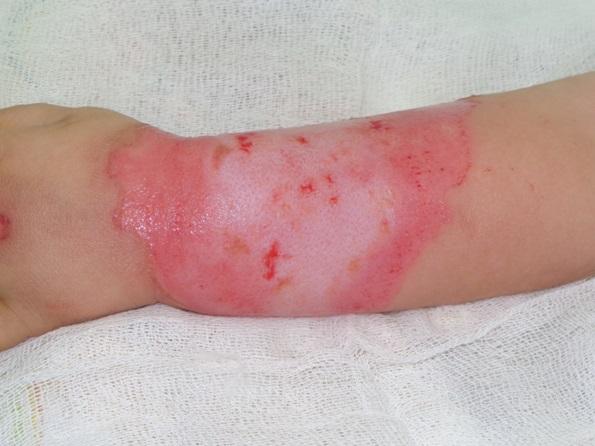
Рис. 2. Вид ран после выполнения ранней тангенциальной некрэктомии до срединного слоя дермы.
С целью создания оптимальных условий для самостоятельной эпителизации на обработанные ожоговые раны выполнена пластика раневого покрытия «G-derm» (рис. 3).
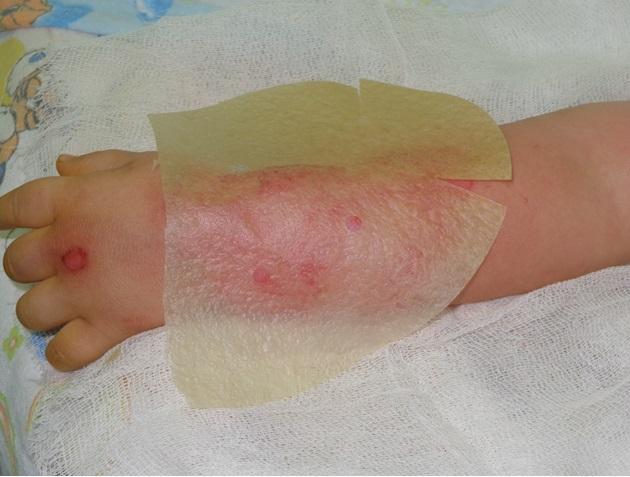
Рис. 3. Вид раневого покрытия «G-derm» на обработанных ранах.
Первая перевязка после операции выполнена на 5-е сутки после операции (9-е сутки после травмы) - рис. 4.
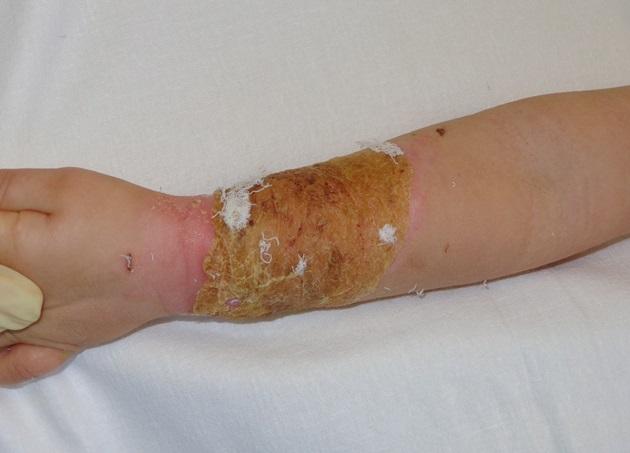
Рис. 4. Вид ожоговой раны на 9-е сутки после травмы (1-я перевязка после операции).
Раневое покрытие самостоятельно отпало на 7 сутки после операции. Таким образом, на 11 сутки после травмы кожный покров на ранах восстановлен - достигнута самостоятельная эпителизация в оптимально короткие сроки (рис. 5).
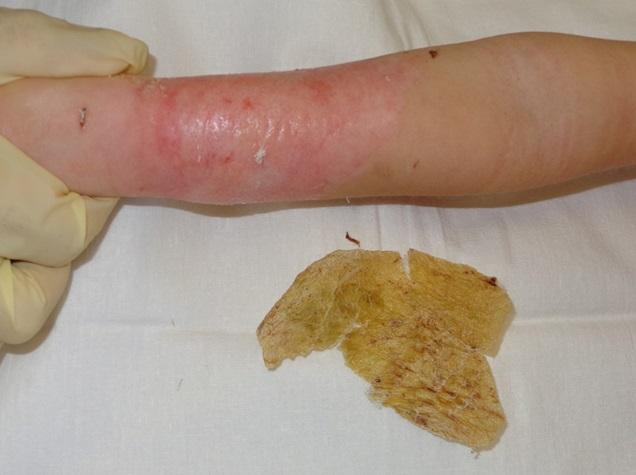
Рис. 5. Эпителизация ран на 11-е сутки после травмы (7-е сутки после операции).
