Актуальность. Безболевая ишемии миокарда (ББИМ) («тихая», «немая», silent ischemia) – это эпизоды транзиторной кратковременной ишемии сердечной мышцы с возникновением изменений метаболизма, сократительной функции или электрической активности миокарда, объективно выявляемые с помощью некоторых инструментальных методов исследования, но не сопровождающиеся приступами стенокардии или её эквивалентами (одышкой, аритмией и другими неприятными ощущениями), возникающими при физической нагрузке [1,2]. Согласно данным различных исследований распространенность ББИМ варьирует в пределах 2-57% всего населения, а среди практически здоровых людей с факторами риска ишемической болезни сердца (ИБС) в 15-20% случаев. При бессимптомном течение заболевания отсутствует сигнал о возникшей ишемии, позволяющий контролировать объем повседневной физической нагрузки в соответствии с возможностями коронарного кровообращения. Такое состояние бывает недооценено и врачом, и пациентом [3]. Инфаркт миокарда или внезапная смерть могут быть первыми проявлениями ИБС.
Существует мнение, что ББИМ отражает нестабильность коронарного атеросклероза (изъязвление бляшек в КА, образование тромба, дисфункция эндотелия) [4]. По данным ряда авторов [5,6,7] у больных сахарным диабетом (СД) ББИМ связана с нарушением чувствительности внутримиокардиальных нервных окончаний вследствие нейропатии. ББИМ диагностируют у 20-35 % пациентов с различными формами СД [8]. Уже на самых ранних стадиях сахарного диабета 2 типа (СД2) гипергликемия способствует поражению мелких и крупных сосудов, нарушению микроциркуляции, быстрому развитию атеросклероза. Предполагается, что в ближайшее время сочетание ИБС и СД будет встречаться значительно чаще, чем сегодня в связи с особенностями характера питания, малоподвижным образом жизни, избыточной массой тела.
Выделяют определенные профессиональные группы риска по возникновению ББИМ, в частности, лица с высоким психоэмоциональным напряжением. К ним относят пилотов, водителей транспортных средств, диспетчеров и т.д. [9]. Профессия вышеуказанных лиц неразрывно связана с общественной безопасностью. Таким образом, ранняя диагностика ББИМ у лиц ведущих специальностей железнодорожного (ЖД) транспорта при наличие у них СД 2 типа особенно актуальна.
Цель исследования. Изучить особенности выявления ББИМ у работников ведущих профессий ЖД транспорта, страдающих СД2 типа.
Методы и материалы. Обследованы 2 группы пациентов (n=57), в специализированных отделениях Дорожной клинической больницы станции Челябинск. В первую группу вошли 26 мужчин в возрасте 48-57 лет (средний возраст 51,84±0,95), работников ЖД транспорта, больных СД 2 типа, не предъявляющих жалобы на боли в грудной клетке и её эквиваленты, у которых по результатам традиционных неинвазивных электрокардиографических (ЭКГ) – методов исследования были обнаружены «очаговые» изменения на ЭКГ, сомнительный или положительный результат нагрузочного теста – велоэргометрии (ВЭМ), эпизоды депрессии сегмента ST при суточном мониторировании ЭКГ по Холтеру (ХМ ЭКГ). Верификацию диагноза ИБС проводили с помощью сцинтиграфии миокарда с Tc99m-технетрилом и коронароангиографии (КАГ). Вторую группу составил 31 мужчина, в возрасте 33 – 59 лет (средний возраст 49,32±1,08), с верифицированным диагнозом ИБС (стенокардия напряжения, перенесенный инфаркт миокарда), которым по показаниям в различное время была проведена сцинтиграфия миокарда с Tc99m-технетрилом и КАГ. У этих пациентов СД не был обнаружен. Всем пациентам проведено клинико-лабораторное обследование, ХМ ЭКГ на венгерской системе Meditech, ВЭМ на велоэргометре ERG 900, эхокардиография (ЭХО КГ) с цветовым допплеровским картированием на ультразвуковом сканере Philips – Еn-visor с кардиальным датчиком S4-2. Для оценки толщины интимы медиа (ТИМ) общих сонных артерий (ОСА) применялся линейный датчик L12-3. КАГ выполняли по стандартной методике М. Judkins. Для оценки функционального состояния эндотелия применяли пробу с реактивной гиперемией (ПРГ) плечевой артерии (ПА) и пробу с нитроглицерином (НГ) - по методике Celermajer D.S. в модификации Ивановой О.В. Статистическая обработка материала проводилась с использованием программ STATISTICA 6.0 (Stat-Soft, 2001), BIOSTATISTICA 4.03.
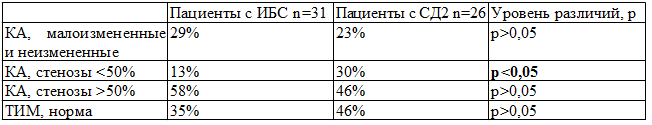
Результаты исследования. Как видно из табл. 1, в группе пациентов с СД2 стенозы коронарных артерий (КА) <50% встречались достоверно чаще, чем в группе больных ИБС. Стенозы КА >50% несколько чаще встречались у больных ИБС, чем у больных СД 2 типа, однако эта разница не достигала статистически значимых величин. Не обнаружено существенных различий и в размере ТИМ ОСА в сравниваемых группах.
Таблица 1. Сравнительная характеристика атеросклеротического поражения КА по результатам КАГ и ОСА по данным УЗДГ
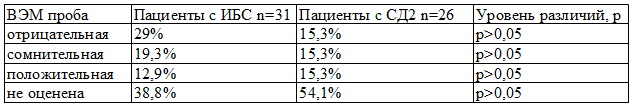
Из представленных в табл. 2 данных видно, что по результатам ВЭМ не выявлено достоверных различий в группах. Полученные результаты связаны, вероятно, с тем обстоятельством, что в обеих сравниваемых группах оказался довольно высокий процент лиц с неоцененной пробой, в связи с недостижением субмаксимальной частоты сердечных сокращений (ЧСС). Сомнительная и положительная проба одинаково встречается у пациентов в обеих группах.
Таблица 2. Результаты ВЭМ пробы
Как видно из представленных данных в табл. 3, масса миокарда левого желудочка (ММЛЖ) у пациентов с СД2 была статистически значимо больше, чем у больных с ИБС (р<0,05). Ещё более значимой явилась разница в индексах массы тела (ИМТ) (р<0,0001).
Таблица 3. Характеристика данных ЭХО КС и ИМТ

На рис. 1 показана эндотелийзависимая вазодилатация ПА при ПРГ в двух сравниваемых группах. Прирост диаметра ПА на 10% и более от исходного оценивался как нормальная реакцией ПА на искусственную ишемию [10]. Если наблюдался недостаточный прирост менее 10% либо вазоконстрикция, реакция рассматривалась как патологическая [11]. Нормальный прирост диаметра ПА был достоверно чаще у больных ИБС. В группе с СД 2 типа вазоспазм ПА встречался статистически значимо чаще, а нормальная реакция ПА достоверно в 2 раза реже, чем в группе больных ИБС (р<0,05). Недостаточный прирост диаметра ПА существенно не различался в сравниваемых группах.
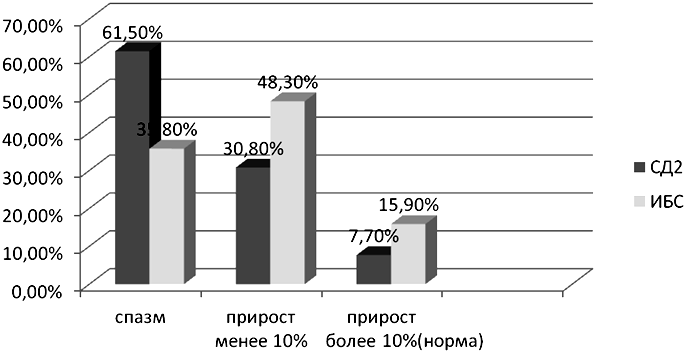
Рис. 1. Эндотелийзависимая вазодилатация ПА при ПРГ
Оценка эндотелийнезависимой вазодилатации в обеих группах показала, что прирост диаметра ПА в ответ на сублингвальный прием НГ был практически одинаков в обеих группах и составил 18,5% в группе СД2 и 19,1% у больных ИБС соответственно. Полученные данные свидетельствовали о нормальной сосудорасширяющей реакции на НГ, что подтверждает наличие нарушения именно эндотелийзависимой вазодилатации. При суточном мониторировании ЭКГ (рис. 2, 3) эпизоды ББИМ статистически значимо чаще выявлялись у пациентов с СД2, чем у пациентов с ИБС (у лиц с ИБС - 29,4%, у лиц с СД2 – 61,5%, Р<0,05).
Обсуждение. По результатам КАГ не обнаружено статистически значимых различий между группами с малоизмененными и неизмененными КА и со стенозами >50%. Выявлено, что в группе пациентов с СД2 гемодинамически незначимые стенозы <50% встречаются статистически значимо чаще, чем в группе с ИБС (р<0,05). У пациентов с СД2 ББИМ встречается примерно одинаково как при незначимом, так и при гемодинамически значимом атеросклерозе КА. Таким образом, методы функциональной диагностики позволили выявить ББИМ при незначительном атеросклерозе КА. Наличие эпизодов ББИМ в группе с СД2 с малоизмененными и неизмененными КА указывает на то, что у данной категории больных в патогенезе «немой» ишемии определенную роль играет вазоспазм.
Практически у половины пациентов с СД2 (54,1%) результаты ВЭМ пробы были неоцененные, в связи с недостижением субмаксимальной ЧСС из-за снижения толерантности к физической нагрузке, повышенной утомляемости, которая, вероятно, связана с полинейропатией. При проведении суточного мониторирования ЭКГ эпизоды ББИМ были обнаружены статистически значимо чаще у пациентов с СД2, чем у пациентов с ИБС, что подтверждает необходимость проведения данного исследования больным СД без клиники ИБС.
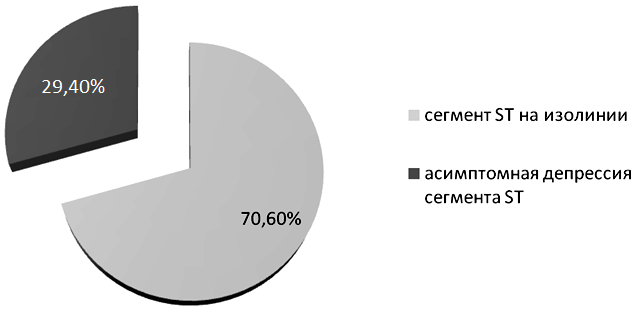
Рис. 2. Эпизоды ББИМ при ХМ ЭКГ у пациентов с ИБС
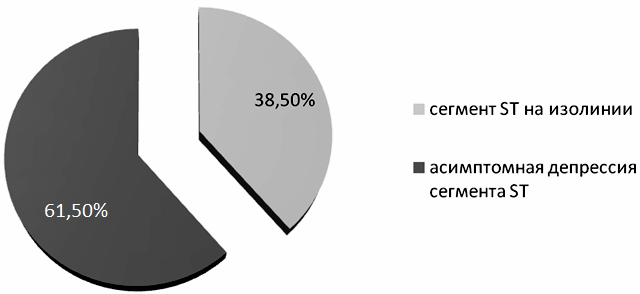
Рис. 3. Эпизоды ББИМ при ХМ ЭКГ у пациентов с СД2
ИМТ у пациентов с СД2 статистически значимо выше, чем, у пациентов с ИБС, что показывает необходимость своевременно корректировать массу тела правильным, рациональным питанием, увеличением физической активности, тем самым снижая вероятность заболевания СД2. Отсутствие существенной разницы между сравниваемыми группами по индексу массы миокарда левого желудочка (ИММЛЖ), вероятно, объясняется тем, что ИММЛЖ тесно связан с массой тела пациента, а так как ИМТ значимо выше у больных с СД2, то это обстоятельство «нивелирует» превышение реального ИММЛЖ у больных СД2 в сравнении с ИММЛЖ больных ИБС. Снижение избыточной массы тела (диета, повышение физической активности и т.д.) неизбежно приводит к парадоксальному увеличению ИММЛЖ, т.е. формально происходит ухудшение структурно-функциональных показателей левого желудочка. Возможно, оценку ИММЛЖ следует проводить с учетом дополнительных параметров (например, рассчитывать ИММЛЖ для «идеальной» массы тела).
При оценке реакции ПА с помощью ПРГ не выявлено статистически значимых различий недостаточной дилатации ПА. Патологическая реакция в виде спазма ПА в ответ на ишемию встречалась статистически значимо чаще у пациентов с СД2, чем у пациентов с ИБС, что является особенностью реакции сосудов при СД.
Выводы.
1. У работников ЖД транспорта с сахарным диабетом 2 типа, не имеющих клинических проявлений ИБС, по результатам суточного мониторирования ЭКГ асимптомная ишемия встречается в 2 раза чаще, чем у железнодорожников с клиникой ИБС, независимо от степени выраженности коронарного атеросклероза.
2. Таким образом, из неинвазивных методов функциональной диагностики сердечно-сосудистой системы (ЭКГ покоя, ВЭМ, ХМ ЭКГ), применяемых в Дорожной клинической больницы для выявления ББИМ у работников ведущих профессий ЖД транспорта, наиболее информативной является суточное мониторирование ЭКГ.
Материалы статьи были доложены Е.С. Овчинниковой на Дорожной научно-практической конференции «Новые требования к постановке диагноза сахарного диабета» в Дорожной клинической больнице на станции Челябинск ОАО «РЖД» 18.04.2012.
