Актуальность. Хроническая обструктивная болезнь легких (ХОБЛ) продолжает занимать ведущие позиции в структуре современной соматической патологии и «место №1» в рейтинге заболеваний бронхо-легочной системы. Медико-социальные показатели данной патологии имеют поистине угрожающий характер: общая заболеваемость в РФ составляет не менее 11000000 случаев (по данным МЗ РФ), в мире – от 7,33 до 93,34 на 1000 населения в год (по данным ВОЗ) [1].
Закономерным исходом и основным фактором танатогенеза при нелеченных формах ХОБЛ является индуцированная морфологическими изменениями в легочной паренхиме прогрессирующая гипоксическая гипоксия с последующей инициацией развития синдрома системного воспалительного ответа [2].
Несмотря на значительные достижения современной пульмонологии в лечении ХОБЛ, проблема оптимальной эффективности его лечения до настоящего времени не является решенной. При этом существуют данные доказательных клинических исследований, согласно которым, достижение не всегда желаемого уровня качества лечения ХОБЛ в стадии обострения обусловлено недостаточной коррекцией ряда сопутствующих основному заболеванию симптомокомплексов. Одним из них является синдром моторно-эвакуаторной дисфункции желудочно-кишечного тракта (ЖКТ), сопровождающий ХОБЛ со статистически значимой частотой. Функциональные расстройства со стороны пищеварительной системы отмечаются у 87 % пациентов с ХОБЛ в стадии обострения [3]. Поэтому разработка и реализация вариантов улучшения результативности комплексного лечения ХОБЛ путем терапевтического воздействия на моторно-эвакуаторные нарушения со стороны ЖКТ, представляется особенно актуальным.
Цель: повышение эффективности комплексного лечения ХОБЛ в стадии обострения на основе направленной коррекции сопутствующей моторно-эвакуаторной дисфункции ЖКТ.
Материалы и методы. Под наблюдением находились 175 пациентов с подтвержденным диагнозом: ХОБЛ II ст. в стадии обострения [4]. Все больные ХОБЛ наблюдались и лечились в пульмонологическом отделении МУЗ ГКБ №8 г. Воронежа. У всех пациентов отмечались явления моторно-эвакуаторной дисфункции ЖКТ по типу дискинезии его верхних и нижних отделов.
Больные были разделены на 5 групп в зависимости от применяемой программы медикаментозной коррекции моторно-эвакуаторных нарушений. В группу сравнения вошли 35 пациентов, получавших только базисное лечение ХОБЛ. Первую основную группу составили 35 больных, получавших помимо базисного лечения ХОБЛ пробиотик биовестин в режиме 12 мл (1 флакон) 2 раза / сут. Внутрь. Во вторую основную группу вошли 35 пациентов, получавших помимо базисного лечения ХОБЛ прокинетик (неселективный блокатор D2-дофаминовых и 5-НТ3-серотониновых рецепторов) метоклопрамид в режиме 10 мг (1 таб.) 3 раз / сут. внутрь. Третью основную группу составили 35 больных, получавших помимо базисного лечения ХОБЛ прокинетик (селективный блокатор D2-дофаминовых рецепторов) итоприда гидрохлорид в режиме 50 мг (1 таб.) 3 раз / сут. внутрь. Четвёртую основную группу составили 35 пациентов, получавших помимо базисного лечения ХОБЛ комбинированную коррекцию моторно-эвакуаторных нарушений (биовестин 12 мл (2 фл.) 2 раз/сут. + метоклопрамид 15 мг (1,5 таб.) 1 раз / сут. + 75 мг (1,5 таб.) 1 раз / сут.
Соответственно, программа медикаментозной коррекции моторно-эвакуаторных нарушений представляла собой применение соответствующего препарата одной из патогенетически обоснованных фармакологических групп – пробиотиков (биовестин), неселективных (метоклопрамид) и селективных (итоприда гидрохлорид) по отношению к дофаминовым рецепторам прокинетиков в соответствующем режиме дозирования.
Все 5 сравниваемых групп были стандартизированы по внутригрупповому распределению возрастных групп и половому составу, показателям ОФВ1, индекса Тиффно, индекса массы тела, СОЭ, абсолютного количества лейкоцитов крови, С-реактивного белка на момент поступления, режиму и составу базисной терапии ХОБЛ (глюкокортикостероиды, β-2 агонисты адренорецепторов и М-холинолитики ингаляционно, антибиотики, кислородотерапия).
Длительность пребывания пациентов в стационаре составляла от 10 до 14 (в среднем - 11) суток в соответствии с клинико-статистической группой. Мониторинг оцениваемых показателей включал 5 этапов: 1) при т поступлении (1-е сутки), 2) на 3-и сутки, 3) на 6-е сутки, 4) на 9-е сутки, 5) на момент выписки (на 11-е сутки).
Интегральная оценка моторно-эвакуаторной дисфункции ЖКТ производилась на основе динамического анализа данных ультразвукового исследования на предмет развития признаков функциональной (динамической) кишечной непроходимости (оценивалась скорость эвакуации содержимого желудка, тонкой и толстой кишки; наличие растянутых жидким содержимым петель тонкой кишки, характер перистальтики: нормотонический, маятникообразный, возвратно-поступательный ритм) [5].
Статистический анализ эмпирических данных производился на основе межгрупповых сравнений внутригруппового соотношения трех типов ритма энтеральной активности по данным ультразвукового исследования (УЗИ) (маятникообразного, нормотонического, возвратно-поступательного) в относительных величинах на каждом из выделенных этапов исследования. Техническая сторона статистических операций была реализована с помощью прикладного программного обеспечения Statsoft Statistica 6.0.
Результаты. Анализ ритма энтеральной активности при поступлении больных ХОБЛ II ст. выявил идентичное соотношение его трех типов (нормотонического, маятникообразного, возвратно-поступательного) по данным УЗИ во всех сравниваемых группах. Это свидетельствует об адекватной стандартизации и исходной однородности (сопоставимости) групп по данному показателю.
Соотношение типов ритма представляется следующим образом «маятникообразный: нормотонический: возвратно-поступательный = 81%:10%: 9%» (рис. 1). Исходный рейтинг типов ритма выглядит как «маятникообразный > нормотонический > возвратно-поступательный».
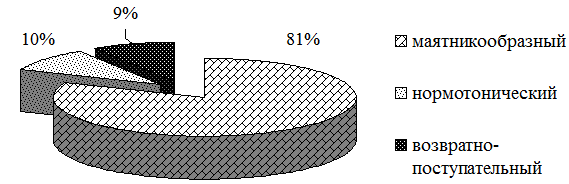
Рис. 1. Исходное соотношение типов ритма энтеральной активности у пациентов с ХОБЛ в стадии обострения.
При выписке во всех группах наблюдались различные трансформации этого соотношения. Так, в группе сравнения соотношение типов ритма приняло вид «маятникообразный: нормотонический: возвратно-поступательный = 79%:19%:2%» (рис. 2). Наблюдается незначительное повышение внутригруппового удельного веса оптимального (нормотонического) ритма (на 9%) и незначительное снижение его «крайних форм» – маятникообразного и возвратно-поступательного (на 2% и 7% соответственно). Конечный рейтинг типов ритма также выглядит как «маятникообразный > нормотонический > возвратно-поступательный».

Рис. 2. Соотношение типов ритма энтеральной активности у пациентов ХОБЛ группы сравнения.
В первой основной группе к окончанию стационарного лечения соотношение типов ритма приняло вид «маятникообразный: нормотонический: возвратно-поступательный = 68%:30%:2%» (рис. 3).
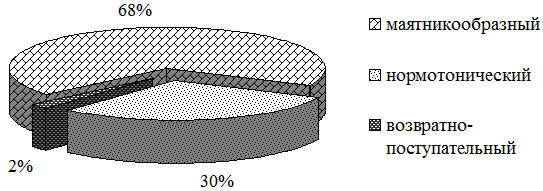
Рис. 3. Соотношение типов ритма энтеральной активности у пациентов с ХОБЛ в первой основной группе.
При приёме пробиотика наблюдалось статистически значимое более выраженное, чем в группе сравнения, повышение внутригруппового удельного веса нормотонического ритма (на 11%) и снижение – маятникообразного ритма (также на 11%). Относительное количество пациентов с возвратно-поступательным типом ритма остается идентичным контрольной группе (2%). Конечный рейтинг типов ритма также выглядит как «маятникообразный > нормотонический > возвратно-поступательный».
У больных второй основной группы соотношение типов ритма к моменту окончания срока стационарного лечения приняло вид «маятникообразный: нормотонический: возвратно-поступательный = 65%:33%:2%» (рис. 4).
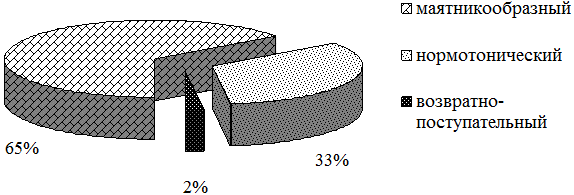
Рис. 4. Соотношение типов ритма энтеральной активности у пациентов с ХОБЛ во второй основной группе.
В условиях приема прокинетика также наблюдалось статистически значимое более выраженное, чем в группе сравнения, повышение внутригруппового удельного веса нормотонического ритма (на 14%) и снижение – маятникообразного ритма (также на 14%). Относительное количество пациентов с возвратно-поступательным типом ритма также остается идентичным контрольной группе (2%). Обращает на себя внимание незначительное межгрупповое различие по показателям нормотонического и маятникообразного ритма между группами 1 основной и 2-й основной – 3% в обоих случаях. Конечный рейтинг типов ритма также выглядит как «маятникообразный > нормотонический > возвратно-поступательный».
У пациентов третьей основной группы соотношение типов ритма к моменту окончания срока стационарного лечения приняло вид «маятникообразный: нормотонический: возвратно-поступательный» = 15%:85%:0%» (рис. 5).

Рис. 5. Соотношение типов ритма энтеральной активности у пациентов с ХОБЛ в третьей основной группе.
При приеме прокинетика имеет место статистически значимое выраженное повышение удельного веса нормотонического ритма (+66%) и снижение – маятникообразного ритма (–64%). Относительное количество пациентов с наиболее неблагоприятным (возвратно-поступательным) ритмом достигает нулевой отметки (0%). Очевиден переход пациентов из области неблагоприятных (возвратно-поступательного и маятникообразного) типов в область оптимального (нормотонического) типа циркадного ритма энтеральной активности, что приводит в положительному «перелому» формата конечного соотношения типов ритма. Последний выглядит как «нормотонический > маятникообразный при отсутствии возвратно-поступательного».
У больных четвёртой основной группы соотношение типов ритма к моменту окончания срока стационарного лечения приняло вид «маятникообразный: нормотонический : возвратно-поступательный = 8%:92%:0%» (рис. 6).
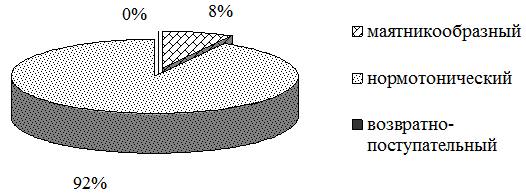
Рис. 6. Соотношение типов ритма энтеральной активности у пациентов с ХОБЛ в четвёртой основной группе.
В условиях приема разработанной программы коррекции моторно-эвакуаторной дисфункции очевидно наиболее значимое (из всех исследуемых групп по сравнению с группой сравнения) повышение удельного веса пациентов с нормотоническим типом ритма (+73%) и снижение – с маятникообразным ритмом (–71%). Относительное количество пациентов с наиболее неблагоприятным (возвратно-поступательным) ритмом также достигает нулевой отметки (0%).
Как и в третьей основной группе имеет место:
- значительное «перемещение» пациентов из области неблагоприятных (возвратно-поступательного и маятникообразного) в область оптимального (нормотонического) типа ритма энтеральной активности;
- положительная смена формата рейтинга типов ритма от «маятникообразный > нормотонический > возравтно-поступательный» к «нормотонический > маятникообразный при отсутствии возвратно-поступательного».
Однако, по соотношению вариантов ритмов энтеральной активности, пациенты четвёртой основной группы по сравнению даже с третьей основной группой обладает выраженным статистическим преимуществом.
Таким образом, у больных группы сравнения в абсолютном большинстве случаев (более, чем в 3/4) наблюдается маятникообразный тип ритма энтеральной активности, что нельзя считать оптимальным; в меньшинстве (т.е. менее, чем в 1/4) случаев имеет место оптимальный нормотонический ритм; случаи наиболее неблагоприятного возвратно-поступательного ритма имеют место в единичных случаях; результаты спонтанной коррекции моторно-эвакуаторных нарушений нельзя считать удовлетворительными.
У пациентов первой основной группы, не смотря на некоторое повышение относительного количества пациентов с нормотоническим и снижение с маятникообразным типом ритма, последний остается преобладающим (≈ на уровне 2/3 случаев); нормотонический тип составляет ≈ 1/3 случаев; сохраняются единичные случаи возвратно-поступательного ритма; результаты направленной коррекции моторно-эвакуаторных нарушений имеют некоторое положительное значение, но в целом не могут являться удовлетворительными.
У больных второй основной группы клиническая ситуация практически идентична группе первой. В третьей основной группе в абсолютном большинстве случаев (более, чем в 3/4) наблюдается нормотонический тип ритма энтеральной активности, что следует считать оптимальным; в абсолютном меньшинстве (т.е. ≈ в 1/10) случаев сохраняется маятникообразный ритм; случаи наиболее неблагоприятного возвратно-поступательного ритма не имеют места; результаты направленной коррекции моторно-эвакуаторных нарушений следует считать удовлетворительными с высоким уровнем статистической значимости. У больных четвертой основной группы в абсолютном большинстве случаев (приближающемся к 100%) наблюдается нормотонический тип ритма энтеральной активности, что следует считать оптимальным; в абсолютном меньшинстве (т.е. менее, чем в 1/10) случаев сохраняется маятникообразный ритм; случаи наиболее неблагоприятного возвратно-поступательного ритма не имеют места; результаты направленной коррекции моторно-эвакуаторных нарушений следует считать удовлетворительными с наиболее высоким уровнем статистической значимости.
Выводы
- При стандартном лечении обострения ХОБЛ у ¾ больных при окончании курса стационарного лечения сохраняются проявления моторно-эвакуаторной дисфункции ЖКТ.
- Применение пробиотика биовестина и прокинетика метоклопрамида у больных ХОБЛ II ст. в стадии обострения обеспечивает приблизительно одинаковый уровень терапевтической эффективности коррекции моторно-эвакуаторных нарушений ЖКТ.
- Применение прокинетика итоприда гидрохлорида у пациентов ХОБЛ II ст в стадии обострения обеспечивает выраженный уровень терапевтической эффективности коррекции моторно-эвакуаторных нарушений ЖКТ.
- Включение биовестина, метоклопрамида и итоприда с коррекцией дозировок в направленную программу коррекции дискинезий ЖКТ у больных с ХОБЛ в стадии обострения обеспечивает наиболее оптимальный уровень терапевтической эффективности.
