Ожирение и гастроэзофагеальная рефлюксная болезнь (ГЭРБ) являются достаточно новыми нозологическими формами заболеваний: ожирение получило самостоятельное место в международной классификации болезней с 1947 г., а ГЭРБ с 1999 г. [1]. При этом распространенность данных нозологий в популяции велика. Считается, что ожирение приобрело характер «неинфекционной эпидемии», а XXI век называют «веком рефлюксной болезни». И та и другая патология имеют осложнения, создающие угрозу жизни пациентов [2, 3]. Этот риск увеличивается в 2 раза, если данный дуэт сочетается с артериальной гипертензией (АГ), распространенность и значимость которой у населений нельзя переоценить [4]. При этом имеется достаточное количество работ, характеризующих состояние сердечно-сосудистой системы у лиц с изолированно протекающей ГЭРБ и в случае её сочетания с АГ [5-8].
Более того, на сегодняшний день обозначены факторы, способствующие более доброкачественному течению АГ при ГЭРБ, так же как и факторы озлокачествляющие кардиоваскулярную патологию [9, 10].
Однако аналогичные особенности до конца не изучены, если у пациента имеет место трио нозологий: ГЭРБ, АГ и ожирение.
Обозначенные выше позиции и предопределили цель настоящего исследования: изучить особенности течения ГЭРБ и АГ у лиц с ожирением различной степени.
Материалы и методы. Обследовано 40 пациентов с ожирением, страдающих при этом ГЭРБ или АГ. Так в основные группы были включены 20 больных с ожирением и ГЭРБ (группа наблюдения 1) и 20 больных с ожирением и АГ (группа наблюдения 2). Группы сравнения были представлены 15 больными с ГЭРБ без ожирения и 14 больными с АГ и нормальной массой тела. Группы были сопоставимы по возрасту (средний возраст составил 42,35±2,83 года). Во всех группах преобладали женщины над мужчинами в среднем соотношении 2:1. В соответствии с целью исследования при подборе пациентов определялись следующие критерии включения: больные с доказанными диагнозами ГЭРБ, ожирение и АГ; возраст 18-62 года; добровольное согласие на участие в программе обследования (согласно положениям Хельсинской декларации 2000 г. (пересмотр)) [11].
Критерии исключения: ожирение 3 степени; симптоматическая АГ; хронические заболевания внутренних органов в стадии обострения (декомпенсации), включая хроническую сердечную, почечную, дыхательную и печеночную недостаточности; беременность; лактация.
Все пациенты были обследованы с включением общеклинического метода диагностики, анкетирования для выявления особенностей клиники и анамнеза по ГЭРБ, АГ и ожирению, антропометрического обследования с вычислением индекса массы тела (ИМТ) и объема талии (ОТ) для определения степени ожирения и его типа [12], методов инструментальной диагностики для верификации эссенциального характера АГ с включением этапов исключения симптоматических АГ [13], диагностики ГЭРБ с определением эндоскопического варианта заболевания, а также грыж пищеводного отверстия диафрагмы (ГПОД) [14]. Согласно данным международной диабетической ассоциации [15] критерием абдоминального ожирения (АО) для европейцев рекомендовано считать окружность талии (ОТ) более 94 см у мужчин и 80 см у женщин. Измерение ОТ производилось на середине расстояния между подреберьем и тазовой костью по срединно-подмышечной линии. Увеличение показателя ОТ позволяет также определить риск развития сердечно-сосудистых осложнений.
Для оценки массы тела по ИМТ использовались следующие критерии: менее 18,5 – дефицит массы тела; 18,5-24,5 – нормальная масса; 25-29,9 – избыточная масса тела; 30-34,5 – ожирение 1 степени, 35-39,9 – ожирение 2 степени; более 40 – ожирение 3 степени [15].
Дополнительно проводилось Эхокардиографическое исследование по стандартным методикам на эхокардиографе ALOKA 4000, датчик 2,5 МГц, Vivid-3 с использованием многоплановых датчиков (частота ультразвука 2,5МГц) в стандартных позициях.
В дополнение к общепринятым показателям (конечный диастолический размер левого желудочка (КДР ЛЖ), конечный диастолический объем ЛЖ (КДО ЛЖ), толщина правого желудочка (ПЖ), толщина задней стенки ЛЖ (ТЗС ЛЖ), толщина межжелудочковой перегородки (ТМЖП), фракция выброса (ФВ)) рассчитывали: величину массы миокарда левого желудочка (ММ ЛЖ) по формуле R.B.Devereux и A.Reichek (1977) [16]; индекс массы миокарда левого желудочка (ИММ ЛЖ) как отношение ММ ЛЖ / ППТ, где ППТ - площадь поверхности тела, определяемая по формуле D.Dubois (1975) [16].
За нормальные значения ИММ ЛЖ согласно рекомендациям Европейского общества по АГ и Европейского общества кардиологов (2003) принимались значения менее 125 г/м2 для мужчин и менее 110 г/м2 для женщин [17]. Также проводилось суточное мониторирование артериального давления (СМАД) с использованием прибора системы «Кардиотехника-04-АД» («ИНКАРТ», Санкт-Петербург). Запись и обработка сигнала осуществлялись в соответствии с общепринятыми требованиями [18]. Изучаемые показатели: «Нагрузка давлением», которую оценивали по индексу времени (ИВ) как проценту времени, в течение которого значения артериального давления (АД) были выше пороговых величин 140/90 мм рт. ст. днём и 120/80 мм рт. ст. для ночи, и индексу площади (ИП) для систолического артериального давления (САД) и диастолического артериального давления (ДАД); и выраженность суточного ритма АД, о котором судили по степени ночного снижения АД, выраженной в величине циркадного индекса систолического и диастолического АД (ЦИ САД и ДАД), определяемый как разность между усредненными дневными и ночными значениями АД (САДсрбодр, ДАДсрбодр), соотнесённые с усреднёнными ночными значениями АД (САДсрсон, ДАДсрсон), выраженная в процентах. ЦИ рассчитывали по стандартной методике: ЦИ САД = (САДсрбодр – САДсрсон) х 100% / САДсрбодр; ЦИ ДАД = (ДАДсрбодр – ДАДсрсон) х 100% / ДАДсрбодр. На нормальный суточный ритм указывали значения степени ночного снижения АД, равные 10-20% («Dippers»). При степени ночного снижения АД<10% пациенты классифицировались как «Non-dippers», при значении ЦИ<0% как «Nightpeakers», при ЦИ>20%- «Overdippers» [19].
Статистическая обработка полученных данных проводилась на персональном компьютере Intel Pentium Core2 DUO с использованием программы STATISTICA 6.0. Для изучения характера распределения признаков был применен критерий Жака-Бера (Jarque-Bera), который при малом числе элементов в выборке более мощен, чем критерий хи-квадрат.
Часть показателей представлена в виде М±ơ. А для величин с распределением отличным от нормального, применялись непараметрические статистические критерии, а для описания данных использовались медиана и интерквантильный размах (25-й и 75-й процентили) в виде Me (25; 75).
Для установления различия между выборками применялись U-критерий Манна-Уитни (Mann-Whitney) и фи* - угловое преобразование Фишера (Fisher). Корреляционный анализ проводился с использованием коэффициента ранговой корреляции rs Спирмена (Spearman). Нулевая гипотеза отвергалась при значении уровня статистической значимости p < 0,05 [19].
Результаты и их обсуждение. Клинико-анамнестическая характеристика пациентов в группах сравнения представлена в таблице 1.
Таблица 1. Характеристика пациентов, включенных в исследование.
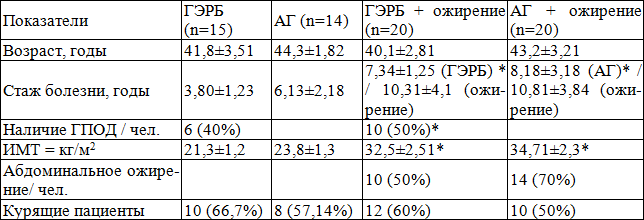
Примечание: * - различия статистически значимы (р<0,05) при сравнении групп наблюдения и изолированных форм заболеваний.
Сравнительный анализ представленных результатов показал, что, несмотря на относительно небольшой процент курящих пациентов среднего возраста в группе 1 (ГЭРБ + ожирение), наблюдается более длительный стаж рефлюксной болезни и больший процент пациентов с ассоциированным патологическим состоянием в виде ГПОД, чем в группе сравнения (р<0,05).
У лиц 2 группы (АГ + ожирение) отличительной особенностью явился больший стаж течения АГ у данной категории больных, имеющих при этом значимый процент встречаемости среди них абдоминального ожирения, чем в группе с изолированной АГ (р<0,05).
Анализ особенностей течения ГЭРБ у больных с ожирением показал, что симптом изжоги ежедневно испытывали 40% пациентов, тогда как в группе с изолированной ГЭРБ – это было лишь у 20% больных. Ночная изжога регистрировалась у 20% лиц с ГЭРБ + ожирение, в то время как в группе сравнения этот симптом наблюдали лишь 5% пациентов. Эндоскопическая картина в группах сравнения также имела свои особенности: у лиц с сочетанной патологией в 1,5 чаще выявлялась эндоскопически позитивная форма ГЭРБ, при этом у 8 человек (в 40% случаев) – это был эрозивный эзофагит и у 1 пациента был верифицирован эндоскопически и морфологически пищевод Барретта. В качестве сравнения в группе с изолированной ГЭРБ в 80% случаев – это были варианты эндоскопически негативной формы ГЭРБ, у 3 пациентов – катаральный рефлюкс-эзофагит и у 2 – эрозивный эзофагит 1 степени по Лос-Анджелесской классификации. Корреляционный анализ выявил прямую, средней степени зависимости, достоверную связь между величинами ИМТ (r=0,50, р=0,02), наличия абдоминального ожирения (r=0,48, р=0,03) и ГПОД (r=0,36, р=0,017) с частотой развития эрозивных форм ГЭРБ.
Изучая характер течения АГ у лиц при её ассоциации с ожирением, было замечено, что в данной группе 2 (АГ + ожирение) стадии АГ были представлены неравномерно, что зависело от ИМТ (рис. 1). Так при повышении ИМТ увеличивался процент встречаемости II стадий АГ.
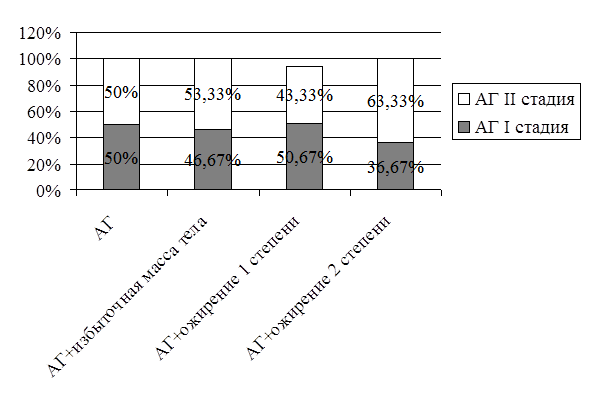
Рис. 1. Частота встречаемости I и II стадий АГ в группах сравнения и наблюдения.
По результатам СМАД у пациентов с сочетанным течением заболеваний наблюдался больший процент типа суточного ритма АД «Nondippers», что составило 70% против 53% в группе сравнения. По величине «нагрузки давлением» с учетом показателей ИВ и ИП отмечено статистически значимое повышение данных величин по мере прогрессирования ИМТ у лиц с АГ. При этом если сравнивались лица с АГ и АГ + избыточная масса тела, достоверных различий по данным параметрам не было выявлено.
Результаты эхокардиографического исследования в группах сравнения (АГ и АГ+ ожирение) не имели статистически значимых различий и в частности по показателю ИММЛЖ – как интегрального признака, свидетельствующего о риске сердечно-сосудистых событий у лиц с АГ, а также как критерия поражения сердца в условиях хронической АГ, имевшего лишь тенденцию в виде его увеличения по мере прогрессирования ожирения (табл. 2).
Таблица 2. Результаты оценки структурно-функционального состояния миокарда в группах сравнения.
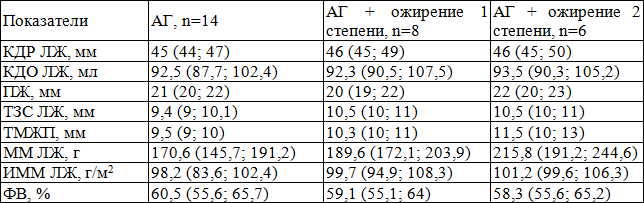
Хотя при этом же одновременно были получены данные корреляционного анализа, свидетельствующие о наличии прямых, умеренной силы связей между величинами ИММЛЖ и ИМТ (r=0,43, р=0,04), ИММЛЖ и длительностью АГ (r=0,46, р=0,04), ИММЛЖ и частотой нарушений суточного ритма АД (r=0,48, р=0,03), ИММЛЖ и фактом курения у лиц с АГ и ожирением.
Выводы:
1. Получены данные, свидетельствующие об особенностях течения ГЭРБ и АГ в случае их ассоциированного течения с ожирением.
2. Было показано, что коморбидность АГ с ожирением приобретает характер более тяжелого течения кардиоваскулярной патологии, что представлено большей гипертонической нагрузкой, доминированием суточного ритма АД по типу «Nondippers» и выявленной тенденцией к повышению величины ИММЛЖ – как интегрального показателя сердечно-сосудистых событий у лиц с АГ.
3. Сочетание ГЭРБ с ожирением претерпевает более выраженный характер поражения пищевода по мере прогрессирования изменений массы тела, что характеризуется большей частотой эндоскопически позитивных форм ГЭРБ, включая эрозивный рефлюкс-эзофагит и пищевод Барретта.
