Введение. Термин пищевод Барретта был введен Allison & Jonstone в 1957 г. К настоящему времени понятие пищевод Барретта претерпело множество изменений [1, 2]. Первоначально за пищевод Барретта принимали обнаруженный в дистальном отделе пищевода железистый эпителий желудка. В настоящее время большинство авторов считает, что только наличие метаплазии в дистальном отделе пищевода, причем преимущественно по тонкокишечному типу, можно правомочно назвать пищеводом Барретта [3, 4]. Однако ряд авторов считает доминирующим наличие метаплазии по толстокишечному типу. Таким образом, можно сказать, что основные мнения на этот счет разделились, а вопрос остается по-прежнему спорным и дискутабельным. Термин «специализированный цилиндрический эпителий» (specialized columnar mucosa) – используется в настоящее время для характеристики пищевода Барретта [5, 6].
Пищевод Барретта встречается у 8% (от 5 до 20%) больных гастроэзофагеальной рефлюксной болезнью (ГЭРБ) [7].
Целью нашего исследования было поделиться своим опытом эндоскопической диагностики и лечения пищевода Барретта и показать эффективность данных методов.
Материалы и методы. В группу исследования включены 17 пациентов в возрасте от 18 до 62 лет, с грыжей пищеводного отверстия диафрагмы, осложненной пищеводом Барретта. Методы диагностики, применяемые в данной группе больных, приведены в табл. 1.
Таблица 1. Методы диагностики, применяемые в группе больных с грыжей пищеводного отверстия диафрагмы, осложненной пищеводом Барретта

Основными методами диагностики ГЭРБ являются эндоскопический и рентгенологический методы диагностики.
Диагностика пищевода Барретта требует систематической биопсии патологически выглядящей слизистой пищевода для документирования метаплазии и выявлении дисплазии. Во время проведения эндоскопического исследования, когда выявляется "слизистая напоминающая желудочную" или "пищевод выстланный цилиндрическим эпителием" множественная биопсия необходима для выявления кишечной метаплазии. До недавнего времени эндоскопическое исследование метаплазированного сегмента дистального отдела пищевода с выполнением «cлепых» биопсий в 4-х точках по его окружности и на протяжении каждого сантиметра по длине сегмента являлось «золотым стандартом» диагностики пищевого Барретта. Однако информативность такой диагностики очага кишечной метаплазии составляет около 42%. Основным красителем при выявлении пищевода Барретта является раствор Люголя, при взаимодействии с которым нормальная слизистая пищевода приобретает черный, темно-коричневый или зелено-коричневый цвет. Появление окраски - результат химического взаимодействия йода и гликогена клеточной мембраны эпителиальных клеток нормальной слизистой оболочки. Окрашивание самостоятельно тускнеет и исчезает спустя 5-10 мин. Отсутствие окрашивания свидетельствует об обеднении гликогена в клетках неороговевающего эпителия, воспалительных изменениях, дисплазии, кишечной метаплазии и плоскоклеточном раке. Недостатком является окрашивание только эпителиоцитов нормальной слизистой пищевода, в то время как дисплазии, кишечные метаплазии и в частности плоскоклеточный рак дифференцировать не представляется возможным. Также для диагностики пищевода Барретта используется метиленовый синий, который активно поглощается тканями тонко- и толстокишечного эпителия, однако он не взаимодействует с нормальной слизистой пищевода и не обладает специфическим окрашиванием патологических областей слизистой пищевода. При диагностики пищевода Барретта выполняется также комбинированная хромоскопия слизистой оболочки нижней трети пищевода различными красителями.
Лечение пищевода Барретта, как правило, комплексное, включающее в себя консервативные, эндоскопические и хирургические методы.
В исследуемой группе прооперированы все 17 пациентов, из них 4 пациентам выполнена лапаротомия, устранение грыжи пищеводного отверстия диафрагмы (ПОД) с формированием арефлюксной кардии. 10 пациентам выполнена лапароскопическая фундопликация. Первичное эндоскопическое лечение пищевода Барретта в виде эндоскопического лигирования метапластически измененной слизистой произведено 3 пациентам с грыжами ПОД малых размеров.
Результаты исследования. Нами с целью диагностики со взятием прицельной биопсии применялась хромоскопия измененной слизистой дистального отдела пищевода различными красителями. У 9 пациентах выполнялась хромоскопия раствором метиленового синего, у 4 – раствором Люголя, в 4 случаях выполнялась комбинированная хромоскопия обоими красителями.
Мы получили следующие результаты исследования: желудочная метаплазия выявилась у 5 пациентах, кишечная метаплазия –у 3 пациентов, желудочно-кишечная метаплазия – у 5 пациентов, в 4 случаях – кишечная метаплазия с дисплазией 1-2 ст.
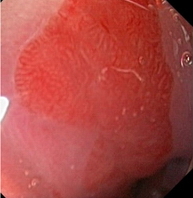 |
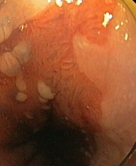 |
| а) Магнификационное эндо-фото: Сегмент пищевода Барретта. | б) Хромоскопия раствором Люголя: Сегмент пищевода Барретта. |
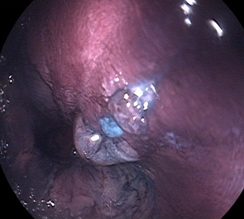 |
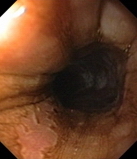 |
| в) Хромоскопия раствором метиленового синего: пищевод Барретта. | г) Комбинированная хромоскопия растворами метиленового синего и Люголя. |
Рис. 1. Эндоскопическая гастродуоденоскопия (ЭГДС). Пищевод Барретта.
Все пациенты перед оперативным лечением прошли курс консервативной терапии. Длительность проводимой терапии зависела от степени повреждения слизистой оболочки пищевода. При положительном ответе на проводимую терапию при легкой степени поражения слизистой пищевода назначалась поддерживающая терапия «по требованию» с использованием ингибиторов протонной помпы (ИПП) в стандартной дозе на протяжении 3-6 месяцев.
Первичное эндоскопическое лечение в виде эндоскопического лигирования метаплазированного (патент на изобратение № 2405495 от 06 апреля 2009 г.) эпителия пищевода эластичными кольцами выполнялась 3 пациентам. В результате механического пережатия кольцом подслизистого слоя с сосудами, обеспечивающего кровоснабжение, происходит ишемизация и отторжение слизистой пораженного участка пищевода. Лигирование производим при помощи лигатора варикозно-расширенных вен пищевода на 6 лигатур модели «Shooter» фирмы Wilson Coоk MBL-6-PK, одеваемый на дистальный конец эндоскопа. К пораженному участку слизистой пищевода подводим эндоскоп с предварительно надетым на дистальный конец силиконовым прозрачным цилиндром, на котором установлены эластичные кольца. Визуализируется пораженный участок. Путем аспирации, в просвет прозрачного цилиндра втягивается пораженный участок, попутно контролируется адекватность втягивания в цилиндр. Как только участок (или часть пораженной слизистой) полностью заполнит прозрачный цилиндр, посредством транспортного устройства с внешней части прозрачного цилиндра сбрасывается эластичное кольцо на основание втянутого участка пораженной слизистой. Данный участок измененной слизистой, в виде «гриба», за счет локальной ишемизации тканей, отторгается на 3-й день у 75% и на 5-й у 25% пациентов в исследуемой группе. Возникающий на этом месте язвенный дефект рубцуется на 5-7 день.
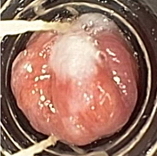 |
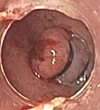 |
| а) Аспирация сегмента пищевода Барретта в просвет колпачка-лигатора. | б) Участок пищевода Барретта в виде «гриба» с латексными лигатурами. |
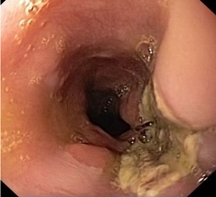 |
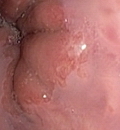 |
| в) Контрольная ЭГДС на 3-е сутки. Язвенный дефект слизистой пищевода, покрытый фибрином. | г) Контрольная ЭГДС через 2 месяца. Звездчатый рубец. |
Рис. 2. Этапы эндоскопического лигирования пищевода Барретта.
При этом пациенту назначается дополнительный прием ИПП и обволакивающих препаратов в средних дозах для улучшения восстановления нормальной слизистой оболочки пищевода. Операция проводится либо без подготовки, либо после приема специальных препаратов, воздействующих на слизистую пищевода для снятия имеющегося воспаления и улучшения результатов операции.
У пациентов после проведенного первичного эндоскопического лечения, при контрольной ЭГДС визуализируются звездчатые рубцы в области эндоскопического лечения, при взятии биопсии из рубца данных за метаплазию нет.
После выполненного хирургического лечения у 15 пациентов отмечалась регрессия сегмента пищевода Барретта, у 2 пациентов (1 после лапароскопии и 1 пациента после традиционного хирургического лечения) сегмент пищевода Барретта сохранялся. Из них одному пациенту (с коротким сегментом пищевода Барретта) выполнилось вторичное эндоскопическое лечение в объеме лигирования метапластически измененной слизистой оболочки дистального отдела пищевода. При контрольном осмотре через 6 мес. данных за рецидив не получено. Второй пациент с сохраняющимся пищеводом Барретта находится на консервативном лечении и динамическом наблюдении в связи с длинным и циркулярным сегментом пищевода Барретта.
Выводы
Эндоскопические методы являются основными в выявлении и верификации пищевода Барретта.
Разработанный метод комбинированной хромоскопии позволяет более детально определять метапластически измененные участки слизистой пищевода.
Устранение грыжи ПОД, которая является одной из основных причин пищевода Барретта, приводит к инволюции метапластически измененной слизистой пищевода в 87.4 % случаев.
Разработанный метод эндоскопического лечения показал свою высокую эффективность как у пациентов после устранения грыжи ПОД с сохраненным пищеводом Барретта, так и у неоперированных пациентов с грыжами малых размеров, осложненными пищеводом Барретта.
Данные методы нуждаются в дальнейшей практической отработке навыков и анализе своей эффективности на более обширной группе больных.
