Введение. Демографическая ситуация в Российской Федерации в настоящее время остается неблагоприятной. Доминирующая тенденция - сокращение численности населения, хотя темпы его снижения в последние годы существенно снизилась. На фоне негативных тенденций большинства показателей здоровья населения, перинатальная и младенческая смертность являются одними из немногих показателей, проявляющих устойчивую тенденцию к снижению [1].
Концепция долгосрочного социально-экономического развития Российской Федерации до 2020 г. определены Посланием Президента Российской Федерации Федеральному Собранию Российской Федерации и направлены на повышение уровня и качества жизни населения, улучшение демографической ситуации, повышение качества и доступности медицинской помощи, в первую очередь женщинам и детям.
В концепции охраны здоровья детей в Российской Федерации предполагается разработать меры по снижению уровня перинатальной и младенческой смертности посредством организации высокотехнологичной медицинской помощи. В частности речь идет о создании новых перинатальных центров, отделений второго этапа выхаживания новорожденных, находящихся в тяжелом состоянии [3].
В большинстве субъектов Российской Федерации создана и функционирует многоуровневая система оказания медицинской помощи женщинам во время беременности, родов и в послеродовом периоде. Критерии отнесения учреждений к определенному уровню - коечная мощность, кадровое обеспечение и квалификация медицинского персонала, наличие возможностей для круглосуточного оказания медицинской помощи, анестезиолого-реанимационная служба, материально-техническое оснащение [6].
К учреждениям I уровня относятся родильные отделения центральных районных больниц (ЦРБ), которые составляют 67,0% в общей структуре акушерских стационаров. В большинстве родильных отделений ЦРБ коечная мощность - менее 30 коек. 58,9% учреждений I уровня не обеспечены круглосуточным дежурством врача акушера-гинеколога в стационаре.
Учреждения II уровня представлены межрайонными и городскими родильными домами, перинатальными центрами, родильными отделениями городских многопрофильных больниц. Их доля в структуре учреждений родовспоможения Российской Федерации составляет 27,8%.
Учреждения III уровня (областные, краевые, республиканские перинатальные центры, родильные дома (отделения), клиники вузов и федеральных научно-исследовательских институтов) составляют 5,2%.
Однако, несмотря на активно развивающуюся в течении последнего десятилетия сеть перинатальных центров на территории Российской Федерации, подавляющее большинство родов происходит в лечебных учреждениях, не имеющих материальных и кадровых ресурсов, необходимых для выхаживания недоношенных детей, реализации всех аспектов оказания помощи такому контингенту пациентов. Даже при хорошо развитой сети перинатальных центров до 60% недоношенных рождаются вне этих учреждений, из них около 13-15% перегоспитализируются в неонатальные центры [4].
Это может быть обусловлено рядом объективных и организационных трудностей, в том числе территориальной отдаленностью населенных пунктов от родовспомогательных учреждений, недостаточной обеспеченностью лечебных учреждений санитарным транспортом и средствами связи. Как следствие - запоздалая госпитализация, несвоевременное проведение диагностики и лечения патологического состояния, отсутствие возможности получить консультативную помощь высококвалифицированных специалистов [2].
Вышеуказанное диктует необходимость совершенствования организационно-методических, нормативно-правовых подходов организации оказания медицинской помощи беременным, роженицам и новорожденным.
Результаты исследования. Омская область относится к территориям, имеющим большую протяженность и низкую плотность населения. В городе Омске проживает около 80% населения, что характеризует область как высокоурбанизованный регион. В области имеется 5 городских округов и 32 муниципальных районов. Исходя из этих особенностей, основополагающим принципом организации оказания медицинской помощи в учреждениях родовспоможения стала ее регионализация.
До 2012 г. система здравоохранения в Омской области представляла собой разрозненные лечебные учреждения, в которых медицинская помощь осуществлялась по территориальному принципу.
Роды у беременных с тяжелой акушерской и экстрагенитальной патологией проходили в 5 муниципальных родильных домах города Омска и родильном доме бюджетного учреждения здравоохранения Омской области (БУЗОО) БУЗОО «Областная клиническая больница». Часто роды у таких беременных проходил даже в родильных отделениях ЦРБ, так отсутствовала возможность госпитализации женщин группы высокого риска в родильные дома Омска. При рождении детей с низкой и экстремально низкой массой тела в районах области проводились попытки их лечения на месте в центральной районной больнице с дальнейшей транспортировкой на второй этап выхаживания в БУЗОО «Областная клиническая больница».
Учитывая вышеуказанное, на территории Омской области до 2012 г. не существовало современной трехуровневой системы оказания медицинской помощи беременным и новорожденным, которая обеспечивала бы преемственность в организации медицинской помощи.
С целью оптимизации оказания медицинской помощи населению в 2012 г. произошло слияние городских и областных лечебно-профилактических учреждений в единую сеть под руководством Министерства здравоохранения Омской области.
С момента объединения всех лечебно-профилактических учреждений в единую сеть активно стали проводиться мероприятия по организации 3-х уровневая система оказания медицинской помощи матери и ребенку.
Нормативно правовую основу трехуровневая система оказания медицинской помощи женщинам и детям обрела с вступлением в силу распоряжения Министерства здравоохранения Омской области от 17 сентября 2013 г. № 308-р.
В настоящее время в Омской области служба родовспоможения представлена 3-уровневой системой:
I уровень - акушерские отделения, расположенные в 28 ЦРБ с количеством родов, не превышающих 500 в год. На данном уровне помощь осуществляется первобеременным без акушерских осложнений и экстрагенитальных заболеваний и повторнородящим (до 3 родов в анамнезе).
II уровень - 4 родильных дома города Омска и 3 родильных дома, расположенных в межрайонных центрах муниципальных районов Омской области, с количеством родов от 500 до 1500 в год. Родильные дома города оказывают помощь женщинам с низкой и средней группами риска по территориальному принципу. В межрайонные акушерские отделения направляются женщины, относящиеся к средней группе риска, из районов, находящихся в зоне ответственности межрайонных центров.
III уровень - родильные дома, имеющие в своей структуре II этап выхаживания новорожденных: БУЗОО «Городской клинический перинатальный центр», БУЗОО «Областная клиническая больница».
Родильный дом БУЗОО «Областная клиническая больница» осуществляет помощь женщинам, относящимся к средней и высокой группам риска, проживающим в муниципальных районах Омской области, а также женщинам с кардиохирургической, нейрохирургической и тяжелой сосудистой патологией. В родильном доме БУЗОО «Областная клиническая больница» родоразрешаются женщины с выявленным пренатально пороком сердца у плода.
В структуре БУЗОО «Областная клиническая больница» развернуто консультативное отделение для женщин из муниципальных районов Омской области с высокой и средней группами риска, организован перинатальный консилиум, дистанционный консультативный центр с выездными анестезиолого-реанимационными акушерскими и неонатальными бригадами. Данное учреждение оснащено реанимобилями. Имеется возможность использования санитарной авиации.
БУЗОО «Городской клинический перинатальный центр» ориентировано на оказание медицинской помощи при преждевременных родах жительницам города Омска. В структуре лечебного учреждения развернуто отделение вспомогательных репродуктивных технологий, Центр планирования семьи, дистанционный консультативный центр с выездными анестезиолого-реанимационными акушерскими и неонатальными бригадами.
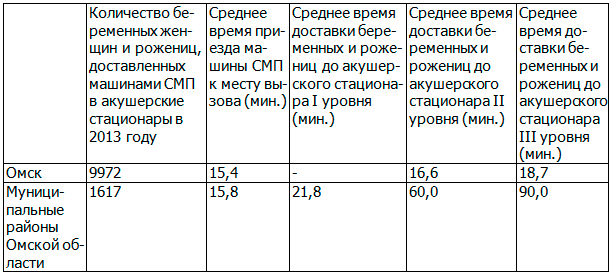
В условиях города Омска медицинская помощь детскому населению оказывается в высокоспециализированных лечебно-профилактических учреждениях, в связи, с чем показатель младенческой смертности находится на достаточно низком уровне. Однако в районных центрах проблема оказания реанимационной помощи детям является одной из серьезнейших задач. Это обусловлено рядом факторов и в первую очередь отдаленностью населенных пунктов муниципальных районов Омской области от акушерских стационаров второго и третьего уровней, имеющих возможность оказать медицинскую помощь ребенку на современном уровне (табл. 1).
Таблица 1. Информация о времени доезда машин скорой медицинской помощи (СМП) и доставки беременных и рожениц в акушерские стационары
Одним из возможных путей решения этой проблемы является создание специализированных подразделений, обеспечивающих оказание реанимационной помощи детям в стационарах первого уровня и их перегоспитализацию в более крупные лечебные учреждения.
На территории Омской области с 1992 года осуществляет свою деятельность реанимационно-консультативный центр (РКЦ), расположенный на базе многопрофильного лечебно-профилактического учреждения, относящегося к 3 уровню оказания медицинской помощи детям - БУЗОО «Областная детская клиническая больница».
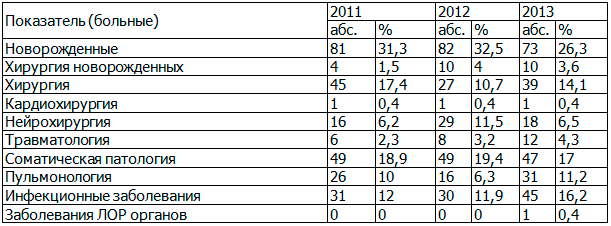
Анализ деятельности реанимационно-консультативного центра БУЗОО «Областная детская клиническая больница» показал, что основным поводом для обращения являются критические состояния периода новорожденности, второе место занимают хирургические заболевания, третье место - соматические заболевания детского возраста (табл. 2).
Таблица 2. Распределение пациентов реанимационно-консультативных центров по нозологическим формам за 2011-2013 г.
При анализе динамики количества выездов специалистов РКЦ за последние три года отмечается непрерывный рост выездов с целью оказания консультативной помощи, в том числе повторных выездов-консультаций (табл. 3).
Таблица 3. Характеристика выездной работы реанимационно-консультативного центра за 2011-2013 г.

Сотрудники РКЦ эффективно обеспечивают оказание высококвалифицированной медицинской помощи детям, как в условиях стационаров региона, так и во время транспортировки и создают преемственность в терапии, что является залогом благоприятного исхода и выздоровления пациента.
Организация трехуровневой системы оказания медицинской помощи женщинам и детям, создание единой перинатальной службы, развитие реанимационно-консультативной службы в Омской области, внедрение современных перинатальных технологий, основанных на доказательной медицине, стандартизация медицинской помощи позволило снизить репродуктивные потери в регионе.
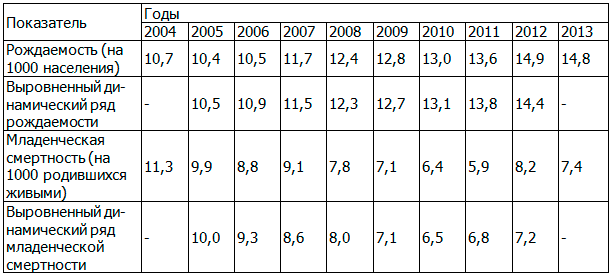
В Омской области в период с 2004 г. показатель рождаемости имеет стойкую тенденцию к росту. Выравнивание динамического ряда рождаемости методом скользящей средней обнаружило четко выраженную тенденцию к росту показателя, темп роста которого в 2013 г. по отношению к 2004 г. составил 38,3% (табл. 4).
В 2013 г. удельный вес преждевременных родов, принятых в акушерских стационарах I уровня, снизился и составил 13,2% от общего числа преждевременных родов в Омской области (в 2012 году - 16,0%). Доля преждевременных родов, принятых в акушерских стационарах II уровня, возросла с 28,8% в 2012 г. до 33,0% в 2013 г.. Количество преждевременных родов, принятых в акушерских стационарах III уровня в 2013 г. увеличилось до 53,8% (2012 г. - 50%). Таким образом, в 2013 г. на 2,5% увеличилось число женщин с преждевременными родами, получивших медицинскую помощь в учреждениях родовспоможения II и III уровня, оснащенных современным медицинским оборудованием для оказания реанимационной помощи новорожденным.
На фоне положительной динамики рождаемости до 2012 г. отмечалось снижение уровня младенческой смертности. По результатам выравнивания динамического ряда младенческой смертности, несмотря на колебания показателя в отдельные годы, прослеживается четко выраженная тенденция к его снижению в период с 2004 по 2011 г., в последующие годы начинаются неблагоприятные изменения его уровня. В 2011 г. по отношению к исходному уровню показатель младенческой смертности снизился на 47,8%.
После перехода на новые критерии живорождения в 2012 году отмечен рост младенческой смертности на 38,9% по сравнению с предшествующим периодом. Но уже в 2013 г. отмечена положительная динамика снижения младенческой смертности. В целом за анализируемый период показатель младенческой смертности снизился на 34,5% по сравнению с исходным уровнем, различия достоверны (t=4,5; p=0,0001) (табл. 4).
Между количеством родившихся и числом детей, умерших на первом году жизни, выявлена обратная, средняя по силе связь (r=-0,68), коэффициент корреляции достоверен (t=2,61; p=0,0157).
Таблица 4. Динамика фактических и выровненных показателей рождаемости и младенческой смертности в Омской области за период 2004-2013 г.
Показатель младенческой смертности на территории Омской области на протяжении всего анализируемого периода был стабильно ниже, чем в Сибирском Федеральном округе (СФО) и Российской Федерации (РФ) в целом. Необходимо отметить, что, если в 2004 г. уровень младенческой смертности в Омской области был ниже среднего по СФО и РФ на 4,2% и 1,7% соответственно, то уже в 2013 г. младенческая смертность в регионе оказалась ниже данных показателей по СФО и РФ на 12,9% и 9,7% (табл. 5).
Таблица 5.Младенческая смертность в Омской области в сравнении с Сибирским Федеральным округом, Российской Федерацией в 2004 и 2013 г.

Анализ динамики младенческой смертности в различные возрастные периоды сохраняет основные тенденции, отраженные в анализе уровня общей младенческой смертности (табл. 6).
Таблица 6. Динамика возрастной структуры младенческой смертности в Омской области за период 2004-2013 г. (на 1000 родившихся живыми)
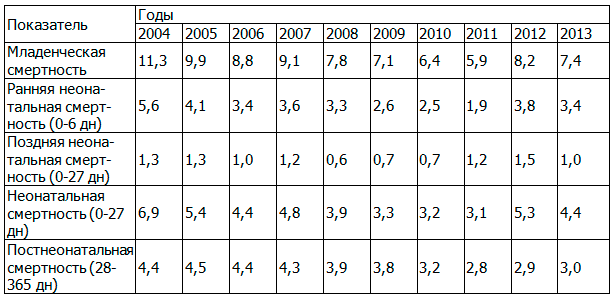
Полученные результаты позволяют сделать вывод, что за период 2004-2013 г. снижение младенческой смертности произошло преимущественно за счет уменьшения ее в неонатальном периоде на 36,2%. На этот процесс оказали влияние, прежде всего, высокие темпы снижения ранней неонатальной смертности начиная с 2004 г. Темп убыли в 2011 г. по отношению к исходному уровню составил 55,1%. После повышения показателя в 2012 г. в 1,7 раз, в 2013 г. младенческая смертность в неонатальный период вновь снизилась на 16,9%, различия достоверны (t=3,7; p=0,0002).
Необходимо отметить, что максимальное снижение неонатальной смертности произошло преимущественно в раннем неонатальном периоде (на 39,3%), различия достоверны (t=3,7; p=0,0002). Поздняя неонатальная смертность снизилась на 23,1%, однако различия не достоверны (t=0,9; p=0,3498).
Положительная динамика в снижении младенческой смертности отмечена и в постнеонатальном периоде. В отличие от увеличения показателя общей младенческой смертности после перехода на новые критерии живорождения в 2012 г., в постнеонатальном периоде роста показателя не произошло. Подобного рода тенденция может быть объяснена тем, что в постнеонатальном периоде преимущественно умирают дети с массой тела более 1500 г - от 94,9% в 2004 г. до 85,2% в 2013 г.
Снижение младенческой смертности преимущественно за счет ранней неонатальной смертности является ярким доказательством функционирования этапности оказания медицинской помощи женщинам и детям. Так если в 2004 г. максимальное количество случаев ранней неонатальной смертности происходили в учреждениях родовспоможения 1 уровня (44,25%), то в 2013 г. удельный вес их в общей структуре ранней неонатальной смертности снизился до 29,87% (табл. 7).
Таблица 7. Изменение удельного веса случаев ранней неонатальной смертности в зависимости от уровня учреждения родовспоможения в Омской области за период 2004-2013 годы (абс., в %)
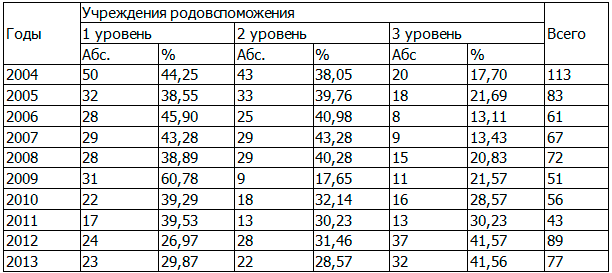
Результаты проведенного анализа свидетельствуют, что, родоразрешение женщин, особенно высокой степени риска, в условиях маломощных акушерских отделений центральных районных больниц не всегда позволяет оказать высококвалифицированную медицинскую помощь и увеличивает младенческую смертность, причем не только в ЦРБ, но и в учреждениях III уровня, куда эти женщины нередко доставляются в крайне тяжелом состоянии.
В связи с этим руководителям органов управления здравоохранением субъектов Российской Федерации необходимо осуществлять строгий контроль за соблюдением этапности оказания акушерской помощи и своевременностью направления беременных высокого риска в учреждения III уровня, располагающие современными диагностическими возможностями, квалифицированными кадрами, имеющими отделения реанимации и интенсивной терапии.
Следует вести дистанционный мониторинг беременных высокой степени риска; развивать выездные формы оказания акушерско-гинекологической помощи; внедрять телемедицинские технологии. Все это позволит снизить материнскую смертность и обеспечить жительниц сельской местности высококвалифицированной медицинской помощью.
