Актуальность проблемы. У мужчин рак грудной железы встречается примерно в 100 раз реже, чем у женщин. В основном эта патология у мужчин обнаруживается после 60-70 лет, однако может регистрироваться в любом возрасте. Своевременное выявление рака грудной железы увеличивает вероятность успешного лечения и благоприятного исхода. В связи с этим целесообразно ежегодное обследование мужчин и женщин, начиная с 40-летнего возраста.
Цель исследования: анализ эффективности морфологических методов диагностики рака грудной железы у мужчин в постановлении верного диагноза и выборе подходящей тактики лечения пациента на основе ретроспективных данных.
Клинический материал и методы исследования. На базе Государственного бюджетного учреждения Рязанской области «Областной клинический онкологический диспансер» (далее по тексту – ГБУ РО «ОКОД») (база кафедры онкологии с курсом лучевой диагностики Государственного бюджетного образовательного учреждения высшего профессионального образования «Рязанский государственный медицинский университет имени академика И.П. Павлова» Министерства здравоохранения Российской Федерации). Был проведен анализ 57 историй болезни больных мужчин с раком грудной железы. Средний возраст пациентов 57, 59 лет (32; 83), с 1999 по 2011 г. Были изучены следующие морфологические методы исследования: цитологический, гистологический и иммуногистохимический.
Данные исследования являются необходимыми мероприятиями при подозрении на злокачественный процесс в молочной железе, как у женщин, так и в грудной железе у мужчин. Ни один вид лечения (радикальная мастэктомия, лучевая терапия, химиотерапия, гормонотерапия и орхэктомия) не может быть проведен до получения морфологического подтверждения диагноза. Цитологическое исследование: этот метод начали широко применять в онкологической практике после того, как была доказана абсолютная безвредность пункций опухолей. Полученный пункционный материал должен содержать достаточное число клеток и их комплексов. Цитологический метод исследования материала позволяет не только установить характер процесса (доброкачественный или злокачественный), но еще и степень дифференцировки клеток рака. Определение степени дифференцировки опухоли возможно только при наличии в препарате значительного числа хорошо сохранившихся клеток. В наших наблюдениях цитологическое исследование пунктата или отпечатков опухоли, а так же отделяемого из соска, проведенного у 57 больных мужчин, выполнено с учетом результатов маммографии, позволило подтвердить диагноз рака до лечения у всех обследуемых пациентов. Расхождение в диагнозах до операции и после операции не наблюдалось ни у одного человека. В случаях непальпируемой опухоли грудной железы следует производить пункцию под контролем ультразвуковым исследованием (УЗИ). Цитологическое исследование пунктата из подмышечных лимфатических узлов выполняют для уточнения лимфогенного распространения рака. Метод безопасен, не вызывает осложнения, его можно применять в поликлинических условиях. Важное практическое значение имеет цитологическое исследование пунктата из пальпоторного определяемых надключичных лимфатических узлов, которые не будут удалены во время операции. Морфологическое подтверждение их метастатического поражения существенно влияет на планирование первичного лечения у этой группы больных.
Гистологические исследования - наиболее информативный метод диагностики рака грудной железы у мужчин. В тех случаях, когда цитологическое исследование по каким-либо причинам не позволяет уточнить природу опухоли, может быть произведена биопсия. Трепанобиопсию у мужчин обычно не выполняют, в связи с тем, что заболевание встречается относительно редко. У мужчин наблюдаются те же гистологические варианты рака, что и у женщин. Проведен ретроспективный анализ гистологических препаратов, грудных желез, удаленных по поводу рака у 31 мужчины из 57, у 4 из них операция проведена после лучевой терапии, что не позволило осуществить типирование рака. В 27 наблюдениях удалось верифицировать гистологический диагноз в соответствии с международной гистологической классификацией опухолей грудной железы Всемирной организации здравоохранения (ВОЗ).
Таблица 1. Гистологические формы рака грудной железы
В 16 наблюдениях проведена оценка степени гистологической злокачественности инфильтрирующего протокового рака без признаков специфичности. В основу выделения трех степеней злокачественности положены три критерия с соответствующей трехбалльной оценкой каждого из них:
1 - формирование железистых структур;
2 - гиперхромия ядер и митозы;
3 - полиморфизм ядер [1].
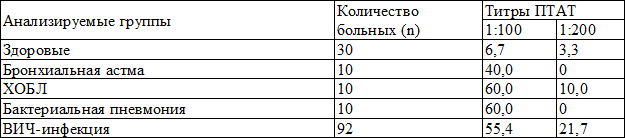
I степень злокачественности (3-5 баллов) выявлена в двух наблюдениях 12.5% (рис. 1). II степень злокачественности (6-7 баллов) выявлена в десяти наблюдениях 62.5% (рис. 2). III степень злокачественности (8-9 баллов) выявлена в четырех наблюдениях 25% (рис. 3). Таким образом, у наблюдаемых больных преобладал рак II степени злокачественности. Вместе с тем в наблюдениях оказалось значительно меньше случаев рака I степени злокачественности, в то время как по данным разных авторов этот показатель составляет 18-29%. У 6 наблюдаемых больных выявлен инфильтративный дольковый рак (рис. 4). В проводимом наблюдении у больного отмечены хромосомная аномалия и синдром Клайнфельтера. Подчеркиваются возможность наличия долькового рака грудной железы у мужчин с хромосомной и (или) гормональной аномалией и необходимость тщательного наблюдения за этой категорией больных [1].
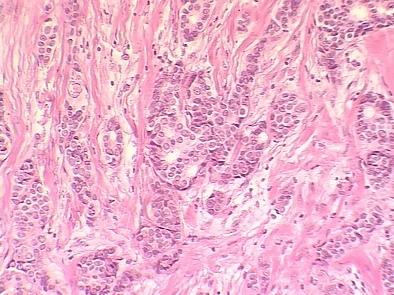
Рис. 1. Протоковый рак инфильтративный, 1 степень злокачественности.
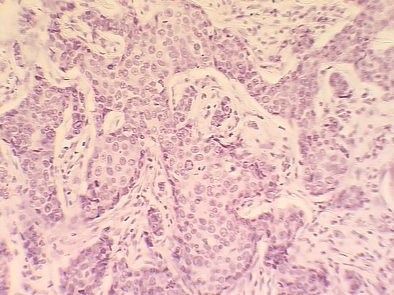
Рис. 2. Протоковый рак инфильтративный 2 степень злокачественности.
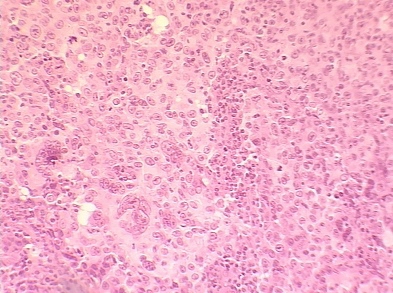
Рис. 3. Протоковый рак, инфильтративный, 3 степень злокачественности.
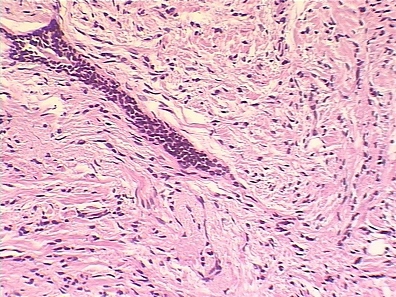
Рис. 4. Дольковый рак инфильтративный.
Метастазы рака в регионарных лимфатических узлах морфологически установлены у 13 больных, однако их гистологическая структура была лишена каких-либо признаков специфичности. Иммуногистохимическое исследование. В настоящее время иммуногистохимический метод широко распространен в онкологической практике. Применяется он в первую очередь для диагностики гематопоэтических, лимфопролиферативных новообразований, анапластических опухолей, мягкотканных сарком. Естественно, разработан целый арсенал иммуногистихимических маркеров и для такого распространенного заболевания, как рак молочной железы. Особенно часто используется определение рецепторов эстрогена (ЕR) и прогестерона (PR), без данных о которых невозможно правильное назначение гормонотерапии [2,4,5]. Рецепторы стероидных гормонов - это белки, специфически и избирательно связывающие стероиды после их проникновения в клетку и опосредующие их биологические эффекты. Определение рецепторов эстрадиола и прогестинов в опухолях грудной железы позволяет достоверно высказаться о предполагаемой чувствительности к гормонотерапии. По данным литературы, у рецепторно-негативных больных эффект может быть отмечен от любых видов гормонального лечения лишь в 5-10% случаев, а среди больных с положительными рецепторами в 60-80% наблюдений. И лишь 41% больных с одним видом рецепторов реагируют на то же лечение [3,6]. Были проанализированы уровни рецепторов эстрогенов и прогестерона, изученные иммуногистохимическим способом в биоптатах, полученных при оперативных вмешательствах у 11 больных с раком грудной железы с 2005 по 2011 г. Исследование проводилось на базе ГБУ РО «ОКОД». При анализе экспрессии рецепторов стероидных гормонов были выделены две группы больных с различным содержанием ER и PR. У восьми человек опухоли оказались эстрогеноположительными и прогестероноположительные. У трех человек опухоли оказались эстрогеноположительными и прогестероноотрицательные.
Известно, что гормонозависимые опухоли грудной железы, содержащие один или оптимально оба типа рецепторов, имеют более благоприятное течение, и послеоперационный прогноз у таких пациентов значительно лучше, чем у больных с негативным статусом по стероидным рецепторам. Таким образом, определение с помощью иммуногистихимического исследования рецепторного статуса является мировым стандартом и способствует отбору пациентов, чувствительных к эндокринной терапии, а степень выраженности рецепторного статуса имеет принципиальное значение как определяющий фактор при выборе рациональной схемы гормоно или химиотерапии с ее максимальной индивидуализацией. Если определение рецепторов к эстрогену и прогестерону, HER-2/neu уже можно отнести к обязательным этапам иммуногистохимического исследования (без которых невозможно назначение адекватной терапии), то выявление p53-онкопротеина и индекса пролиферации Ki-67 пока являются рекомендуемыми, желательными маркерами, так как вскрывают дополнительные свойства опухоли.
Вывод. Проведенный ретроспективный анализ морфологических методов диагностики рака грудной железы у мужчин (цитологическое, гистологическое и иммуногистохимическое исследования) подтвердил эффективность этих методов в получении верного диагноза для адекватного лечения и дальнейшего ведения больного.
