Высокая протромботическая активность злокачественных новообразований затрудняет лечение и ухудшает показатели выживаемости онкологических больных. Около 30% летальных исходов среди онкологических больных обусловливается тромбоэмболией легочной артерии (ТЭЛА), и из них у 2/3 умерших, к моменту развития фатальной легочной эмболии, опухолевый процесс является курабельным [2].
Между тромбообразованием и злокачественными новообразованиями имеется причинно-следственная взаимосвязь [1]. Нередко тромбозы являются опережающими признаками недиагностированного злокачественного процесса.
Опухоли часто генерируют протромботические состояния, которые могут остаться без клинических проявлений [3]. Эхографические методы визуализации эволюции тромбообразования у онкологических больных позволяют оценить протромботическую активность злокачественных новообразований и одновременно проводить успешные меры профилактики развития ТЭЛА.
Цель: выявление взаимосвязи между изменениями эхографических признаков венозных тромбозов и хирургическим удалением злокачественного новообразования.
Материалы и методы. Наблюдались 124 пациента со злокачественными новообразованиями различных локализаций и сопутствующими венозными тромбозами (табл. 1, 3).
В основную группу были включены 74 пациента (средний возраст 67 лет): 40 женщин, 34 мужчин; контрольная группа была сформирована из 50 пациентов (средний возраст 67 лет): 28 женщин, 22 мужчины (табл. 2).
Необходимый объем выборки определялся с помощью номограммы Альтмана. Пациенты были отобраны с помощью таблицы случайных чисел с применением компьютерной программы Microsoft Excel.
В период наблюдения пациентам основной группы были выполнены радикальные хирургические вмешательства по поводу удаления злокачественных новообразований различных локализаций. Пациенты контрольной группы находились на стадии уточняющей диагностики, подготовки к специальным методам лечения и в период наблюдения хирургические удаления злокачественных опухолей пациентам контрольной группы не выполнялись.
Таблица 1. Структура локализаций злокачественных новообразований у наблюдаемых пациентов
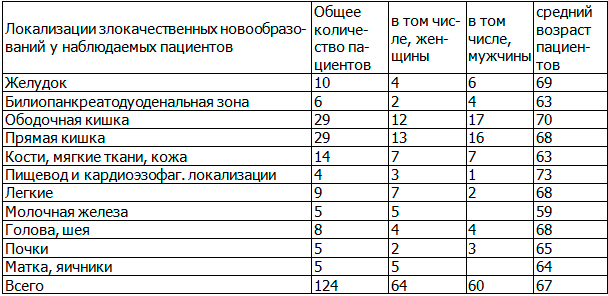
Таблица 2. Распределение пациентов в группах

Пациенты обеих групп получали антикоагулянтную терапию по поводу диагностированных венозных тромбозов. В течение 2-х недель всем пациентам с периодичностью через каждые 4-5 дней проводились ультразвуковое исследование (УЗИ) вен нижних конечностей, подвздошных вен и нижней полой вены (в основной группе - в дооперационном и послеоперационном периодах).
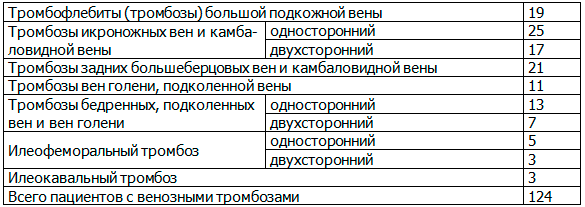
Таблица 3. Венозные тромбозы у наблюдаемых пациентов
Результаты. В основной группе (табл. 4):
- у 61 пациента (82,4%), после радикального хирургического удаления опухоли и антикоагулянтной терапии диагностировались реканализация, частичный лизис тромба;
- в течение наблюдения у 13 пациентов (17,6%) венозные тромбозы оставались без изменений;
-у 3 пациентов (4 %) появились новые тромбы на ранее интактных венозных сегментах.
В контрольной группе (таблица 5):
- у 21 пациентов (42%), в ходе проведения антикоагулянтной терапии диагностировались реканализация, частичный лизис тромба;
- в течение наблюдения у 29 пациентов (58%) венозные тромбозы оставались без изменений;
- у 13 пациентов (26%) появились новые тромбы на ранее интактных венозных сегментах.
Таблица 4. Результаты обследования пациентов основной группы
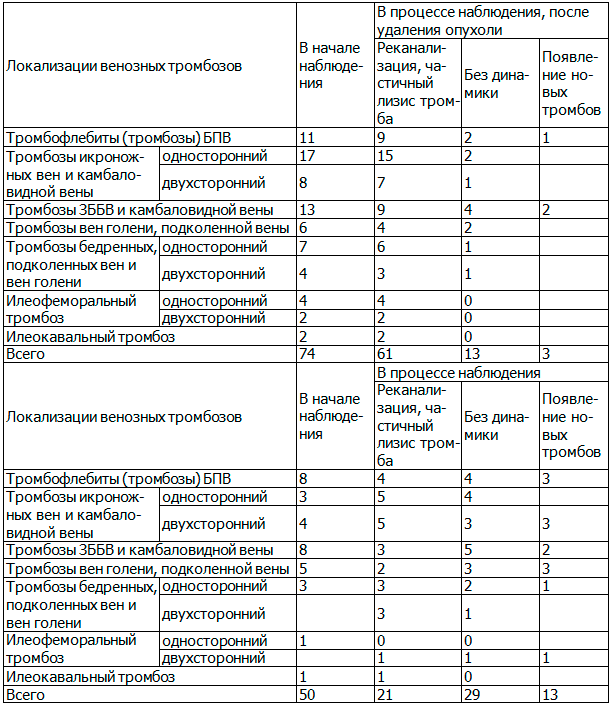
Примечания: БПВ - большая подкожная вена; ЗББВ -задняя большеберцовая вена.
Однородность контрольной и основной групп была подтверждена статистическим анализом. Проверка однородности групп проводилась критериями для парных выборок по следующему набору параметров:
- по долям локализации новообразований;
- по долям и локализациям венозных тромбозов.
Результаты статистической проверки однородности основной и контрольной групп: t-критерий Стьюдента, p-значение двустороннее = 1; T - критерий Вилкоксона, p-значение (двустороннее) = 0,68.
Обсуждение. Были сравнены однородные группы пациентов со злокачественными новообразованиями и сопутствующими венозными тромбозами.
Из результатов проведенного исследования усматривается, что радикальное удаление злокачественного новообразования достоверно повлияло на реканализацию и лизис тромбов (табл. 5, t-критерий Стьюдента 3,7).
Таблица 5. Изменения эхографических признаков тромбозов
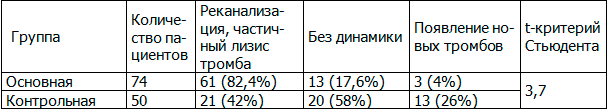
Вероятно, радикальное хирургическое удаление злокачественной опухоли приводит к снижению протромботической активности и таким образом, проводимые меры профилактики развития венозных тромбоэмболических осложнений становятся более эффективными. Согласно полученным результатам исследования, радикальное удаление злокачественной опухоли способствовало реканализации и частичному лизису тромбов. В период наблюдения реканализация и частичный лизис тромбов были диагностированы у 82,4% пациентов у 42% пациентов контрольной группы. Среди пациентов контрольной группы случаев появления новых тромбов и отсутствия положительной динамики на фоне антикоагулянтной терапии было больше (табл. 5), чем среди пациентов основной группы.
Выводы
- Протромботическая активность злокачественных новообразований может быть установлена путем выявлений изменений эхографических признаков венозных тромбозов у онкологических больных до и после радикального хирургического удаления злокачественного новообразования.
- Процессы реканализации и лизиса венозных тромбов протекают лучше в группе пациентов после хирургического удаления злокачественного новообразования, чем в аналогичной группе пациентов, но без хирургического удаления злокачественного новообразования.
