Введение. Барабанная перепонка представляет собой живую, функционирующую мембрану, в которой не только меняется напряжение в зависимости от действия мышечного аппарата уха, но изменяется также крово - и лимфонаполнение при воздействии таких раздражителей внешней среды, как интенсивный звук, изменение давления, температуры, влажности и др. [6].
Посттравматические перфорации барабанной перепонки возникают от удара по уху (например: ладонью, мячом, снежком и т.д. - когда в момент удара пространство в наружном слуховом проходе становится замкнутым, и столбик воздуха травмирует перепонку). При удалении ушной серы с помощью спички, скрепки, гвоздиком и пр., при неловких попытках извлечь из уха инородное тело, когда это инородное тело заталкивается еще глубже в наружный слуховой проход и разрывает барабанную перепонку. Также барабанная перепонка может быть травмирована при переломах височной кости, при резких перепадах давления (например, у ныряльщиков).
Строение барабанной перепонки не имеет аналогов в организме и обусловлено ее исключительными свойствами. Своеобразное гистологическое строение, распределение сосудов в различных участках барабанной перепонки, характер сосудистой сети и локализация главных сосудистых анастомозов обязательно должны быть учтены при патологических процессах и в хирургической практике [1, 2, 5].
Перфорация в барабанной перепонке меняет физиологические условия в барабанной полости. Постоянное соприкосновение с внешней средой через открытую барабанную перепонку раздражает слизистую оболочку среднего уха, вызывая перманентное катаральное состояние ее покровного эпителия. Перфорационное отверстие барабанной перепонки является анатомической предпосылкой для развития хронических форм средних отитов и снижения слуховой функции. Расширение представлений о функциональных способностях и тонкой направленности работы отдельных структур среднего уха обязывает, с одной стороны, бережно относиться к ним, максимально щадя при операциях, с другой – как можно раньше проводить лечение заболеваний среднего уха и предупреждать их проявления [3].
Поэтому основной задачей оториноларингологов является закрытие перфораций барабанной перепонки вне зависимости от причины её возникновения [7]. Учитывая проведенное исследование, проблема восстановления целостности барабанной перепонки остается актуальной и требует поиска еще более эффективных методов лечения.
Цель исследования: сравнить эффективность закрытия травматических перфораций барабанной перепонки в зависимости от локализации дефекта.
Материал и методы. Особенностью исследования явилось разделение пациентов на группы, учитывая гистологическое строение и особенности кровоснабжения. Барабанная перепонка (membrana tympani, myrinx) представляет собой анатомическое образование неправильной формы (овал высотой 10 мм и шириной 9 мм), очень упругое, малоэластичное и очень тонкое, до 0,1 мм. Она состоит из слоев: наружного - кожного (эпидермального), являющегося продолжением кожи наружного слухового прохода, внутреннего - слизистого, являющегося продолжением слизистой оболочки барабанной полости. Сама толща перепонки между этими двумя слоями состоит из фиброзной соединительной ткани, небольшая часть перепонки, расположенная в области ривиниевой вырезки (выше короткого отростка и складок), не имеет среднего (фиброзного) слоя. Слой фиброзной соединительной ткани представлен наружным и внутренним слоем фиброзных волокон. Наружный слой образован радиарными волокнами, они проходят от рукоятки молоточка к нижней части костного кольца. Внутренний слой состоит из трех видов волокон – циркулярных, параболических и полулунных. F. Fumagalli (1947) указывал, что между волокнами образуются незащищенные участки. Такие зоны характерны в точке перекреста двух одинаковых волокон. Передние квадранты натянутой части перепонки наиболее подвержены образованию перфораций, а задние квадранты – атрофии, адгезии и фиксации со слуховыми косточками (рис. 1) [3-5].
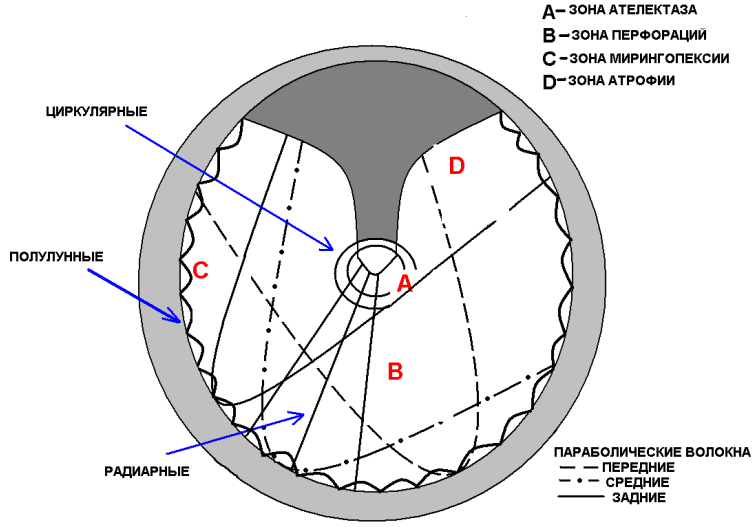
Рис. 1. Схематическое изображение слоя фиброзной соединительной ткани (объяснение в тексте).
Сосудистая сеть барабанной перепонки имеет обильное кровоснабжение. Все основные сосуды и порядковые ветви барабанной перепонки извилисты, что объясняется колебаниями барабанной перепонки при воздействии на нее звуком [1, 2]. Как в наружном слое БП, так и в слое со стороны барабанной полости выделяют две зоны сосудистой сети – периферическая и центральная. Между ними распределяется система радиальных сосудов [1, 2]. Периферические участки барабанной перепонки получают кровоснабжение из задних верхних ветвей a.Stylomastoidea - ветка a.auricularis posterior. Передние и верхние отделы – из задней ветви а.tympanica anterior. Является мелкой ветвью a.maxillaris internae. Передние нижние отделы - из внутрикостных ветвей a.auricularis profunda. Центральную зону перепонки питает нисходящая артерия мукозного слоя барабанной перепонки, которая расположена по внутренней поверхности рукоятки молоточка, образуется путем слияния задней ветви а. tympanica anterior и мелких веточек a.stylomastoidea [1, 2, 4]. Учитывая большую подвижность задних отделов барабанной перепонки в отличии от передних, диаметр кровеносных сосудов в задних отделах значительно больше, и кровоснабжение намного лучше (рис. 2).
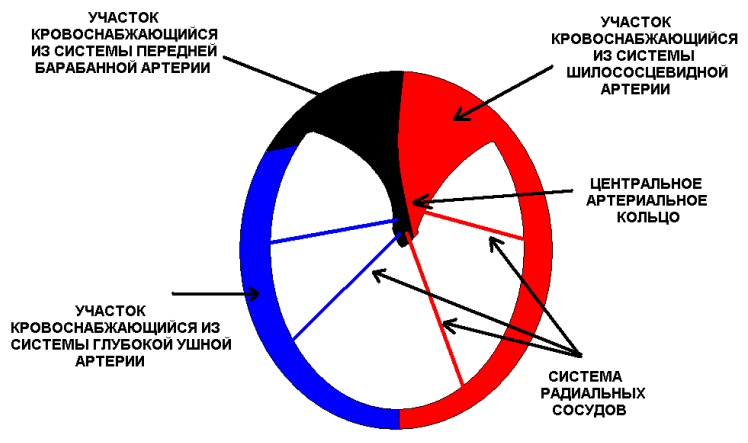
Рис. 2. Кровоснабжение барабанной перепонки.
Клинический раздел работы. 26 пациентов в возрасте от 18 до 59 лет с травматическими перфорациями барабанной перепонки разной локализации наблюдались в Томском филиале ФГУ «Научно-клинический центр оториноларингологии ФМБА России» и ЛОР - отделении МБЛПУ «Городская больница №3» г. Томска.
Больные были разделены на три группы: в первой группе, состоящей, из девяти человек дефект БП располагался в задних квадрантах. Во второй группе, восемь человек дефект БП находился в передних квадрантах. Третья группа - контрольная, состояла из девяти человек, которым лечение не проводилось, выполнялось лишь наблюдение.
Обязательными условиями включения в исследование являлись: 1) наличие свежей травматической перфорации барабанной перепонки давностью от 1 до 5 дней; 2) хорошая проходимость слуховой трубы, которая контролировалась на тимпанометре Zodiac 901 (GN Otometrics, Дания). Проходимость трубы у всех больных была сохранена в течение всего срока наблюдения. Таким образом, заранее исключался фактор тубарной дисфункции, который мог в значительной степени повлиять на заживление барабанной перепонки. Третьим условием было сохранение подвижности тимпанооссикулярной системы, функционирование которой проверяли путем накладывания на перфорацию кружка из силиконовой пластины. Выраженное улучшение слуха после подобного экранирования указывало на достаточную сохранность функции рычажного аппарата среднего уха. Четвертое условие: дефект барабанной перепонки должен был составлять более одного квадранта.
Всем пациентам проводилась тональная пороговая аудиометрия на аудиометре Orbiter 922-2 (GN Otometrics, Дания). Исследовались пороги воздушного и костного звукопроведения, а также величина костно-воздушного интервала, в день обращения и после восстановления целостности барабанной перепонки.
Выполнялось микрофотографирование барабанной перепонки с дефектом через каждые три дня с применением ригидной оптики Karl Storz (Германия) диаметром 2,7 мм и углом обзора 0°.
Все пациенты наблюдались под операционным микроскопом Sensera (CarlZeiss, Германия) в течение всего периода лечения, через каждые два - три дня. Площади перфораций барабанных перепонок измерялись с помощью устройства для измерения размеров объекта при видеоассистированном оптико-эндоскопическом обследовании, на устройство имеется патент [8].
Каждому пациенту из первой и второй групп производили инфильтрационную анестезию слухового прохода и барабанной перепонки раствором 2% лидокаина. После очистки слухового прохода и барабанной перепонки от сгустков крови и ушной серы, используя микроинструменты, подвернутые в сторону барабанной полости фрагменты барабанной перепонки приподнимают, пытаясь максимально их сопоставить. Благодаря такой манипуляции площадь перфорации барабанной перепонки становится меньше, на оставшийся дефект устанавливают силиконовый диск, и проводят эндауральную лазеротерапию гелий-неоновым лазером (МИЦ ФОТОН-03).
Биологическая доза лазерного облучения составляла 50 Дж/см2 однократно, суммарная доза 300 Дж/см2. Время одной процедуры продолжалось 3 минуты. Каждому пациенту проводилось 6 сеансов [7, 9]. Воздействие лазера в различных органах и тканях животных и человека обладает стимулирующим действием на процессы регенерации. Под влиянием лучей лазера не только ускорялось заживление дефектов кожи и слизистой оболочки, но и восстанавливалось органоспецифическое строение разрушенного участка этих тканей [7, 9].
Результаты и обсуждение. В первой и второй группах улучшение слуха пациенты отмечали сразу после устанановки диска, на протяжении всего срока наблюдения понижения слуха никто не отмечал. В контрольной группе улучшение слуха пациенты отмечали ближе к выздоровлению.
В первой группе костно-воздушный интервал в среднем составлял 26,7 ± 6,6 Дб, во второй группе - 17,5 ± 6,5 Дб, в контрольной группе - 21,1 ± 6,9 Дб. При статистическом анализе значимых различий не выявлено (p > 0,05). При контрольной аудиометрии в день выписки у всех пациентов признаки кондуктивной тугоухости отсутствовали (табл. 1).
Таблица 1. Основные показатели пациентов с посттравматическими перфорациями
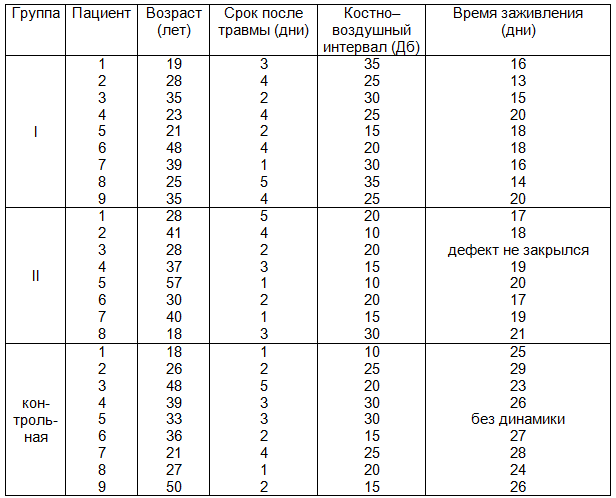
Средний возраст больных в I группе составил 30 лет, во второй - 34 года, в третьей 33 года. От момента травмы до первичного осмотра в первой группе прошло 3,2 дня, во второй – 2,6 дня, в третьей – 2,5 дня. Таким образом, по вышеперечисленным показателям группы были практически однородными.
В первой группе визуально дефект перепонки под пленкой, как правило, быстро подсыхал, активно протекал процесс эпидермизации. После полной эпидермизации, силиконовый диск удаляли микроинструментами. Каких-либо побочных явлений, связанных с применением силикона, не наблюдалось. Барабанная перепонка ничем не отличалась по внешнему виду от здоровой.
Во второй группе репаративные процессы по сравнению с первой группой протекали значительно медленнее. Как и в первой группе у пациентов второй группы побочных действий, связанных с применением силикона, не отмечалось. После заживления, с помощью микроинструментов пленки удалялись. На момент выписки анатомически и физиологически барабанная перепонка представляла собой полноценную мембрану. У одного из всех наблюдавшихся пациентов второй группы на фоне проводимого лечения перфорация уменьшилась в размерах, но полностью не закрылась.
В контрольной группе заживление происходило еще медленнее, чем во второй группе. У одного пациента, несмотря на длительное наблюдение в течение 6 месяцев, перфорация сохранилась, и положительной динамики в сторону заживления не отмечалось. Интересно то, что локализация дефекта у данного пациента была в передних квадрантах. У остальных пациентов на момент выписки дефект закрылся полностью, но в месте перфорации барабанная перепонка была истончена.
В целом длительность лечения больных в первой группе в среднем составила 16,7±2,5 дня. Во второй группе закрытие дефекта барабанной перепонки происходило в среднем через 18,7±1,5 дня. В контрольной группе срок заживления составил 26±2 дней (рис. 3). При статистическом анализе различия между группами статистически значимые (p<0,001).
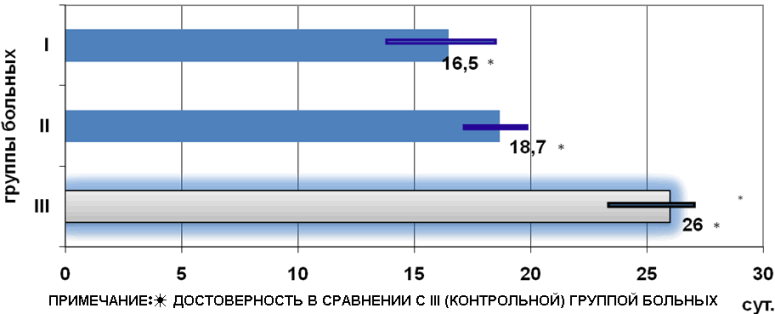
Рис. 3. Сроки заживления перфораций барабанной перепонки.
Заключение. Учитывая своеобразное гистологическое строение, распределение сосудов в различных участках барабанной перепонки, более благоприятный прогноз в плане лечения составляют дефекты в задних квадрантах.
Посттравматические перфорации в передних квадрантах имеют менее благоприятный прогноз, и лечение пациентов данной группы должно проводится преимущественно в стационаре.
При больших перфорациях, когда повреждение составляет более одного квадранта барабанной перепонки, оптимальным методом лечения является мирингопластика силиконовым диском в сочетание лазеротерапией гелий-неоновым лазером.
