Введение. В последние годы участились случаи травматических повреждений уха. По данным разных авторов, они составляют от 32-70%, всех травм, как в военное, так и в мирное время. Причем механические повреждения барабанной перепонки занимают ведущее место. Лечебные мероприятия при данной патологии, преследуют две цели: предупреждение инфицирования среднего уха и создание условий для скорейшего восстановления целостности барабанной перепонки [1].
Ежегодный показатель заболеваемости травматических перфорации может варьировать от 1,4 до 8,6 случаев на 100000 человек. Это происходит во всех возрастных группах. Однако у детей в силу любознательности и пытливости ума, травмы барабанной перепонки встречаются чаще. В процентном соотношении у мальчиков в 59,1%, у девочек 40,9% случаев [5].
Восстановление барабанной перепонки напоминает заживление ран кожных покровов, но особенностью является её строение, у барабанной перепонки нет "матрицы", подложки для регенерации клеток, в отличие от кожных покровов. Это предотвращает приток репаративных клеток и питательных веществ, для стимуляции фибробластой реакции [8].
При свежих травматических перфорациях барабанной перепонки, чем раньше оказана специализированная помощь, тем лучше отдаленный результат. Большинство авторов считает целесообразным выполнять мирингопластику в ранние сроки. Перфорационное отверстие в барабанной перепонке меняет физиологические условия в барабанной полости. Постоянное соприкосновение с внешней средой раздражает слизистую оболочку среднего уха, вызывая перманентное катаральное состояние её эпителия. Так же перфорация нарушает градиент давления в барабанной полости, возникает заброс слизи из полости носа в барабанную полость, за счет этого наслаивается вторичная инфекция. Перфорация является анатомической предпосылкой для развития хронических форм средних отитов, нередко с атрофией барабанной перепонки [1, 4].
Цель исследования: повысить эффективность лечения больных с травматическими перфорациями барабанных перепонок в ранние сроки после травмы.
Материал и методы. В настоящем исследовании принимали участие 75 пациентов с травматическими перфорациями барабанной перепонки.
Пациенты были разделены на две группы. В основной группе - 50 человек, производили экранирование дефекта барабанной перепонки силиконовым диском, а после проводили эндауральную лазеротерапию гелий-неоновым лазером. В группе сравнения - 25 человек, закрытие травматических перфораций происходило естественным путем, без каких- либо врачебных манипуляций.
Обязательными условиями включения в исследование являлись: 1) наличие свежей травматической перфорации барабанной перепонки давностью от 1 до 5 дней; 2) сохранение функции слуховой трубы, заранее исключался фактор тубарной дисфункции, который мог в значительной степени повлиять на заживление барабанной перепонки; 3) сохранение подвижности оссикулярной системы, функционирование которой проверяли опытным путем, накладывая на перфорацию силиконовый диск. Выраженное улучшение слуха после подобного экранирования указывало на сохранность функции оссикулярной системы.
Всем пациентам проводилась тональная пороговая аудиометрия на аудиометре Orbiter 922-2 (GN Otometrics, Дания). Исследовались пороги воздушного и костного звукопроведения, а также величина костно-воздушного интервала, в течение 3-х месяцев наблюдения.
Выполнялось микрофотографирование барабанной перепонки с дефектом через каждые три дня с применением ригидной оптики Karl Storz (Германия) диаметром 2,7 мм и углом обзора 0°.
Все пациенты наблюдались посредствам операционного микроскопа Sensera (CarlZeiss, Германия) в течение всего периода лечения, через каждые четыре дня. Площади перфораций барабанных перепонок измерялись с помощью разработанного устройства (Патент № 73184 от 20.05.2008) [3].
Разработанный метод заключается в следующем, в основной группе производили инфильтрационную анестезию слухового прохода и барабанной перепонки раствором 2% лидокаина. После туалета слухового прохода от сгустков крови и ушной серы, использовались микроинструменты, подвернутые в сторону барабанной полости фрагменты барабанной перепонки, приподнимали, пытаясь максимально их сопоставить. Благодаря такой манипуляции площадь перфорации становилась меньше, на оставшийся дефект устанавливали силиконовый диск толщиной 0,1 мм, который был больше размера травматической перфорации барабанной перепонки. Диск является «матрицей», по которому как по направляющей, проходит регенерация барабанной перепонки.
Вторым этапом проводили эндауральную лазеротерапию гелий-неоновым лазером, посредством терапевтического лазерного аппарата «Матрикс».
Предварительно, до начала лечения пациентов, исследовался процент прохождения волн различной длины спектра лазерного излучения через силиконовую мембрану (рис. 1).
По полученным результатам волны в диапазоне от 700 до 1000 нм, лучше всего проникают через силиконовый диск. Процент проникновения через составлял 80%. При лечении использовалась длина волны лазерного излучения 808 нм. Коэффициент отражения гелий-неонового лазерного излучения от барабанной перепонки составляет не более 2%, при условии, если угол падения не превышает 300-400. При соблюдение вышеуказанного алгоритма, барабанной перепонки достигает 78%-80% лазерного излучения от первоначального источника излучения.
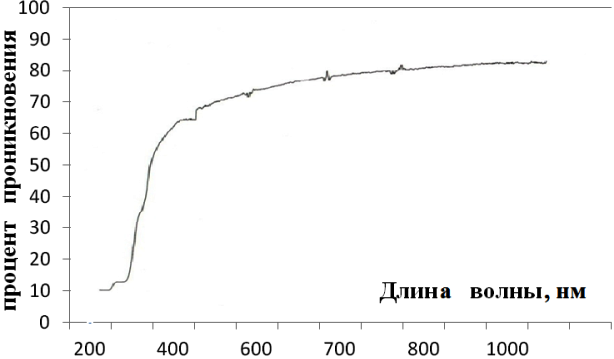
Рис. 1. Процент проникновения лазерного излучения через силиконовый диск в зависимости от длины волны излучения.
Как показывают данные экспериментальных исследований для биологической стимуляции тканей барабанной перепонки используется суммарная доза лазерного облучения от 75 до 300 Дж/см2, в меньшей дозировке эффект отсутствует, а в большей наступают деструктивные процессы, вызывающие некроз тканей. Учитывая потери лазерного излучения, при прохождении через силиконовую мембрану, при лечении пациентов использовалась максимальная суммарная дозировка 300 Дж/см2. Каждому пациенту проводилось шесть трехминутных сеансов, ежедневно. Биологическая доза лазерного облучения при однократном применении составляет 50 Дж/см2. Эта доза является для гистологических структур барабанной перепонки наиболее оптимальной, так как достигается наиболее выраженный биологический и клинический эффект [2].
Глубина проникновения лазерного излучения в терапевтическом диапазоне доз составляет от 0,3-0,8 миллиметра, что достаточного для стимуляции репаративных процессов барабанной перепонки.
В группе сравнения процесс восстановления целостности барабанной перепонки проходил самостоятельно без медицинских вмешательств и манипуляций. По данным разных авторов в 70-75% случаев заживление травматической перфорации происходит посредствам тонкой мембраной, состоящей только из слизистой оболочки и плоского эпителия, в которой отсутствует средний слой. Такие новообразованные перепонки являются настолько тонкими, что их можно ошибочно принять за перфорации [6, 7]. Хотя морфологически они не полноценны, но восстанавливается барьер между барабанной полостью и наружным слуховым проходом, тем самым предупреждается инфицирование полостей среднего уха, а при незначительном увеличении давления в слуховом проходе, либо в полости носа, перфорация вновь возникает на предыдущем месте.
Статистическая обработка результатов выполнялась на основе лицензионного договора статистической программы Statistica 13.0 (Statsoft, США). Количественные данные представлялись в виде средних значений (М) и стандартного отклонения (D). Значения качественных признаков выражались в виде частот (%), доверительного интервала (ДИ) и критерия Фишера (F). Для сравнения показателей использовались непараметрические методы статистического анализа с расчетом критерия Манна — Уитни (U) для межгруппового сравнения и Вилкоксона для внутригруппового сравнения. Во всех случаях различия считали достоверными при достижении уровня значимости меньшего 0,05.
Результаты и обсуждение. Средний возраст всех пациентов составил 30,7±9,61 лет, в основной группе 31,12±8,34 лет, в группе сравнения 30,12±11,7 лет. Срок с момента возникновения дефекта барабанной перепонки в основной группе составил 2,72±1,23 дня, в группе сравнения 2,92±1,29 дня.
Снижение слуха у всех пациентов являлось ведущей жалобой. В основной группе, улучшение слуха пациенты отмечали сразу после установки силиконого диска, и на протяжении всего срока наблюдения снижение слуха на больное ухо из пациентов этой группы никто не отмечал. В группе сравнения улучшение слуха пациенты отмечали ближе к выздоровлению, а пациенты у которых перфорация барабанной перепонки сохранилась более трех месяцев, отмечали улучшение слуха, но полного восстановления, как субъективно, так и клинически не отмечалось.
Так как ведущей жалобой пациентов было снижение слуха, детально анализировались в процессе наблюдения показатели слуховой функции. Изучались величины костной и воздушной проводимости на речевых частотах (500, 1000, 2000 и 4000 Гц), а также костно-воздушный интервал.
В основной группе среднее снижение порогов воздушной проводимости составило 33,25±11,92 дБ, а в группе сравнения 30,4±10,73 дБ. С целью исключения ложноположительных результатов в основной группе, при исследовании порогов воздушной проводимости, при контрольном исследовании в динамике силиконовый диск удаляли, после снова устанавливали. Проанализировав динамику наблюдения порогов воздушной проводимости пациентов обеих групп в течение трех месяцев необходимо отметить, что в основной группе в отличие от группы сравнения на момент начала наблюдения пороги были ниже. На 14-е сутки пороги воздушной проводимости в основной группе был незначительно выше, чем в группе сравнения. Через три месяца наблюдения, в основной группе пороги воздушной проводимости были значительно ниже, чем в группе сравнения (рис. 2). При статистическом анализе полученных результатов различия между группами были статистически значимыми (p=0,031).
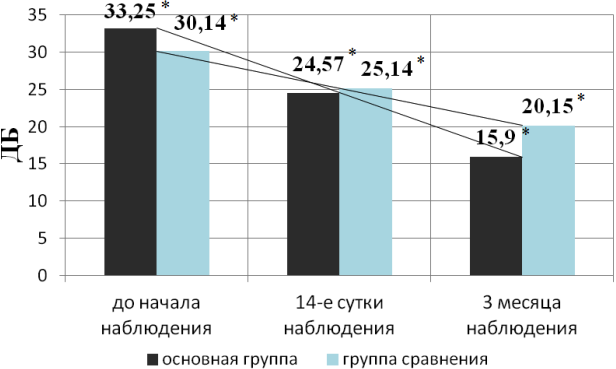
Рис. 2. Пороги воздушной проводимости в группах (в динамике): здесь и далее * - различия в группах статистически значимые (p<0.05).
При исследовании порогов костной проводимости в группах на протяжении 3 месяцев наблюдения значительных изменений не отмечалось. На момент начала наблюдения средние пороги в основной группе составили 12,6±6,74 дБ, а в группе сравнения 12,8±3,87 дБ. При исследовании через три месяца в основной группе составили 8,025±5,11 дБ, а в группе сравнения 9,75±2,69 дБ, соответственно. При статистической обработке полученных результатов в обеих группах статистически значимых различий не найдено (p=0,17).
У всех пациентов определялся костно-воздушный интервал, его наличие достоверно указывало о наличии нарушения звукопроведения. Он являлся одним из важных показателей, подвергающихся анализу. Отсутствие костно-воздушного интервала у пациентов свидетельствовало о восстановлении слуховой функции и уменьшения диаметра травматической перфорации барабанной перепонки. На момент начала наблюдения в основной группе костно-воздушный интервал составил 20,67±11,38 дБ, в группе сравнения 17,8±9,13 дБ. На 14-е сутки наблюдения в основной группе 14,27±8,23 дБ, в группе сравнения 14,1±9,02 дБ, соответственно, т. е. костно-воздушный интервал был практически одинаков. При исследовании через три месяца с начала наблюдения в основной группе костно-воздушный интервал составил 7,87±5,08 дБ, а в группе сравнения 10,4±8,91 дБ (рис. 3). Проанализировав полученные данные, можно сделать вывод, что репаративные процессы в основной группе протекали значительно быстрее, чем в группе сравнения, костно-воздушный интервал исчезал при более коротком сроке наблюдения. При статистическом анализе различия между группами статистически значимые (p=0,04).
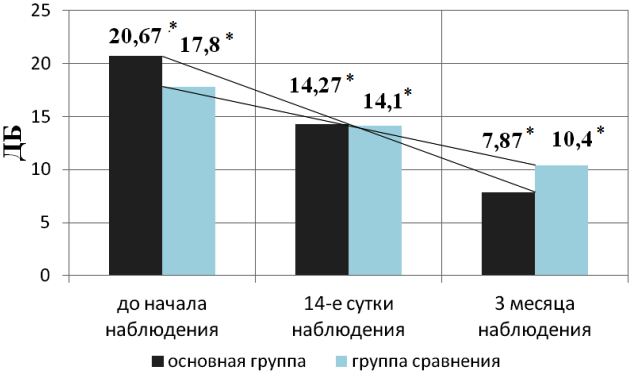
Рис. 3. Динамика костно-воздушного интервала в течение 3 месяцев наблюдения.
Площадь дефекта барабанной перепонки - самый важный критерий при наблюдении пациентов.
В основной группе до начала наблюдения средний размер перфорации составил 16,4±1,62 мм2, в группе сравнения 15,8±1,3 мм2. В основной группе визуально дефект барабанной перепонки под силиконовым диском, как правило, быстро подсыхал, активно протекал процесс эпидермизации. При измерении площади на 14-е сутки, у 32 пациентов основной группы перфорация отсутствовала, а у оставшихся 18 (36%) составляла 5,9±0,42 мм2. В группе сравнения репаративные процессы по сравнению с основной группой протекали значительно медленнее, у всех пациентов перфорация сохранялась, но средняя площадь уменьшилась до 8,04±0,92 мм2. При определении площади перфорации через 3 месяца наблюдения, в основной группе перфорация сохранялась у трех пациентов (6%), и средняя площадь составила 3,1±0,63 мм2.
В группе сравнения перфорация сохранялась у 5 пациентов (20%), и средняя площадь составила 4,5±0,32 мм2. При проведении статистического анализа, полученные различия между группами являются статистически значимыми (p=0,021).
Целью работы являлось восстановления целостности барабанной перепонки у пациентов. Очень важно было оценить срок, за который происходит закрытие дефекта. В основной группе средняя продолжительность восстановления составила 13,95±4,69 дня, в группе сравнения 27,5±10,83 дня, это в свою очередь еще раз подчеркивает, что экранирование дефекта барабанной перепонки силиконовым диском в сочетании с эндауральной лазеротерапией, уменьшает срок восстановления в два раза. При статистическом анализе длительности восстановления дефекта барабанной перепонки между группами были получены статистически значимые различия (p<0,001) (рис. 4).
В основной группе восстановление дефекта при использовании разработанного способа лечения оказалось неэффективным у 3 (6%) пациентов несмотря на проводимое лечение. Перфорация уменьшилась в размере, но полностью не закрылась. В группе сравнения подобные результаты наблюдались у 5 (20%) пациентов. При статистическом анализе выше указанных данных получены статистически значимые различия (p=0,011).
После полного восстановления травматической перфорации барабанной перепонки в основной группе, силиконовый диск удаляли микроинструментами. Каких либо побочных явлений, связанных с применением силикона не наблюдалось.
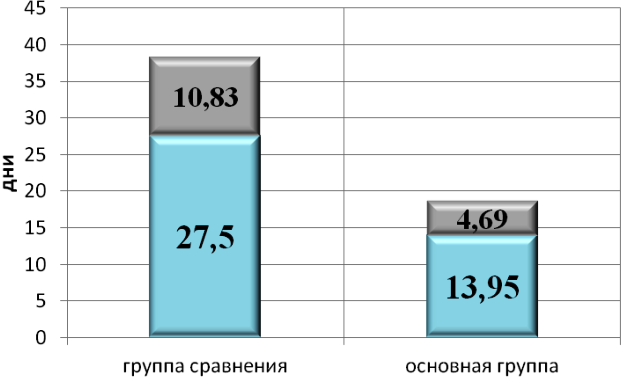
Рис. 4. Средние сроки восстановления травматических перфораций в группах (мм2).
Заключение. Экранирование силиконовым диском дефекта в ранние сроки после травмы, является основой для ускорения процесса репарации барабанной перепонки. Крайне важно сочетать экранирование дефекта с эндауральной гелий-неоновой лазеротерапией, с целью стимулирования процессов регенерации поврежденных тканей и уменьшение сроков лечения.
