Всемирная организация здравоохранения (ВОЗ) подчеркивает, что лечение психических расстройств должно начинаться в системе первичной медицинской помощи, и рекомендует «предоставление основных профилактических и лечебных мероприятий в области охраны психического здоровья в первой точке контакта с системой здравоохранения» [22].
Возрастание частоты психической патологии, отмечаемое повсеместно в последние годы, происходит не за счет учащения тяжелых, острых, инкурабельных психозов. Напротив, среди различных контингентов населения увеличивается число непсихотических психических расстройств. При этом значительная часть больных, обнаруживающих различные проявления психической патологии, «переместилась» из сугубо специализированной сферы – психиатрии в область действия других медицинских специальностей: неврологии, терапии, гинекологии, кардиологии, эндокринологии, став пациентами общесоматических учреждений [1, 5]. Чаще иных групп населения посещают врачей общей практики пожилые люди. Помимо того, что они составляют наибольшее число амбулаторных посещений интернистов [14], лица пожилого возраста с психическими нарушениями в два раза чаще обращаются к врачам общей практики, чем психически здоровые [21].
Кросс-культуральные исследования, проведенные ВОЗ в 14 центрах [12, 20], показали, что, несмотря на значительную вариабельность данных о распространенности психических расстройств в разных странах, значительная часть пациентов первичного звена страдает психическими расстройствами (около 24%), из которых наиболее распространенными диагнозами являются депрессии, тревога, злоупотребление психоактивными веществами. Эти диагнозы встречаются как в изолированном виде, так и в сочетании с иными соматическими заболеваниями [12].
По данным отечественных исследователей, частота психических расстройств у пациентов, обращающихся в общемедицинскую сеть, оказывается значительно выше. О.П. Вертоградова отмечает аффективные расстройства у 68% больных терапевтического и неврологического кабинетов поликлиники [2]. По данным А.Б. Смулевича, распространенность психических расстройств (с учетом субсиндромальных форм и патологических развитий) среди амбулаторных больных в территориальной поликлинике составляет 80% [5]. Масштабные исследования последних лет, проведенные в учреждениях первичной медицинской сети пяти субъектов Российской Федерации (Тверская, Тульская, Ярославская области, г. Москва и г. Санкт-Петербург), показывают, что общая распространенность психических нарушений составляет 33,9% [3].
К сожалению, вышеупомянутые психические расстройства, с которыми пациенты обращаются в первичную медицинскую сеть, невозможно назвать «легкими» в клиническом смысле. При этом в большинстве случаев больные проявляют определенную анозогнозию, полагая, что нарушения носят временный характер и связаны «со стрессами», «неприятностями», «временными трудностями» и т.п.
Даже допуская необходимость специализированной помощи, они не хотят обращаться к психиатру из-за боязни стигматизации. Кроме того, действия врача первичной медицинской сети, в случаях отсутствия у него навыков диагностики психических нарушений и предвзятого отношения к психиатрической службе, представляют собой основные препятствия для оказания пациентам необходимой квалифицированной помощи.
В последние десятилетия различными авторами выдвигаются идеи нового подхода к организации психиатрической помощи населению – создание различных моделей «интегрированной медицины», которая в своей основе предполагает внедрение отдельных видов психиатрической помощи в первичную медицинскую сеть. Известны зарубежные работы, доказывающие эффективность моделей психиатрической помощи, интегрированной в общемедицинскую практику. В качестве успешных примеров можно привести модели совместного ведения (collaborative management) пациентов в первичной медицинской сети при депрессивных расстройствах [6, 8], панических расстройствах [16], в детской [9] и гериатрической [10] практике, при злоупотреблениях [7] и наркотиками [11].
Внедрение многоуровневой модели на базе интеграции отдельных видов психиатрической помощи в первичное звено здравоохранения может изменить существующее сегодня в России положение с оказанием психиатрической помощи населению. Предлагаемая модель состоит из пяти уровней. Каждый последующий уровень характеризуется возрастающей степенью тяжести психических расстройств и снижением показателя распространенности, начиная с
Таблица 1. Многоуровневая модель организации психиатрической помощи населению
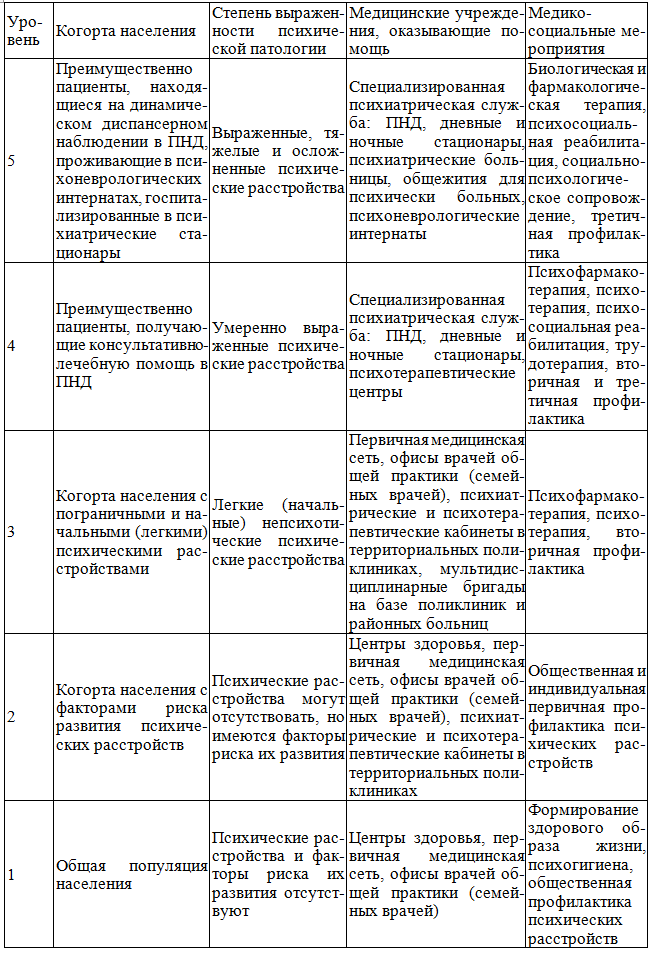
общей популяции населения и до индивидов с психическими расстройствами в крайне тяжелой стадии. Каждый уровень соответствует определенному этапу приближения к психиатрической помощи с описанием субъектов и медицинских мероприятий, предусмотренных данной моделью (табл. 1).
Как видно из табл. 1, диапазон и интенсивность медицинских мероприятий возрастают в направлении от первого уровня к пятому. В этом плане вмешательства нацелены на то, чтобы приостановить переход индивидов на верхние уровни (профилактика) и перевести их на нижние уровни (интенсивное лечение/поддерживающая терапия). Границы между уровнями не являются жесткими, и движение между уровнями не обязательно должно быть поэтапным. Например, у индивида с факторами риска инфекционное заболевание может спровоцировать тяжелое психическое расстройство (скажем, развитие синдрома экзогенной психической спутанности, что может привести к переходу с уровня 2 на уровень 5); лечение инфекционного заболевания может способствовать разрешению психоза через астенический синдром, что приведет пациента к переходу на уровень 3. Прежде чем прибегнуть к мероприятиям более высоких уровней, следует применять мероприятия более низких при условии, что они являются адекватными и целесообразными для этого состояния.
Уровень 1. Общая профилактика психических расстройств. Этот уровень представлен общей популяцией населения без психических расстройств и без специфических факторов риска их развития. Мероприятия, способствующие укреплению здоровья, должны быть нацелены на сохранение большинства населения на этом уровне, на предотвращение развития или на задержку начала психических расстройств с использованием методов общей или первичной профилактики.
Методы, способствующие укреплению психического здоровья и сохранению когнитивного функционирования, включают пропаганду здорового образа жизни, отказ от вредных привычек, рациональное питание, а также регулярные физические и умственные упражнения и активное социальное взаимодействие.
Эти методы следует применять в масштабе всего населения, проводя широкие образовательные кампании силами муниципальных отделов здравоохранения. Психообразование в виде, например, «Школ здоровья», приближенное к месту жительства, может способствовать популяризации здорового образа жизни, так как межличностные отношения как источник передачи информации более эффективно способствуют изменению поведения. Благоприятные результаты, которые можно было бы получить на этом уровне, включают улучшение качества жизни, снижение затрат на медицинскую помощь и повышение продуктивности профессиональной деятельности.
Уровень 2. Пациенты с факторами риска развития психических расстройств: избирательная профилактика. Это люди, которые, вероятно, проконсультируются у врачей общей практики в течение года (260–315 человек на 1000 населения в год). На этом уровне у индивидов высока вероятность развития психического расстройства, обусловленного наличием факторов риска.
Это гетерогенная группа, в которую входят лица с соматическими заболеваниями, с высокой частотой коморбидными с психическими расстройствами (ишемическая болезнь сердца, гипертоническая болезнь, сахарный диабет, хроническая обструктивная болезнь легких, инфекция, вызванная вирусом иммунодефицита человека, и т.п.), с психосоматическими расстройствами, нарушениями в когнитивной сфере, лица с острыми соматическими заболеваниями и другими факторами риска развития делирия; а также индивиды, злоупотребляющие алкоголем или другими психоактивными веществами, с рекуррентным расстройством настроения или с психозом в анамнезе, но в данный момент без каких-либо симптомов.
В эту же группу могут быть включены лица, подлежащие обязательной диспансеризации в соответствии с действующими нормативными актами и люди, профессиональная деятельность которых связана с повышенным уровнем стресса (летчики, учителя, полицейские, пожарные и т.д.). Также в группу могут быть включены индивиды, перенесшие состояние острого стресса в недавнем времени (утрата близких, потеря работы, угроза жизни и т.п.).
Функцией врача первичной медицинской сети на этом уровне является индивидуальная профилактика развития психической патологии. Она может включать психотерапевтические и психокоррекционные мероприятия, а также психофармакотерапию, назначаемую врачом первичной медицинской сети с целью профилактики развития психических нарушений или предотвращения их рецидивов.
Уровень 3. Начальные (легкие) психические расстройства. Этот уровень включает ту часть популяции, у которой будут зафиксированы психические симптомы, продолжающиеся по меньшей мере одну неделю в течение календарного года (185–230 человек на 1000 населения в год). Эти симптомы, как правило, носят непсихотический характер и не ограничивают жизнедеятельность человека.
Мероприятия, осуществляемые на этом уровне (психокоррекционные, психотерапевтические и психофармакологические), предполагают наличие у врачей общей практики определенного уровня психиатрических знаний и навыков распознавания психической патологии, а также разработанных стандартов лечебной помощи этим категориям пациентов, включающим рекомендации по психотерапии и психофармакотерапии.
Уровень 4. Умеренно выраженные психические расстройства. Этот уровень включает тех пациентов, которым врач общей практики поставит диагноз психического расстройства (50–170 человек на 1000 населения в год) и назначит лечение психотропными средствами и/или направит к специалистам-психиатрам (30–33 человека на 1000 населения в год), а также подгруппу популяции, которая обратится в учреждения специализированной психиатрической службы самостоятельно. Этому уровню соответствуют пациенты, которые получают консультативно-лечебную помощь в специализированных амбулаторных или внебольничных психиатрических учреждениях.
Эти больные нуждаются в специальных мероприятиях (в первую очередь, психофармакотерапевтических), которые в основном должны осуществляться по месту жительства в рамках специализированной психиатрической помощи: консультативное наблюдение психоневрологического диспансера (ПНД), лечение в специализированных психиатрических дневных стационарах. Желание и психологический настрой наблюдаться и лечиться у психиатра (и, следовательно, комплайенс) в большей мере зависит от уровня стигматизации психиатрических услуг в обществе. Важным фактором является и качество самой предоставляемой услуги. Улучшение обслуживания пациентов в учреждениях психиатрической службы может, в свою очередь, повысить рейтинг психиатрического учреждения.
Уровень 5. Тяжелые и осложненные психические расстройства. Пятый уровень отражает тех пациентов, которые получат специализированную психиатрическую помощь (12–14 человек на 1000 населения в год) в учреждениях психиатрической службы – психоневрологических диспансерах и кабинетах, дневных стационарах, психиатрических больницах, психоневрологических интернатах и т.п.
К этому уровню относятся пациенты с хроническими, затяжными психическими расстройствами, сопровождающимися частыми обострениями и прогредиентным характером течения. Обострения заболевания у таких больных могут сопровождаться неадекватным, асоциальным, агрессивным или суицидальным поведением, что обуславливает необходимость срочных, а временами и недобровольных госпитализаций в психиатрические стационары.
Эти пациенты нуждаются в динамическом диспансерном наблюдении специализированной психиатрической службой, а при обострении состояния – лечении в специализированных психиатрических стационарах. Помимо чисто медицинских вмешательств (биологических, психофармакологических, психотерапевтических и психокоррекционных), такие больные нуждаются в значительных усилиях служб социально-психологической помощи и социального сопровождения, поскольку из-за выраженности болезненной симптоматики они не способны к самостоятельному социальному функционированию.
Необходимо особо остановиться на контингенте лиц, составляющих второй и третий уровень. Такие пациенты при развитии у них патологических состояний обычно обращаются за помощью именно в первичную медицинскую сеть – к врачам-терапевтам или неврологам. Имеющиеся нерезко выраженные симптомы психического неблагополучия часто не распознаются общепрактикующими врачами, и больные остаются без соответствующей помощи [4, 19]. В случае если у терапевта или невролога не хватает ресурсов для идентификации психической патологии этой части населения, то эта группа попадает в так называемую неучтенную группу психических расстройств или «лечебную пропасть» [13].
H.C. Schulberg и его коллеги [18] пришли к выводу, что в целом врачи общей практики склонны к гиподиагностике психических расстройств (с количеством ошибок от 50% до 80%). J.N. Marks и его сотрудники [15] отмечали у врачей с высокой способностью к идентификации психических расстройств заинтересованность своими пациентами, увлеченность психиатрией, более высокий возрастной ценз и обширный профессиональный опыт. Тщательный анализ показывает, что такие врачи активно задают пациентам вопросы психологического содержания, избегают профессионального жаргона, лучше знают своих больных и стремятся к приобретению дополнительных профессиональных навыков. По данным некоторых авторов, большинство врачей общей практики испытывают сложности с консультированием больных с психическими расстройствами и хотели бы пройти дополнительное обучение [17].
Психические нарушения у пациентов на уровне первичной медицинской сети могут выявляться путем использования скрининг-инструментов или специального клинического интервьюирования. Способность врача распознавать психические расстройства у пациентов зависит от таких факторов как техника собеседования (зрительный контакт, тщательность выяснения жалоб, характер задаваемых вопросов: открытые, направляющие вопросы), уровня подготовки по медицине (прохождения тематических курсов), личности врача (личностная и ценностная ориентации на профессию).
Как в России, так и в других странах мира существует ряд серьезных проблем, связанных с несвоевременной диагностикой психических нарушений в первичной медицинской сети. К основным барьерам, препятствующим пациентам с психическими расстройствами своевременно получать необходимую медицинскую и психологическую помощь, можно отнести следующие.
1. Недостаточная информированность населения о норме и патологии психической сферы. По этой причине пациенты и их родственники могут долго не обращаться к врачу, считая развитие аффективных, когнитивных и других нарушений естественным атрибутом разнообразных «объективных» причин – стрессов, возраста, неурядиц на работе и в личной жизни и т.п. Обращение за медицинской помощью откладывается вплоть до этапа развития умеренных или даже тяжелых психических нарушений, когда возникают нарушения жизнедеятельности, а возможности помощи пациентам становятся ограниченными.
2. Поздняя диагностика психических нарушений. Эта проблема связана в первую очередь с недостаточными знаниями врачей первичной медицинской сети о клинике психических расстройств и о методах диагностики данной патологии. Повышение профессиональной компетентности врачей первичного звена в этой области увеличивает доступность психиатрической помощи населению за счет возможности ее оказания в «альтернативном» (не-психиатрическом) медицинском учреждении, а также способствует повышению ее качества.
3. Ошибочное мнение врачей и пациентов о неэффективности терапии психических расстройств и обилии тяжелых побочных явлений психофармакотерапии. Особенно ярко «терапевтический нигилизм» проявляется в отношении нарушений памяти в пожилом возрасте, несмотря на то, что на современном этапе развития медицины и фармакологии терапия когнитивных нарушений, особенно на ранних этапах развития заболевания, имеет существенные шансы на успех. Кроме того, современные психотропные средства, присутствующие на отечественном рынке, обладают хорошим профилем переносимости и безопасности и могут использоваться при различных соматических заболеваниях в комбинации с другими медикаментозными средствами.
Таким образом, представленная модель организации психиатрической помощи охватывает профилактику и лечение психических расстройств на уровне всей популяции населения. Эта модель также предусматривает постепенное наращивание интенсивности психиатрической помощи в соответствии с тяжестью расстройств, начиная от интеграции отдельных ее видов в службы первичного звена здравоохранения и заканчивая лечебно-профилактическими и реабилитационными мероприятиями в учреждениях специализированного типа при наиболее тяжелых состояниях.
