В последние десятилетия в амбулаторной стоматологической практике все шире применяются реконструктивно-восстановительные операции. Растет количество устанавливаемых дентальных имплантатов, расширяются показания к дентальной имплантации. Протезирование с использованием имплантатов расширяет возможности использования несъемных протезов и тем самым повышает функциональную и эстетическую эффективность лечения. По данным ряда авторов более широкое внедрение дентальной имплантации в стоматологическую практику сопровождается увеличением как процентного содержания, так и количества осложнений, возникающих на различных этапах стоматологического лечения пациентов с применением дентальных имплантатов. Это приводит к росту числа пациентов, неудовлетворенных качеством лечения, несоответствием результатов стоматологического лечения и ожидаемым результатам [3, 8].
Неотъемлемой и важной темой современной литературы, посвященной проблемам имплантологии, являются осложнения дентальной имплантации, обусловленные планированием, тактикой операции, послеоперационным течением и протезированием. По данным различных клиник и медицинских центров осложнения дентальной имплантации составляют от 1,5-2,0 до 17-19% [1, 3, 4, 6, 10].
Планирование имплантологического лечения пациента включает выявление показаний и противопоказаний к лечению, разработку методов подготовки пациента к дентальной имплантации, оперативного лечения и дальнейшей реабилитации пациента. В период подготовки к установке дентальных имплантатов, как правило, назначают антибактериальную, десенсибилизирующую, общеукрепляющую терапию, а также витаминотерапию и препараты кальция. За день до операции больным назначают антибиотики, сульфаниламидные препараты. В послеоперационном периоде в течение 5 дней назначают прием антибактериальных, антигистаминных, противогрибковых препаратов, витаминов [1, 4, 9].
Несмотря на развитие техники выполнения операции дентальной имплантации, профилактическое использование противомикробных, противовоспалительных и других препаратов сохраняется относительно высокая частота воспалительных осложнений внутрикостной имплантации, которая составляет от 0,5% до 30% [2].
В отечественной стоматологической практике при выполнении дентальной имплантации в последнее время активно применяются методы пред- и послеоперационной профилактики воспалительных осложнений, основанные на применении высокоэффективных антисептиков [1] или антибиотиков [4-6].
Однако эти препараты не обладают достаточной эффективностью и безопасностью, их использование приводит к снижению иммунобиологической реактивности организма, что затрудняет процессы восстановления. Кроме того, вызывает беспокойство рост осложнений лекарственной терапии, а также очевидное увеличение числа аллергических реакций.
Несмотря на предпринимаемые меры профилактики, частота воспалительных осложнений в раннем послеоперационном периоде все еще остается высокой [3]. Все это требует не только поиска и применения для пре- и послеоперационной профилактики более эффективно действующих лекарственных препаратов уже известных групп, а формирования новых подходов к лечению воспалительной патологии. Одним из таких походов является антигомотоксическая терапия, основанная на использовании комплексных гомеопатических препаратов [11].
Нами предложена схема предоперационной подготовки и послеоперационного ведения при проведении дентальной имплантации у 150 пациентов.
Материалы и методы исследования. Изучены результаты пред- и послеоперационной профилактики воспалительных осложнений у 200 пациентов в возрасте от 25 до 75 лет с деформацией, атрофией костной ткани альвеолярного отростка челюсти, которым были установлены внутрикостные зубные имплантаты. Все операции проводились в амбулаторных условиях, под инфильтрационной анестезией анестетиками амидного ряда. Срок контрольного наблюдения после операции составил шесть месяцев.
С целью профилактики инфекционных осложнений на этапе предоперационной подготовки назначались антибактериальные и антисептические препараты. В послеоперационном периоде пациенты получали противовоспалительные и болеутоляющие средства, антигистаминные препараты. 150 пациентов (1 группа, 96 женщин, мужчин - 54) получали в пред- и послеоперационном периоде кроме стандартной медикаментозной терапии антигомотоксические препараты также антигомотоксические препараты: Траумель С, Остеохель С и Калькохель.
С целью профилактики осложнений назначались: однократно за 40-60 минут до операции амоксициллин/клавуланат (амоксиклав, аугментин) - 2 таблетки по 0,625 г; кларитромицин 500мг 2 раза в сутки + метронидазол; за 30 минут до операции кетопрофен (кетонал, кетонал ДУО) ‒ 150мг; хлоргексидин биглюконат ‒ 0,05% раствор. В послеоперационном периоде больные получали противовоспалительные и болеутоляющие средства, антигистаминные препараты, а также антигомотоксические препараты: Траумель С по 1т х 3 р в день сублингвально за 15 мин до еды в течение 10 дней; после курса Траумель С в течение месяца - Остеохель С; через две недели после назначения Остеохель С ‒ Калькохель по 1 таб х 3 раза в день сублингвально за 15 мин до еды в течение месяца.
У 50 пациентов (2 группа, 32 женщины, 18 мужчин в возрасте 27- 69 лет) с целью профилактики осложнений проводилась стандартная пред- и послеоперационная подготовка с назначением антибактериальных, противовоспалительных, антигистаминных препаратов.
Оценка эффективности пред- и послеоперационной профилактики воспалительных осложнений осуществлялась на основании следующих признаков:
- Жалоб пациентов.
- Клинической оценки состояния имплантата.
- Состояния слизистой оболочки у шейки имплантата, ее плотности, глубины кармана, наличия кровоточивости при погружении зонда.
- Рентгенологической картины кости вокруг имплантата.
- Индекса гигиены полости рта.
Полученные результаты и их обсуждение. После операции имплантации наиболее частыми ранними осложнениями были послеоперационный отек и послеоперационная боль. Реже встречались послеоперационная гематома, абсцесс, парестезия в области нижней губы и подбородка. Послеоперационный отек наблюдался у 128 (85%) пациентов, получавших антигомотоксические препараты, и у 39 (78%) пациентов, не получавших антигомотоксическую терапию. Это осложнение чаще встречалось при операциях в дистальных отделах нижней челюсти и переднем отделе верхней челюсти. Выраженность отека, по-видимому, определялась продолжительностью и сложностью оперативного вмешательства и зависела от количества устанавливаемых имплантатов, применения пластики альвеолярного отростка, использования остеопластических материалов. У 4% пациентов первой группы и у 12% пациентов второй группы выраженная отечность мягких тканей в послеоперационном периоде развилась без определенных причин. Отек распространялся на 1-2 соседние анатомические области, у больных первой группы купировался на 3-5 сутки, у больных второй группы - на 4-6 сутки.
На боли в послеоперационном периоде предъявляли жалобы 15% пациентов первой группы и 12% пациентов второй группы. У больных, получавших антигомотоксические препараты, болевой синдром купировался на 1-3 сутки после операции, у больных второй группы - на 1-5 сутки. Подавляющее большинство пациентов обеих групп (95%) отмечали дискомфорт в области послеоперационной раны, который полностью проходил после снятия швов у больных первой группы на 6-7 сутки, у больных второй группы на 6-9 сутки.
У 1 пациента из первой группы и у 3 пациентов из второй группы наблюдалось абсцедирование, гематомы возникли у 1 пациента из первой группы и 1 пациента из второй.
Парестезии в области подбородка, нижней челюсти, угла рта были отмечены у 4 пациентов (2 из первой группы, 2 из второй). По-видимому, это осложнение связано с выраженным отеком мягких тканей и компрессией кости. После назначения соответствующих препаратов у пациентов первой группы улучшение было отмечено на 3-5 день, у пациентов второй группы - на 5-6 день.
Наиболее тяжелое воспалительное осложнение после операции имплантации ‒ периимплантит ‒ развилось у одного пациента из второй группы. Осложнение возникло через 2,5 месяца после операции имплантации. У пациента наблюдалась застойная гиперемия слизистой оболочки десны в области установленных имплантатов, подвижностью имплантатов, появлением обильного мягкого налета. После проведенной противовоспалительной терапии имплантат был удален. После удаления имплантата была выполнена пластика альвеолярного отростка с целью последующей реимплантации.
В группе пациентов, получавших антигомотоксические препараты, воспалительных осложнений в позднем послеоперационном периоде выявлено не было. Частота ранних и поздних осложнений дентальной имплантации представлена в табл. 1.
Таблица 1. Частота осложнений дентальной имплантации
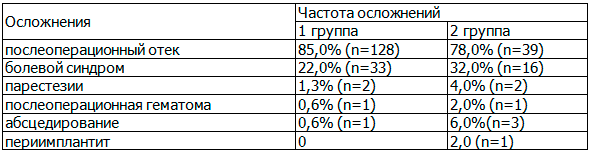
Из табл. 1 видно, что у пациентов, получавших с целью профилактики воспалительных осложнений в пред- и послеоперационном периоде антигомотоксические препараты, частота осложнений ниже, чем у пациентов, получавших стандартное медикаментозное лечение.
При контрольном осмотре через 6 мес. визуальные изменения слизистой оболочки были выявлены у 15 (10,0%) пациентов 1 группы. Во 2 группе воспаление слизистой оболочки было выявлено у 18 (36,0%). Данные о состоянии пародонта пациентов 1 и 2 групп представлены в табл. 2.
Таблица 2. Состояние пародонта у пациентов, получавших и не получавших антигомотоксическую терапию

Примечание: РМА - папиллярно-маргинально-альвеолярный индекс.
Как видно из табл. 2, частота воспалительных изменений тканей пародонта у пациентов, не получавших антигомотоксические препараты, была выше, чем у пациентов, получавших эти препараты в курсе пред- и послеоперационной терапии.
У части пациентов первой группы (19 из 150, 12,7%), которым выполнялись небольшие по объему хирургические вмешательства и у которых имелись противопоказания к назначению антибиотиков, комплексное применение препаратов Траумель С, Остеохель С и Калькохель позволило полностью отказаться от назначения противомикробных препаратов.
Полученные результаты показали, что применение антигомотоксических препаратов в комплексной терапии на этапах пред- и послеоперационной профилактики воспалительных осложнений снижает частоту воспалительных осложнений в раннем и позднем послеоперационном периоде. При небольших по объему оперативных вмешательствах при наличии противопоказаний к назначению антибиотиков комплексное применение антигомотоксических препаратов позволяет полностью отказаться от использования антимикробных препаратов для профилактики послеоперационных осложнений.
Заключение. Проведенный нами сравнительный анализ применения аллопатических и антигомотоксических препаратов для профилактики ранних и поздних послеоперационных осложнений при дентальной имплантации показал хорошую эффективность комплексного применения антигомотоксической терапии. Все используемый нами комплекс антигомотоксических препаратов был эффективным с учетом конкретных клинических случаев. Следует рекомендовать включение антиогомотоксических препаратов в комплексную пред- и послеоперационную профилактику воспалительных осложнений при проведении дентальной имплантации с целью снижения фармакологической нагрузки на организм пациента. При небольших по объему операциях при наличии противопоказаний к назначению антибиотиков комплексное применение антигомотоксических препаратов позволяет полностью отказаться от назначения противомикробных средств.
