Актуальность. С появлением автоматических анализаторов крови актуальной стала Критическая ишемия конечности (КИК) является следствием прогрессирующего тяжелого поражения артериального русла, в результате которого наступает несостоятельность метаболических и гемодинамических компенсаторных механизмов, призванных нивелировать повреждающее воздействие факторов циркуляторной гипоксии тканей дистальных отделов конечности. К данным поражающим факторам относят, прежде всего, падение перфузионного давления, вызванное нарушением кровоснабжения [1, 3, 4].
КИК, как правило, является следствием обширного диффузного или многоэтажного облитерирующего процесса в артериальном русле пораженной конечности. Ведущим фактором повреждения при КИК является стенозирующе-окклюзирующий процесс в магистральных артериях [5, 9, 11].
Частота развития КИК находится в пределах от 50 до 100 случаев на 100 тыс. населения Европы и Северной Америки. При этом у приблизительно 25% больных с КИК возникает необходимость выполнения ампутации конечности. Распространенность КИК зависит от ряда факторов, одним из наиболее значимых является возрастной состав населения. Так, известно, что наиболее часто это состояние встречается среди пациентов старше 70 лет [10, 12].
По данным современной литературы, необходимость в проведении оперативного вмешательства по поводу КИК ежегодно возникает при лечении 600 человек на 1 млн. населения. При этом большинство современных авторов указывают на то, что, несмотря на активное развитие методов реконструктивной сосудистой хирургии, у большей части больных данной категории - у 500 человек на 1 млн. населения в год выполняется ампутация нижней конечности. Необходимо отметить, что исходы подобного лечения нельзя признать хорошими, так как смертность после ампутации конечности остается крайне высокой и в течение 5 лет достигает значения в 46% [2, 6].
Таким образом, ведущее значение в лечении больных КИК в настоящее время принадлежит различным методам хирургической реваскуляризации.
При изолированном, одиночном участке артерии при стенозе или окклюзии возможно выполнение открытой (шунтирование, протезирование ЭАЭ) или рентгеноэндоваскулярной манипуляции (баллонная ангиопластика (БАП) или стентирование), соответствуя рекомендациям TASC II. [4, 7, 8, 13].
При многоэтажном поражении артериального русла нижних конечностей зачастую не удается выполнить их полноценную коррекцию только открытым или рентгеноэндоваскулярным методом. С помощью выполнения гибридных операций удается добиться преимуществ открытых и эндоваскулярных вмешательств, при этом, в определенной степени, избегая их недостатков.
В настоящее время применительно к сердечно-сосудистой хирургии под гибридными операциями сочетание открытой хирургической реконструкции артериального русла с рентгенэндоваскулярными методами интервенции, выполняющееся в гибридной операционной в течении 24 часов [17].
Цель и задачи исследования. Целью данного исследования являлось изучение методов лечения критической ишемии конечностей и сравнения эндоваскулярных вмешательств при прогрессировании атеросклеротического процесса. Задачами было определение наиболее актуальных технологий, которые могут применяться гибридным способом.
Материалы и методы исследования. В работе проанализированы ближайшие и отдаленные результаты гибридного оперативного лечения пациентов с многоэтажными окклюзионно-стенотическими поражениями артерий нижних конечностей (НК) в период 2014-2017 г.
Группа включения: 82 пациента мужского пола, с атеросклеротическим окклюзионно-стенотическим поражением артерий нижних конечностей.
У всех пациентов установлена III и IV степень ишемии (классификация R. Fountain А.В. Покровского). Возраст пациентов варьировал от 39 до 99 лет, средний возраст 63,54±8,9 (рис 1).
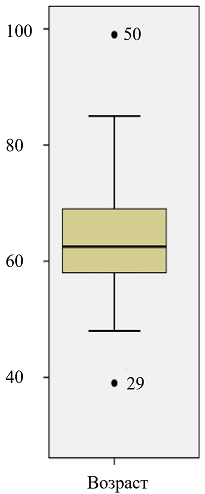
Рис. 1. Диаграмма возраста пациентов.
Для обследования пациентов применили лабораторные методы исследования (ОАК, биохимический анализ крови, коагулграмма) и инструментальные: ультразвуковая допплерография (УЗДММ), ультразвуковое дуплексное сканирование артерий нижних конечностей, рентгеноконтрастная ангиография.
Наблюдение в послеоперационном периоде включало в себя осмотр пациента с данными УЗДММ и УЗДГ артерий НК через 1, 3, 6 месяцев после операции и далее каждые 6 месяцев в течение 3 лет. Все пациенты получали двойную дезагрегантную терапию: ацетилсалициловая кислота 75 мг 1 раз в сутки, клопидогрел 75 мг 1 раз в сутки.
У 24 человек (29,3%) ранее выполнялись реконструктивные вмешательства, 58 пациентов (70,7%) были оперированы впервые (рис. 2).
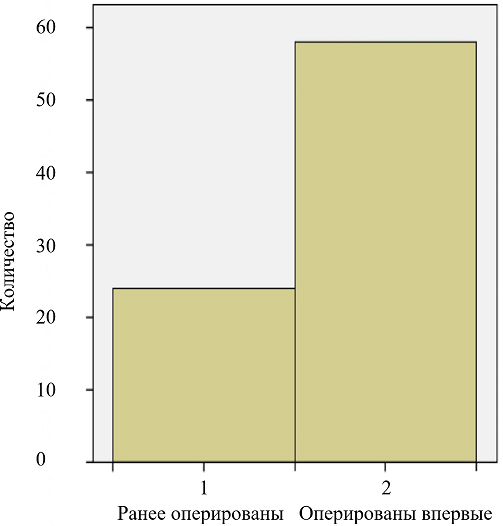
Рис. 2. Оперирование больных.
Результаты лечения оценивали по наличие пульсации дистальнее зоны реконструкции, ЛПИ до/после операции, проходимость зоны реконструкции (в месяцах), сохранность конечности после оперативного лечения.
Результаты исследования. При выборе вида гибридной операции пользовались рекомендациями TASCІII (2007) [16], которые позволили обосновать показания к реконструктивно-восстановительным и эндоваскулярным этапам (рис. 3, табл. 1).
В раннем послеоперационном периоде у всех пациентов отмечалось снижение болевого синдрома, увеличение дистанции ходьбы и улучшение показателей УЗДММ.
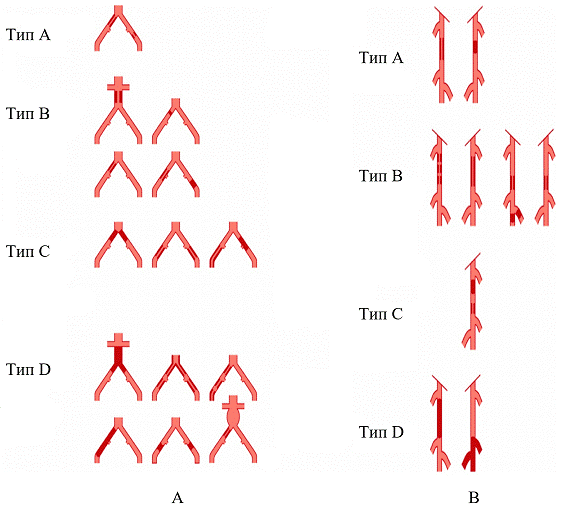
Рис. 3. Показания в реконструктивно-восстановительным и эндоваскулярным этапам.
Таблица 1. Виды гибридных вмешательств при критической ишемии нижних конечностей (n=82)

ЛПИ до операции составлял 0,32 + 0,19, после 0,94 + 0,11. Критерий Уилкоксона Z= -7,494, P<0,001.
Оценивая проходимость зон реконструкции, выявили, что минимальный период проходимости оперированного участка составил 3 месяца а максимальный 36 месяцев. Доверительный интервал составил ДИ(СI) 16,41-19,42, а медиана равна 18. Проходимость составила 17,9+6,9 месяцев (рис. 4).
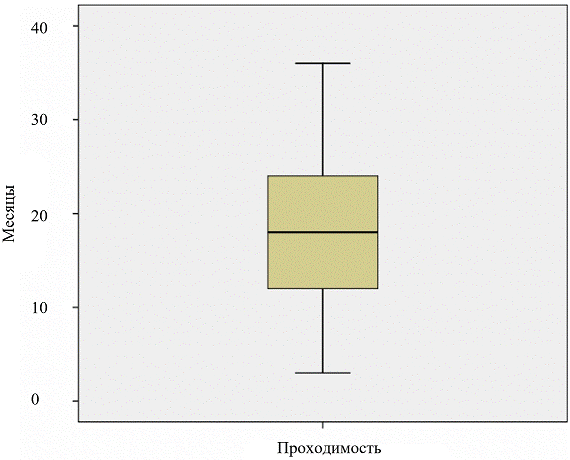
Рис. 4. Критерии проходимости.
Ранние рестенозы или тромбозы наблюдались в берцовых артериях, зонах эндоваскулярной пластики. Такая ситуация наблюдалась у 4 пациентов. Двум больным хватило 3 месяцев для заживления трофических дефектов, регресса болевого синдрома в покое, и от повторных вмешательств было решено воздержаться. У оставшихся двух пациентов сохранялись сухие некрозы и им было повторно выполнена пластика берцовых артерий через функционирующий БПШ. Сроки проходимости представлены на рис. 5.
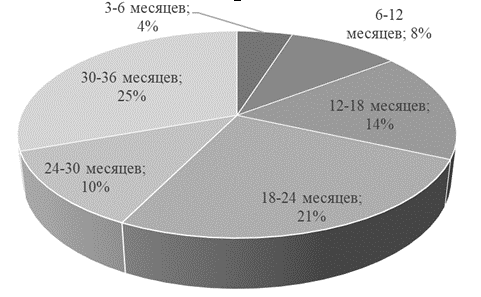
Рис. 5. Сроки проходимости зон реконструкции.
И по такому принципу, уходя от критической ишемии и риска потери нижней конечности, от повторных вмешательств было решено воздержаться. Показания к повторным операциям выставлялись при появлении трофических дефектов или появлении болей в покое не купирующихся анальгетиками.
Таким образом, благодаря применению гибридных технологий в течение 3 лет наблюдения сохранить конечность удалось у 68 (82,9%) пациентов. Полученные результаты демонстрируют высокую эффективность и целесообразность применения гибридных операций у пациентов с окклюзионно-стенотическими поражениями артерий нижних конечностей (рис. 6).
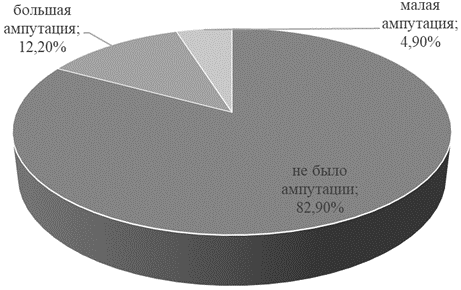
Рис. 6. Количество ампутаций.
В современной литературе имеется множество публикаций, свидетельствующих о снижении сроков стационарного лечения и его стоимости у больных с КИК, которым были выполнены одномоментные гибридные операции, по сравнению с двухэтапными вмешательствами. указывают на снижение стоимости лечения в 2 раза при проведении одноэтапных вмешательств [10, 14, 15].
Гибридные хирургические вмешательства позволяют проводить адекватную коррекцию многоэтажных поражений артерий нижних конечностей, а при необходимости - проводить повторно эндоваскулярные вмешательства.
Заключение. Использование гибридных технологий улучшает результаты реконструктивных вмешательств у пациентов с этажным поражением магистральных артерий нижних конечностей за счет создания адекватных путей притока и оттока, а также снижает операционную травму. Применение гибридных операций в большинстве случаев позволяет сохранить конечность у больных с критической ишемией. Гибридные операции остаются перспективным направлением в реконструктивной сосудистой хирургии. Преимуществом гибридных операций является возможность повторного применения эндоваскулярных вмешательств при прогрессировании атеросклеротического процесса. Лечение многоэтажных поражений с помощью гибридных операций позволяет использовать все плюсы открытых и эндоваскулярных методов лечения.
