Грибковые заболевания многочисленны и разнообразны, одним из самых распространенных как в нашей стране, так и в мире является онихомикоз [3].
Онихомикоз – инфекционное заболевание ногтей грибковой этиологии. Возбудителями онихомикоза могут быть дерматофиты, дрожжеподобные и плесневые грибы [8,10]. Роль многих грибов, как возможных возбудителей онихомикоза, в настоящее время до конца не установлена, однако не подлежит сомнению тот факт, что основными возбудителями онихомикозов являются дерматомицеты, на долю которых приходится около 80-90% случаев онихомикоза [3,10,13]. Вторыми по частоте после дерматофитов возбудителями онихомикоза являются Candida spp, доля которых в числе возбудителей онихомикозов стоп невелика и составляет 5-10%. Среди плесневых грибов в ногтевых пластинках чаще выявляются следующие виды: Aspergillus spp., Fusarium spp., Acremonium spp., Scopulariopsis brevicaulis, Scytalidium spp.[9,14].
По данным исследователей, частота встречаемости грибковых заболеваний ногтевых пластин у взрослых колеблется от 7 до 30% [3,13]. В России количество больных онихомикозами варьирует от 4,5 до 15 миллионов человек [11]. Эпидемиологические исследования, проведенные в Германии, выявили наличие дерматофитий ногтевых пластинок у 30% взрослого населения старше 40 лет [15]. Распространенность онихомикозов, в возрастной группе старше 70 лет, составляет около 50% и увеличивается возрастом [2]. Такая высокая распространенность грибковой инфекции ногтей позволяет рассматривать онихомикоз как одну из актуальнейших проблем здравоохранения всех стран мира.
Онихомикозы наблюдаются преимущественно у лиц среднего возраста и пожилых, однако за последние годы их распространенность увеличилась среди детей и подростков. Считается, что заболеваемость онихомикозом повышается с возрастом в 2,5 раза через каждые 10 лет и возрастает с 3% у детей и подростков до 50% у пожилых людей. Этому способствуют снижение скорости роста ногтевых пластин, нарушение трофики ногтевого ложа, ангиопатии [1,3,11]. Мужчины болеют онихомикозом в 1,5–3 раза чаще, чем женщины, однако женщины чаще обращаются к врачу. Онихомикозы чаще регистрируются у жителей крупных промышленных мегаполисов, чем у жителей сельской местности. Род деятельности имеет большое значение в эпидемиологии онихомикозов: так, чаще грибковое поражение встречается у шахтеров, рабочих металлургического производства, технического персонала атомных электростанций, что обусловлено разнообразными вредными факторами данных видов производств (запыленность, загазованность, высокая температура, ионизирующее излучение и т.п.). В группу риска входят также работники бань, душевых, прачечных, обслуживающий персонал лечебных учреждений (массажисты, ортопеды и др.), домов отдыха, спортсмены и военнослужащие[2,3,11].
Основными предрасполагающими к онихомикозу факторами являются периферические ангиопатии (венозная недостаточность, синдром Рейно, лимфостаз), ожирение, различные деформации стопы, сахарный диабет (СД). Исследованиями показано, что при наличии у человека СД с ангиопатией заболеваемость микозами увеличивается на 30%, по сравнению с популяцией [2,11,13].
Ежегодная заболеваемость СД составляет 4-5%. К началу 21 века в мире было зарегистрировано более 151 млн. больных СД 2 типа, что составило 85–90% от общего количества больных с СД [4,5,8].
Масштабность проблемы тем более значительна, что, наряду с официально зарегистрированными случаями СД 2 типа, у значительной части населения диагноз не установлен, и наблюдается нарушенная толерантность к глюкозе (НТГ) или нарушение гликемии натощак, но эти пациенты также имеют высокий риск неблагоприятных клинических исходов [5,8,12]. Так, в одном крупном исследовании, охватившем 3075 пациентов, у 8% пациентов имел место ранее не диагностированный СД 2 типа. В настоящее время в мире насчитывается свыше 300 миллионов людей с НТГ [12]. Эпидемиологический анализ показал, что к 2025 г. этот показатель повысится до 500 миллионов человек. Ежегодно примерно у 1,5-7,3% лиц с НТГ развивается СД 2 типа. Гликемия натощак 5,6 ммоль/л и более повышает риск перехода НТГ в СД 2 типа в 3,3 раза. Необходимо особо отметить, что наибольшее количество пациентов с НТГ или с СД 2 типа – это люди активного, трудоспособного возраста [4-6]. При этой патологии оснований для установки диагноза «диабет» у пациентов еще нет, но существует высокий риск развития ангиопатии.
Целью работы явилось изучение видового состава грибковой микрофлоры ногтевых пластинок у пациентов с нарушенной толерантностью к углеводам.
Под наблюдением в Областном клиническом кожно-венерологическом диспансере города Ульяновска находились 280 пациентов с онихомикозами в возрасте от 30 до 73 лет в период с сентября 2017 по май 2018 года, которым был проведен глюкозный тест на нарушенную толерантность к углеводам. Непосредственно перед самим тестом была проведена разъяснительная беседа с каждым пациентом о необходимости данного анализа и о правилах сдачи(8-10 часовое голодание, умеренные физические нагрузки, воздержание от употребления спиртного, сигарет). Утром у пациента брали кровь и измеряли уровень глюкозы натощак, затем он выпивал 75 грамм глюкозы, растворенной в 300 мл чистой теплой негазированной воды. Далее через час и через два часа снова определяли данный показатель[4]. Нарушенная толерантность к глюкозе (характеризуется значениями от 7,7 до 11 ммоль/л спустя два часа после выпитого раствора) была диагностирована у 126 больных. Пациенты данной группы были отобраны для дальнейшего изучения.
Все пациенты были осмотрены клинически. При визуальном осмотре у данной группы пациентов были обнаружены различные изменения ногтевых пластин на ногах. Были пациенты с сохранением нормальной конфигурации пораженных ногтей, но с изменением окраски – ногти тусклые, желтоватого, зеленоватого, коричнего, черного цветов у дистального края, с утолщением в углах пластин за счет подногтевого гиперкератоза. Также были выявлены пациенты с небольшой деформацией и утолщением ногтевой пластины, желтого, грязно-серого, черного цвета с поперечной исчерченностью, разрыхленные у свободного края. У некоторых больных отмечались утолщенные, отечные, гиперемированные околоногтевые валики. В небольшом количестве у пациентов были ногти деформированные, изъеденными у дистального края, ногтевое ложе частично обнажено, покрыто наслоением гиперкератотических масс.
Для объективной оценки тяжести онихомикоза, учитывая его клинико-патогенетические особенности и физиологические характеристики ногтя, предложен индекс КИОТОС (клинический индекс оценки тяжести онихомикоза Сергеева), ныне признанный в качестве основного метода оценки тяжести и определения подхода к терапии заболевания во многих странах мира. В основу системы КИОТОС положены наиболее значимые клинические характеристики онихомикоза и факторы, определяющие скорость роста ногтя (клиническую форму заболевания, выраженность подногтевого гиперкератоза при его дистальной форме, степень вовлечения ногтя)[1,3]. Индекс представляет собой универсальную систему принятия терапевтических решений при онихомикозе. Каждой клинической форме онихомикоза, длине пораженной части ногтя и степени подногтевого гиперкератоза соответствует балл единой трехбалльной шкалы градации. Эти факторы оцениваются совместно с факторами, определяющими скорость роста ногтя – локализацией поражения и возрастом пациента. Совокупность указанных параметров составляет особую математическую формулу индекса КИОТОС, дающую диапазон значений. Терапевтический подход вырабатывается соответственно полученным значениям КИОТОС [1,2,3].
На основании оценки степени тяжести онихомикоза, нами было выявлено, что у больных с НТГ достоверно чаще встречаются поражения ногтевых пластин с индексом КИОТОС 12-16 баллов – 68,3% (рис.1), что говорит об обширном вовлечении ногтя в патологический процесс и требует длительного лечения системными препаратами. Так же присутствуют и более высокие значения – индекс КИОТОС 17-20 баллов – 11,1%, 21-30 баллов – 4,8%. Пациенты с такими высокими индексами нуждаются в комбинированной терапии с применением кератолитиков или удалением ногтевой пластины. У оставшихся 20 человек индекс КИОТОС был равен 3-6 баллов – 12,7%, 7-9 и 10-12 баллов по 1,6 %.
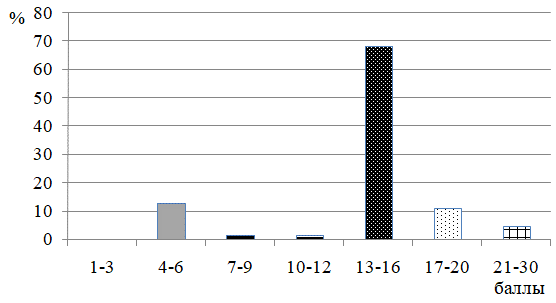
Рис. 1. Распределение больных с НТГ по степени тяжести онихомикоза.
При сборе анамнеза заболевания, так же удалось установить, что 27 человек ранее проходили лечение системными антимикотическими препаратами по поводу грибка ногтей, но оно оказалось безуспешным, 93 человека ранее не лечились и только у 6 человек был опыт успешного излечения в анамнезе, но через несколько лет грибок появился снова.
Всем пациентам с НТГ было проведено изучение этиологической структуры микромицетов. Исследуемый материал брали из видимых очагов поражения ногтя. Перед взятием материала поверхность ноггя обрабатывали тампоном с раствором 70% этилового спирта для устранения риска бактериальной контаминации. Культуральное исследование проводили на питательной среде Сабуро, посев соскоба с ногтей или срезанного фрагмента пораженного ногтя делали при первичном осмотре больного и, вторично, из глубоких слоев во время первой чистки после предварительного размягчения с помощью 20% микопласта. При проксимальной подногтевой форме онихомикоза исследовали ногтевое ложе, околоногтевой валик и ногтевую пластину, производя их срез и/или соскоб. Выделенную культуру идентифицировали с помощью микро- и макроскопических признаков.
Для обнаружения грибов исследуемый материал после обработки щелочью просматривали в световом микроскопе (10x40). При наличии гриба-дерматофита наблюдали ровные нити мицелия с поперечными перегородками (септами) различной толщины. В случае кандидозного поражения ногтей в препарате были видны круглые почкующиеся метки и короткие нити без септ (псевдомицелий). При наличии в материале грибов-недерматофитов микроскопия выявляла конидии, фрагменты мицелия, конидиеносцы, клетки гиф мицелия имели четкие контуры [7,14].
В результате чего нами было установлено, что у пациентов с НТГ грибы-дерматофиты выявлены только у 54,3% обследованных. Вместе с тем, отмечается значительное увеличение частоты встречаемости недерматофитных микромицетов (45,7% случаев). На рисунке 2 наглядно представлено изменение видового состава возбудителей онихомикоза у больных с нарушенной толерантностью к глюкозе в сравнении с популяцией.
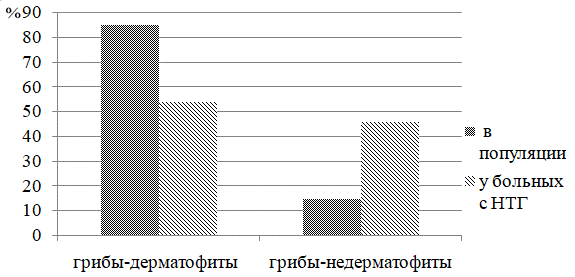
Рис. 2. Основные возбудители онихомикозов в популяции и у больных с НТГ (%).
Из недерматофитов выявлены следующие виды возбудителей: Candida spp. – 22,5%, Aspergillus spp. – 31,7%, Penicillium spp. – 12,5%, а также аспергиллы в сочетании с другими возбудителями – в 33,3% случаев (рис.3).
Среди представителей плесневых грибов рода Aspergillus в половине случаев выделены A. flavus, в 24,7% – A. niger и в 25,3% – A. fumigatus. Следует отметить, что все грибы были выделены в виде монокультуры у 17 пациентов, а также в виде двух – (15 больных) и трехчленных (9 обследованных) ассоциаций.
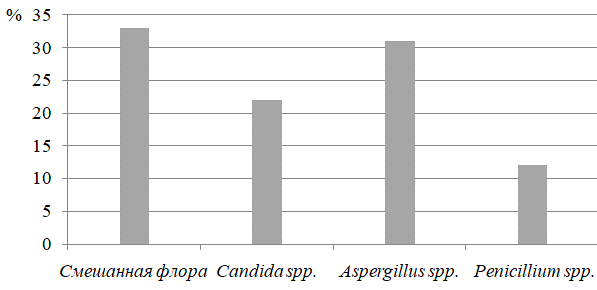
Рис. 3. Соотношение грибов-недерматофитов у больных с НТГ (%).
Таким образом, в ходе исследований выявлены особенности этиологической структуры онихомикозов у больных с нарушенной толерантностью к глюкозе. Установлено, что при нарушенной толерантности к глюкозе происходило значительное изменение видового состава возбудителей онихомикозов с уменьшением доли грибов дерматофитов и одновременным увеличением числа частоты встречаемости грибов-недерматофитов, среди которых наиболее часто обнаруживались грибы Aspergillus spp., которые в общей популяции людей встречаются только в 5-11% случаев [10].
Поражения ногтей этой группой грибков наблюдается довольно редко, но может вызвать серьезные трудности в диагностике и лечении. Дело в том, что плесневые грибы не дают типичных симптомов. Без проведения специального бактериологического анализа, по клиническим наблюдениям, их очень сложно отличить от дерматофитов [3]. Данные литературы по лечению больных плесневым онихомикозом разноречивы. Как правило, проводится антимикотическое лечение по общепринятым схемам для онихомикоза, обусловленного дерматомицетами.
Но данная группа грибков требует другого лечения. В связи с этим пациенты с таким онихомикозом нередко лечатся долго и безуспешно до постановки верного диагноза, что мы и выявили у некоторых больных при сборе анамнеза. Поражаются плесневыми грибами в основном ногти на ногах. Плесневые грибы могут образовывать гифы и приводить к быстрому разрушению ногтя. Кроме того, некоторые из них представляют опасность дальнейшего распространения по организму с поражением внутренних органов [3,9].
Выявленные изменения видового состава микромицетов и оценка степени поражения ногтей у больных с онихомикозами и нарушенной толерантностью к глюкозе требуют разработки комплексной терапии, с учетом этиологической структуры грибов, принимающих участие в развитии заболеваний ногтевых пластинок.
