Сахарный диабет 1 типа (СД) относится к числу заболеваний, приводящих к развитию вторичного остеопенического синдрома [1]. В ряде работ показано, что диабетическая нефропатия (ДН) является дополнительным фактором способствующим нарушению минеральной плотности костной ткани (НМПКТ) [2,3]. Течение СД 1 типа часто осложняется хроническими воспалительными заболеваниями почек, в частности хроническим пиелонефритом (ХП) [4].В свою очередь хронические воспалительные заболевания почек рассматриваются, как независимый фактор риска остеопенического синдрома [5]. Вопрос о сочетанном влиянии ДН и ХП на развитие НМПКТ у больных СД 1 типа недостаточно изучен, особенно во взаимосвязи с другими факторами риска неинфекционных заболеваний.
Цель исследования. Изучить состояние минеральной плотности костной ткани (МПКТ) у пациентов СД 1 типа с диабетической нефропатией при наличии и отсутствии хронического пиелонефрита, с учетом факторов риска.
Материалы и методы. В исследование включено 50 больных СД 1 типа с ДН. Пациенты находились на лечении в эндокринологическом и нефрологическом отделениях Челябинской Областной Клинической Больницы с 2008 по 2011 г. В данной группе 27 женщин и 23 мужчины, в возрасте от 17 до 54 лет (средний возраст - 30,12±9,1) ,мужчины (средний возраст - 32,3±9,1),женщины (средний возраст - 28,2±8,1). Пациенты разделены на две группы с ДН и ХП и с ДН без ХП. В каждой группе по 25 пациентов. Пациенты с СД 1 типа и ХП в возрасте от 15 лет до 54 лет (средний возраст - 28,88±8,48),из них 5 мужчин и 20 женщин. Контрольная группа состояла из 30 человек с хроническим пиелонефритом. Возраст данной группы от 18 до 51 (средний возраст - 29,8±9,6),из них 13 мужчин и 17 женщин (средний возраст - 33±8,87). Группы больных СД 1 типа с ДН и пациентов с ХП без СД 1 типа сопоставимы по полу и возрасту.
В исследование включались пациенты СД 1 типа со стажем диабета не менее 1 года с диабетической нефропатией. Из исследования были исключены пациенты хронической болезнью почек (ХБП) 4-5 стадии; СД 2 типа, с заболеваниями других эндокринных желез; с тяжелыми заболеваниями печени, легких, туберкулезом, ревматологическими заболеваниями; с заболеваниями почек аутоиммунного характера; с онкологическими заболеваниями (в том числе с миеломной болезнью); пациентки с постменопаузальным остеопорозом.
Учитывался стаж СД, наличие гипертонической болезни, индекс массы тела (ИМТ). За повышенное артериальное давление принималось давление выше 140/90 мм.рт.ст. Низкий ИМТ ниже 18,49, нормальный ИМТ от 18,5 до 24,9,избыточная масса тела ИМТ от 25 до 29,9 , ожирение 1 степени ИМТ от 30 до 34,9. [6].
Для исследования состояния костной ткани использовалась двухэнергетическая рентгеновская абсорбциометрия (денситометрия, DXA).Для обследования использован двухфотонный костный денситометр Lunar Prodigy-3 (США). Исследование проводилось в поясничном отделе позвоночника (позвонки LI–LIV), проксимальном отделе бедра (область шейки правой и левой бедренной кости). Оценка производилась с использованием Т-критерия для возрастной группы >50 лет и Z-критерия для возрастной группы <50 лет (в соответствии с рекомендациями Международного общества по клинической денситометрии 2007 г.). У женщин показатели Т- и Z-критериев от -1 SD до -2,5 SD, трактовались как остеопения, остеопороз ниже -2,5 SD. У мужчин остеопении соответствовали Т- и Z-критерии от 0 до -1,5 SD, остеопорозу – ниже-1,5 SD.[7]. Никто из пациентов не получал ранее препараты витамина D, фосфатбиндеры. Скорость клубочковой фильтрации (СКФ) рассчитывалась по формуле Cocroft и Goult. Нормальная СКФ-90-130 мл/мин/1,73м2, гиперфильтрация≥131мл/мин/1,73м2, снижение фильтрации 30-89 мл/мин/1,73м2 (ХБП 2-3 стадии). Обследование включало определение уровней кальция, общего белка, альбумина, мочевины, креатинина, мочевой кислоты, липидограммы, гликированного гемоглобина, определение суточной протеинурии и мочи на микроальбуминурию по стандартным методикам, проводилось бактериологическое исследование мочи. Всем пациентам проводилось ультразвуковое исследование почек, изотопная ренограмма или непрямая динамическая реноангиосцинтиграфия с клубочковой фильтрацией.В группе пациентов с ДН и ХП проводилась обзорная и внутривенная урография по стандартным методикам.
Статистический анализ проводился с применением приложения Microsorft Excel полнофункционального офисного пакета Microsorft Starter 2010 и программы статистики IBM SPSS Statistics 20.
Результаты. У пациентов СД 1 типа с ДН стаж диабета варьировал от 1 до 33 лет (средний стаж 12,62±6,13),в том числе менее 5 лет у 6 пациентов (12 %) , от 5 до 10 лет у 19 пациентов (38%) , более 10 лет у 25 пациентов (50%). Из 50 пациентов СД 1 типа c ДН гипертоническая болезнь была у 28(56%) . В группе с СД 1 типа с ДН у 32 (64%) пациентов нормальная масса тела, у 14 (28%) пациентов избыточная масса тела, у 4(8%) пациентов ожирение 1 степени. Средний показатель гликированного гемоглобина составил 9,99±1,9.Полная компенсация сахарного диабета была у 11 пациентов (22 % пациентов).
У 37 человек (74%) в группе с СД 1 типа с ДН отмечалось наличие НМПКТ, хотя бы в одной точке. В данной группе остеопения выявлена у 19 (38%) пациентов и у 18 (36%) остеопороз. Из 23 мужчин у 12 (52%) отмечена остеопения, у 6 (26%) остеопороз. Из 27 женщин у 7(26%) выявлена остеопения, у 12(44%) остеопороз. Гендерные различия статистически не значимые.
В группе с СД 1 типа с ДН у 13 пациентов (26 %) отмечалась ДН 1 стадии (стадия микроальбуминурии), у 37 (74%) ДН 2 стадии (стадия протеинурии) (классификация Дедов И.И и соавт.) [2]. У 19 (38%) пациентов СД 1типа и ДН выявлено снижение СКФ от 30-89 мл/мин/1,73 м2 , у 31(62%) пациента или нормальная СКФ, или гиперфильтрация. Из них 19 (38%) пациентов с нормальной СКФ, 12 (24%) пациентов с гиперфильтрации.
У пациентов с ХП стаж заболевания варьировал от 1 до 24 лет (средний стаж 8,05±6,8). У 9 (30%) пациентов отмечалось наличие НМПКТ, хотя бы в одной точке. В данной группе остеопения выявлена у 8 (27%) пациентов и у 1(3%) остеопороз. Из 13 мужчин у 4 (31%) отмечалась остеопения и 1 (8%) остеопороз. Из 17 женщин у 4 (24%) выявлена остеопения. Гендерные различия статистически не значимые.
У 13 (43%) пациентов с ХП отмечено снижение СКФ от 30-89 мл/мин/1,73 м2, 17 (57%) пациентов с нормальной СКФ или гиперфильтрацией.
В зависимости от наличия хронического пиелонефрита на фоне СД 1 типа с диабетической нефропатией пациенты с НМПКТ распределились следующим образом (таблица 1).
Таблица 1. НМПКТ при диабетической нефропатии на фоне сахарного диабета 1 типа в зависимости от наличия хронического пиелонефрита
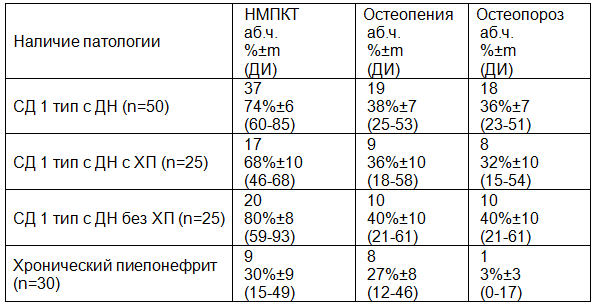
По данным, представленным в табл. 1, видно, что в группе пациентов с диабетической нефропатией, так же, как и в группе пациентов с диабетической нефропатией без хронического пиелонефрита статистически значимо выше число пациентов с НМПКТ и остеопорозом, чем среди пациентов с хроническим пиелонефритом без СД 1 типа (р<0,05).
В группе пациентов с диабетической нефропатией с хроническим пиелонефритом и группе пациентов с ХП без СД 1 типа статистически значимых различий НМПКТ не наблюдалось.
В зависимости от СКФ пациенты с диабетической нефропатией с НМПКТ распределились следующим образом (табл. 2).
Таблица 2. МПКТ с учетом СКФ при диабетической нефропатии на фоне сахарного диабета 1 типа и хронического пиелонефрита
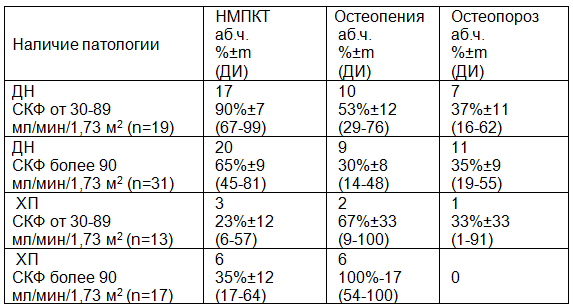
Из данных, представленных в табл. 2, видно, что при наличии диабетической нефропатии на стадии снижения СКФ от 30-89 мл/мин/1,73м2 (ХБП 2-3 стадии) статистически значимо увеличивается частота НМПКТ (р<0,05), по сравнению с пациентами с хроническим пиелонефритом без СД 1 типа, как на стадии снижения СКФ , так и при нормальной СКФ.
Таблица 3. Корреляционные взаимосвязи между НМПКТ, СКФ, холестерином, артериальным давлением и другими факторами риска
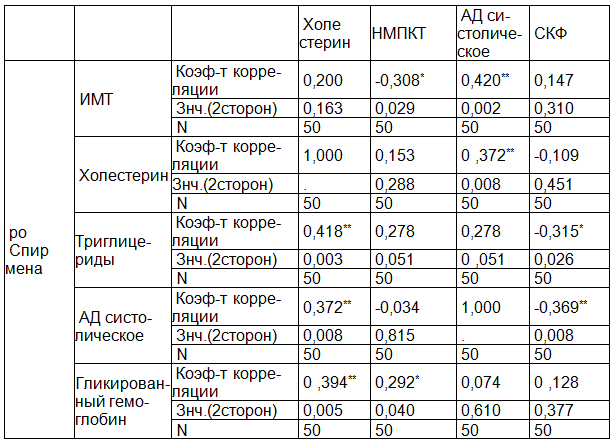
Примечания: *р<0,05 корреляция значима (1-сторонняя); **р<0,01 корреляция значима (2-сторонняя).
В табл. 3 представлен множественный корреляционный анализ, который показал, что существует прямая статистически значимая взаимосвязь у пациентов СД 1типа с диабетической нефропатией между НМПКТ и гликированным гемоглобином и обратная статистически значимая взаимосвязь между ИМТ и НМПКТ. Чем выше гликированный гемоглобин, тем выше частота НМПКТ. Чем ниже ИМТ, тем чаще частота НМПКТ. Выявлена статистически значимая обратная взаимосвязь между уровнем триглицеридов и систолического артериального давления и СКФ. Чем выше уровень триглицеридов и систолического артериального давления, тем меньше СКФ. Отмечена прямая статистически значимая взаимосвязь между уровнем холестерина, ИМТ и систолическим артериальным давлением. Чем выше уровень холестерина и ИМТ, тем выше систолическое артериальное давление.
Обсуждение. В нашем исследовании проведено изучение сочетанной и изолированной патологии гломерулярного и интерстициального поражения почек. Выявлено, что большее влияние на развитие НМПКТ у больных СД 1 типа оказывает гломерулярное поражение почек, чем воспалительные изменения. В результате исследования выявлено, что уже при начальном снижении СКФ (СКФ от 30-89 мл/мин/1,73 м2) ХБП 2 -3 стадии у пациентов с СД 1 типа и ДН достоверно возрастает частота пациентов с НМПКТ, чем на той же стадии ХБП у пациентов с ХП. Вероятно, это связано с различными механизмами, приводящими к развитию ХБП. При СД 1 типа с ДН гломерулярные поражения, в то время, как при пиелонефрите поражение интерстиция и канальцев. Известно, что почки принимают участие в кальциево-фосфорном обмене. В них образуется дегидрокальциферол , из неактивной формы витамина D образуется активный стеройд и вырабатывается гормон кальцитонин, происходит данный процесс в петле Генле ,входящей в состав нефрона. При снижении СКФ отмечается уменьшение витамина D и кальцитонина , снижается реабсорбция кальция в почках, что усугубляет развитие остеопороза.Так же имеет место нарушение превращения витамина D в D-гормон (кальцитриол) на уровне почек в следствии сниженной секреции инсулина .Таким образом ХБП у пациентов СД 1типа с ДН потенцирует развитие НМПКТ [8,9].
Гендерные различия у пациентов СД 1 тип с ДН по частоте встречаемости НМПКТ статистически не значимые.
Выводы
1) У пациентов с диабетической нефропатией при сахарном диабете 1 типа нарушения минеральной плотности костной ткани диагностируются в 74%, как у мужчин, так и у женщин, гендерные различия статистически не значимые.
2) В группе пациентов с диабетической нефропатией без хронического пиелонефрита статистически значима частота нарушения минеральной плотности костной ткани выше, в том числе остеопорозом, чем в группе пациентов с хроническим пиелонефритом без сахарного диабета 1 типа. Нарушения минеральной плотности костной ткани у пациентов сахарным диабетом 1 типа с диабетической нефропатией с хроническим пиелонефритом и пациентов сахарным диабетом 1 типа с диабетической нефропатией без хронического пиелонефрита статистически незначимы.
3) Существует прямая статистически значимая взаимосвязь у пациентов СД 1типа с диабетической нефропатией между нарушением минеральной плотности костной ткани и гликированным гемоглобином и обратная статистически значимая взаимосвязь между индексом массы тела и нарушением минеральной плотности костной ткани. Выявлена статистически значимая обратная взаимосвязь между уровнем триглицеридов и систолического артериального давления и скоростью клубочковой фильтрации. Отмечена прямая статистически значимая взаимосвязь между уровнем холестерина, индексом массы тела и систолическим артериальным давлением. Это имеет значение для проведения профилактических мероприятий.
