Большая распространенность в популяции метаболического синдрома (МС), являющегося «предстадией» атеросклероза, ишемической болезнью сердца (ИБС) и сахарного диабета 2-го типа, делает актуальным совершенствование лечебных методик, направленных на коррекцию нарушений углеводного обмена у данной категории больных. На сегодняшний день установлено, что инсулин, помимо углеводного обмена, регулирует функцию эндотелиоцитов, других клеточных элементов сердечно-сосудистой системы и опосредует через них ряд своих эффектов. Снижение чувствительности к инсулину, являющееся неотъемлемым звеном патогенеза МС [1], сопровождается изменениями липидного профиля крови, содержания, структуры и размеров частиц липопротеинов, функциональными и структурными аномалиями сердца, сосудов системы макро- и микроциркуляции [2-4], что создает условия для развития ИБС. При этом общепринятые методы лечения больных ИБС с использованием бета-блокаторов, нитратов, антагонистов кальция, статинов не обеспечивают эффективного воздействия на расстройства углеводного обмена.
Цель исследования – оценка эффективности коррекции нарушений углеводного обмена у больных с МС с помощью даларгина и низкоинтенсивного лазерного излучения (НИЛИ).
Материал и методы исследования. Под наблюдением находились 331 больной хронической ИБС (166 мужчин и 165 женщин), средний возраст которых составил 56,9±5,3 года. Наличие МС синдрома установлено у 247 пациентов. Контрольную группу составили 80 здоровых лиц (40 мужчин и 40 женщин). Выявление МС основывали на критериях Всероссийского научного общества кардиологов и Российского медицинского общества по артериальной гипертензии (2009) [5].
Для оценки влияния различных видов лечения на состояние углеводного обмена обследованные больные были разделены на 4 группы. В 1-ю группу было включено 63 больных ИБС с МС, получавшие стандартную медикаментозную терапию (СТ) (мужчин - 31, женщин – 32). Во 2-ю группу вошли 60 больных (30 мужчин и 30 женщин), которым назначался, наряду с медикаментозной терапией, также даларгин (СТ+Д). В 3-й группе было 60 больных (мужчин и женщин – по 30), получавших медикаментозное лечение и лазерную терапию (СТ+ЛТ). В 4-ю группу вошли 64 больных (мужчин и женщин – по 32), наряду с медикаментозным лечением, получавших также даларгин и лазеротерапию (СТ+Д+ЛТ). В группу сравнения было включено 84 больных ИБС без МС (мужчин – 43, женщин – 41), получавших стандартную медикаментозную терапию. Контрольную группу составили 80 практически здоровых лиц (мужчин и женщин – по 40 человек).
Гликированный гемоглобин (HbA1c) определяли иммунотурбидиметрическим методом с помощью анализатора VITALAB Flexor E (без измерения общего гемоглобина). Концентрацию инсулина и С-пептида в крови определяли на автоматическом иммунохемилюминесцентном анализаторе IMMULITE 2000 производства компании DPC (США) с использованием реагентов фирмы DPС (ныне – Siemens Medical). Индекс инсулинорезистентности (The Homeostatic Model Assessment - HOMA-IR) определяли по формуле: HOMA-IR = глюкоза натощак х инсулин натощак : 22,5 (норма < 2,77) [6].
Клинико-лабораторные исследования у больных проводили при поступлении в стационар и на 10-й день лечения, а также на 90-й день. После выписки больные продолжали получать лекарственную терапию, начатую в стационаре.
Препарат даларгин (ОАО «Вектор-БиоПродукт», Новосибирск) назначали эндоназально по 2 мг в сутки в два приема в течение 10 дней, с последующим применением в той же дозировке по 10 дней в течение последующих двух месяцев (всего 3 курса за 3 мес).
В качестве источника НИЛИ был использован лазерный полупроводниковый терапевтический аппарат «Матрикс-ВЛОК» (Россия), с излучающей головкой КЛ-ВЛОК-405 с мощностью на конце световода 2,5 мВт и длиной волны 0,63 мкм. Применялась модифицированная методика «ВЛОК-405» [7] с использованием надвенного доступа. Курс терапии предусматривал 10 процедур по 30 минут ежедневно.
Медикаментозное лечение больных ИБС проводилось в соответствии с рекомендациями Всероссийского научного общества кардиологов по диагностике и лечению стабильной стенокардии (2008) [8].
Для статистической обработки полученных данных использовался пакет прикладных программ STATISТICA version 6.0. Количественные данные представлены как медиана (Ме) и верхняя и нижняя квартили (25%;75%). Сравнение количественных переменных проводили с помощью критерия рангов Wilcoxon для зависимых переменных и U-теста Mann-Whitney для независимых групп. Для множественного сравнения независимых выборок использовали критерий Kruskal-Wallis. Нулевую гипотезу отвергали при уровне значимости р<0,05.
Результаты и обсуждение. Состояние углеводного обмена у больных ИБС с наличием и отсутствием МС в сравнении со здоровыми лицами представлено в табл. 1. У больных ИБС, не имевших диагностических признаков МС, уровни инсулина, С-петида и гликированного гемоглобина были статистически значимо более высокими, чем в контрольной группе (p<0,001). Индекс HOMA, косвенно отражающий состояние инсулинорезистентности, также был выше у больных ИБС (p<0,001). У пациентов с наличием в клинической картине признаков МС анализируемые показатели были более высокими по сравнению не только со здоровыми лицами, но также и с больными ИБС без МС (p<0,001).
Через 10 дней лечения в 4-х группах пациентов были повторно исследованы параметры углеводного обмена, которые были сопоставимы до начала терапии. Стандартная медикаментозная терапия не оказала статистически значимого влияния на уровень инсулина (табл. 2).
Таблица 1. Показатели углеводного обмена у обследованных лиц
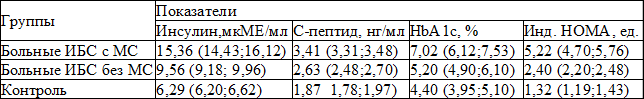
Таблица 2. Динамика уровня инсулина (мкМЕ/мл) у больных ИБС с МС при лечении
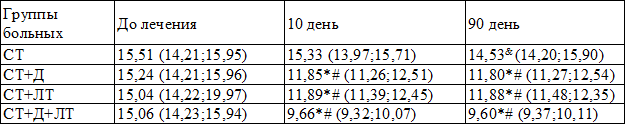
Примечания: здесь и далее & - p<0,05 для различия с показателями до лечения группы СТ; * - p<0,001 для различия с показателями до лечения внутри группы; # - p<0,001 для различий с группой стандартной терапии (СТ) на данный день исследования
В группах пациентов, получавших как даларгин, так и ЛТ, на 10-й день отмечено снижение данного показателя по сравнению с группой стандартной терапии (p<0,001), причем, примерно, в равной степени. Наиболее же выраженное уменьшение исходно повышенного (по сравнению со здоровыми) лицами уровня инсулина было достигнуто в группе больных, получавших комбинированную терапию с включением даларгина и ЛТ. На 90-й день наблюдения в группе стандартной терапии уровень инсулина несколько снизился (р=0,012), однако его значения в во 2-й, 3-й и 4-й группах были значительно более низкими (p<0,001) (табл. 2). Следует отметить, что значения исследуемого параметра во 2-й и 3-й группах между собой не имели статистически значимого различия (p>0,05). Наиболее же низкий уровень инсулина был отмечен в группе пациентов, получавших комбинированную терапию (СТ+Д+ЛТ).
Аналогичные результаты были получены при изучении динамики С-пептида в процессе лечения (табл. 3). В группе стандартной терапии его исходный уровень значимо не изменился, а при назначении даларгина и ЛТ и, особенно, их совместном применении, существенно снизился – как на 10-й, так и на 90-й дни.
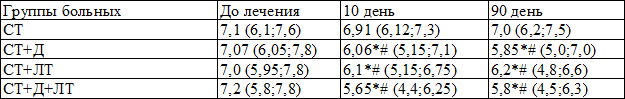
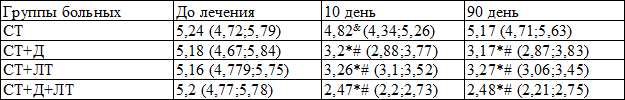
Данные, полученные при динамическом наблюдении за уровнем гликированного гемоглобина, представлены в табл. 4. Исходные значения исследуемого показателя в группе стандартно терапии не претерпели статистически значимых изменений. При включении в терапию даларгина и ЛТ отмечено снижение содержания в крови HbA1c (p<0,001), особенно при их сочетанном применении. Указанный эффект наблюдался как на 10-й, так и на 90-й день наблюдения.
Таблица 3. Динамика уровня С-пептида (нг/мл) у больных ИБС с МС при лечении
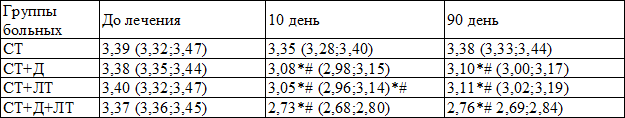
Таблица 4. Динамика уровня HbA1c (%) у больных ИБС с МС при лечении
В табл. 5 и на рис. 1 представлено состояние инсулинорезистентности у больных сравниваемых групп, определенное с помощью индекса HOMA, которое представляет особый интерес для оценки состояния углеводного обмена у больных с МС В группе стандартной терапии к концу стационарного периода лечения отмечено снижение индекса HOMA на 8% (p=0,019), однако на 90-й день отличие от исходного уровня оказалось на уровне тенденции (р=0,053). При включении в терапию даларгина и ЛТ произошло снижение (примерно в равной степени) данного показателя как на 10-й, так и на 90-й день – на 36-38% (p<0,001). Ещё более значительное уменьшение индекса HOMA-IR (на 52%) наблюдалось в группе больных, получавших комбинированную терапию (даларгин вместе с ЛТ) – как на 10-й, так и на 90-й дни (p<0,001).
Таблица 5. Динамика индекса HOMA-IR (eд) у больных ИБС с МС при лечении
В настоящее время считается, что инсулинорезистентность является не только одним из важнейших компонентов МС в его современном понимании, но и ключевым фактором развития сердечно-сосудистой патологии. В связи с этим разработка методов преодоления инсулинорезистентности, как ожидается, может принести вполне ощутимую пользу для профилактики наиболее актуальных сердечно-сосудистых заболеваний – атеросклероза и ИБС.
Как было показано ранее [9], использование НИЛИ в лечении больных ИБС с сахарным диабетом 2-го типа оказывает более выраженное положительное влияние на состояние углеводного обмена (снижение уровня глюкозы, HbA1c, индекса HOMA), чем стандартная медикаментозная терапия. Влияние же даларгина на состояние инсулинорезистентности при МС изучено пока недостаточно. Полученные нами данные, свидетельствующие о возможности эффективной коррекции гиперинсулинемии при МС с помощью комбинированного применения даларгина и лазеротерапии, могут послужить основанием для проведения более широкомасштабных исследований в этом направлении.
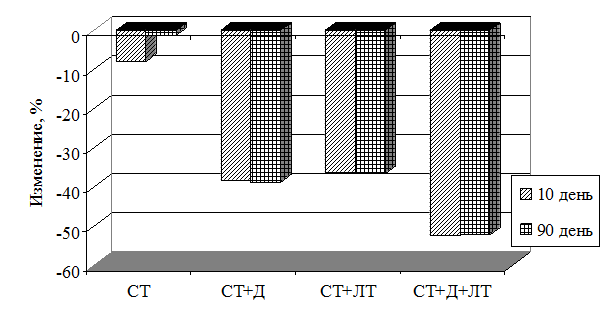
Рис. 1. Изменения индекса HOMA-IR в сравниваемых группах при лечении (в % от исходного)
Выводы
1. Наличие метаболического синдрома у больных ИБС ассоциируется с повышением в крови уровня инсулина, С-петида, гликированного гемоглобина.
2. В отличие от стандартной медикаментозной терапии, проводимой при хронической ИБС, совместное применение низкоинтенсивного лазерного излучения и даларгина способствует снижению инсулинорезистентности и может более широко применяться в клинической практике.
