В рекомендациях Всероссийского научного общества кардиологов (ВНОК) по диагностике и лечению хронической сердечной недостаточности (ХСН) сообщается, что более 55% пациентов с клиническими проявлениями недостаточности кровообращения имеют нормальную или практически нормальную сократимость миокарда (фракция выброса более 50%), что говорит о диастолической функции левого желудочка. Если говорить о лечении диастолической ХСН, то, к сожалению, четких рекомендаций и схем терапии таковой в настоящее время не существует. Европейское общество кардиологов опубликовало лишь общие направления терапии больных с диастолической ХСН, которые требуют коррекции с точки зрения современных воззрений на патогенез этого заболевания [11, 13]. Таким образом, коррекция диастолической хронической сердечной недостаточности требует дальнейшего изучения.
Цель - изучить состояние центральной гемодинамики и сократительной функции сердца, а также вариабельность сердечного ритма у женщин с учетом функции щитовидной железы до и после назначения лозартана.
Материалы и методы. В исследование были включены 150 женщин в возрасте от 32 до 65 лет, из них 110 - с клиническими симптомами I-III функционального класса (ФК) ХСН II-А стадии по классификации Нью-Йоркской Ассоциации сердца (NYHA) и измененной функцией левого желудочка миокарда (ЛЖ). При исследовании пациенток учитывались наличие хронической сердечной недостаточности, повышенная или пониженная функция щитовидной железы (ЩЖ) и возраст. В зависимости от состояния функции щитовидной железы и наличия ХСН, все обследуемые были разделены на четыре группы.
В первую группу (контрольную) вошли практически здоровые женщины –– 40 человек; во вторую группу были включены 30 пациенток с повышенной функцией ЩЖ и признаками ХСН I–III ФК; в третьей группе –– 40 больных с пониженной функцией ЩЖ и ХСН I–III ФК, четвертую группу представляли 40 пациенток с ХСН I-III ФК без нарушения функции ЩЖ.
Лозартан назначали исследуемым женщинам (кроме группы контроля) согласно схеме – стартовая доза 50 мг с учетом артериальной гипертензии и диастолической функции, повторное исследование проводили через 12 месяцев. Пациентки с дисфункцией ЩЖ, представленные в исследовании второй и третьей группой, оценивались до и после назначения лозартана. Базальный уровень тиреотропного гормона (ТТГ, норма –– 0,23-3,4 мЕд/мл), свободного тироксина (св. Т4, норма –– 10-23,2 пмоль/л) и свободного трийодтиронина (св.Т3, норма –– 2,5-7,5 пмоль/л) в крови у исследуемых пациенток проводился иммуноферментным методом на автоматическом анализаторе (спектрофотометре) Benchmark Plus («BioRad», Франция) с использованием реактивов фирмы «Алкор–Био» (Россия).
Объем ЩЖ определялся методом стандартного ультразвукового сканирования во всех четырех группах, что позволило исключить ошибки, возможные при пальпации. Эхокардиографическое исследование, включающее двухмерный режим, М-режим и доплер-эхокардиографию, было проведено с применением ультразвукового сканера General Electric Vivid 3.0 (General Electric Healthcare, США) с датчиком 2-5 МГц. Статистическую обработку результатов исследования проводили согласно общепринятым методам статистики с определением медианы (Me), 25 и 75 перцентилей. Сравнение групп проводили с использованием непараметрических критериев Kruskal-Wallis и Mann-Whitney. Корреляционный анализ осуществляли с помощью коэффициента ранговой корреляции Spearman. Статистически достоверными считали различия, соответствующие p<0,05.
Результаты и обсуждение. Известно, что нарушение диастолической функции левого желудочка (ЛЖ) часто предшествует нарушению систолической функции и может приводить к появлению и нарастанию признаков ХСН даже в тех случаях, когда такие показатели, как фракция выброса (ФВ), ударный, минутный объем крови, сердечный индекс еще не изменены. Снижение способности стенок миокарда к расслаблению проявляется на ранних этапах заболевания [8, 6]. На диастолическое наполнение сердца оказывают влияние множество кардиальных и экстракардиальных факторов, таких как длительно существующая артериальная гипертензия и болезни эндокринной системы. В настоящее время, среди эндокринных заболеваний, влияющих отрицательно на диастолическую функцию ЛЖ на первое место можно поставить дисфункцию щитовидной железы. [10, 13]. Назначение лозартана было обусловлено тем, что данный препарат достоверно улучшал диастолическую функцию при таком эндокринном заболевании, как сахарный диабет, был знаком практикующим терапевтам и кардиологам, присутствовал почти во всех аптеках, принимался один раз в сутки.
Исследуемые женщины с гипофункцией щитовидной железы отличались от пациенток с гиперфункцией щитовидной железы по уровню гормонов, но были сопоставимы по возрасту (табл. 1).
Для коррекции диастолической функции ЛЖ использовался большой класс различных препаратов, но лозартан был выбран не случайно, т.к. в многочисленных исследованиях он доказал свой положительный эффект по улучшению гемодинамических показателей сердца. Так, например, в исследовании LIFE у больных, получавших лозартан, достоверно (p<0,0001) уменьшалась гипертрофия левого желудочка (ГЛЖ); улучшение прогноза в группе лозартана объяснялось тем, что ГЛЖ является независимым фактором развития сердечно-сосудистых осложнений. Также лозартан снижал пульсовое артериальное давление в аорте на 28 мм рт. ст., что было связано со способностью лозартана улучшать упругоэластические свойства сосудов. Таким образом, результаты исследования LIFE показали, что лозартан эффективнее уменьшал риск сердечных осложнений и смертности по сравнению с атенололом у больных артериальной гипертензией и ГЛЖ [14, 21].
Таблица 1. Сравнительная характеристика пациенток с дисфункцией щитовидной железы до начала лечения
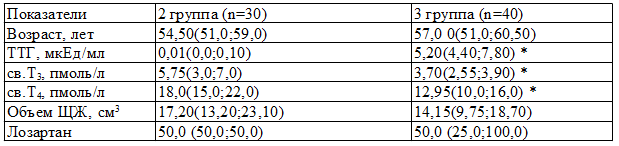
Примечание: *– p<0,05 для женщин с гипофункцией щитовидной железы до назначения лозартана
Таблица 2. Гемодинамические показатели регуляции сердца у женщин с хронической сердечной недостаточностью и гипофункцией щитовидной железы до и после назначения лозартана
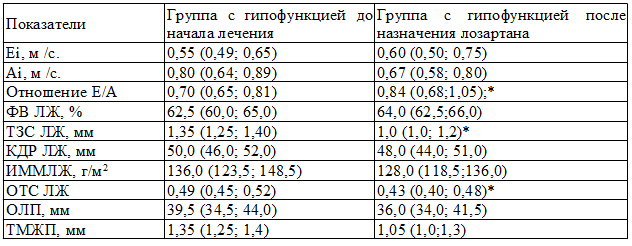
Примечание: Ei, м/c – пиковая скорость раннего наполнения левого желудочка; Ai, м/c.– пиковая скорость позднего наполнения левого желудочка; E/A, – соотношение пиковых скоростей; ФВ ЛЖ % – фракция выброса левого желудочка; ТЗС ЛЖ, мм – толщина задней стенки левого желудочка; ТМЖП, мм – толщина миокарда левого желудочка; КДР ЛЖ, мм – конечно–диастолический размер левого желудочка; ИММ ЛЖ, г/м2 – индекс массы миокарда левого желудочка; ОТС ЛЖ – относительная толщина стенки левого желудочка; ОЛП, мм – объем левого предсердия; DT, мс – время замедления раннего диастолического наполнения ЛЖ IVRT, мс – время изоволюмического расслабления ЛЖ; *- p<0,05 для группы с гипофункцией щитовидной железы после назначения лозартана
Анализируя табл. 2, было замечено, что у пациенток с гипофункцией щитовидной железы были выявлены изменения сердечно-сосудистой системы после приема лозартана, сходные с результатами данного исследования: уменьшение гипертрофии ЛЖ, улучшение диастолической функции левого желудочка. ГЛЖ хоть и уменьшалась, но продолжала сохраняться на фоне уменьшения индекса массы миокарда левого желудочка (ИММ ЛЖ), и относительной толщины стенки ЛЖ (ОТС ЛЖ) (p<0,05).
В результате исследования вариабельности сердечного ритма (ВСР) было выявлено повышение RMSSD у женщин с гипофункцией ЩЖ, принимавших лозартан, что свидетельствовало об улучшении работы парасимпатической системы у больных с гипофункцией ЩЖ, т.е. назначение лозартана положительно влияло на работу нейрогуморального отдела центральной нервной системы. После приема лозартана было также обнаружено увеличение волн высоких частот HF%%, незначительное снижение VLF%%, повышение ИВР, повышение RMSSD, PNN 50%,снижение SDNN у пациенток с гипофункцией ЩЖ, однако, не смотря на улучшение показателей ВСР, единственным достоверным показателем был HF%%-показатель волн высоких частот (табл. 3) (p<0,05) [2-4].
Таблица 3. Показатели вегетативной регуляции сердца у женщин с хронической сердечной недостаточностью и гипофункцией щитовидной железы до и после назначения лозартана
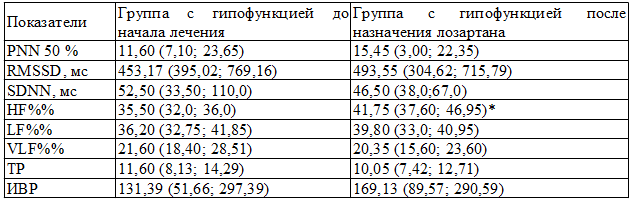
Примечание: RMSSD мс – квадратный корень из средней суммы квадратов разностей между соседними NN - интервалами; PNN 50 % – значение NN50, деленное на общее число NN-интервалов; SDNN мс – стандартное отклонение всех NN–интервалов; ТР-триангулярный индекс – общее количество
NN – интервалов, деленное на высоту гистограммы всех NN – интервалов с шагом 7,8125 мс ; LF, %% – мощность колебаний ЧСС в низкочастотном диапазоне от 0, 05 до 0, 15 Гц; HF ,%%– мощность колебаний ЧСС в высокочастотном диапазоне от 0,15 до 0,4 Гц; VF%% – мощность колебаний ЧСС в сверхнизкочастотном диапазоне от 0,0033 до 0,4 Гц; *- p<0,05 для группы с гипофункцией щитовидной железы после назначения лозартана
Клинические исследования больных показали, что благоприятные эффекты лозартана во многом были обусловлены нормализацией функции эндотелия, которая утрачивалась по мере прогрессирования сердечно-сосудистой недостаточности. Блокада рецепторов ангиотензина I приводила к снижению продукции супероксидных радикалов, которые повреждали эндотелиоцит, а стимулирование рецепторов ангиотензина II способствовало повышению локального синтеза оксида азота. Влияние лозартана на сердце через уменьшение ГЛЖ и восстановление эндотелиальной функции, вела к повышению диастолической функции ЛЖ и уменьшению проявлений ХСН. В данном исследовании назначение лозартана у пациенток с гиперфункцией ЩЖ также уменьшало гипертрофию левого желудочка (снижались ИММ ЛЖ, ОТС, ТЗСЛЖ) и повышало диастолическую функцию ЛЖ. Диастолическая функция ЛЖ у пациенток второй группы, с гиперфункцией ЩЖ, вернулась в пределы возрастной нормы, т.е. после назначения лозартана отношение E/A≥1(p<0,05) (табл. 4).
Таблица 4. Гемодинамические показатели регуляции сердца у женщин с хронической сердечной недостаточностью и гиперфункцией щитовидной железы до и после назначения лозартана
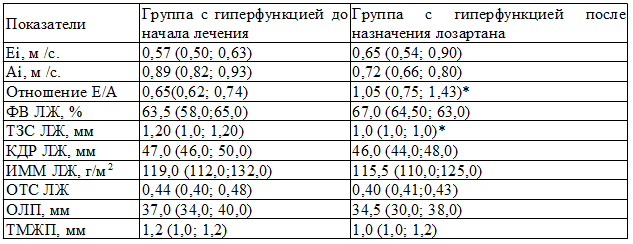
Примечание: *- p<0,05 для группы с гиперфункцией щитовидной железы после назначения лозартана
В результате исследования ВСР у женщин с гиперфункцией ЩЖ на фоне приема лозартана было выявлено улучшение работы парасимпатической системы, т.е. увеличивался RMSSD, снижался низко - частотный компонент SDNN, увеличивался показатель волн высоких частот HF%% (p< 0,05) [5, 6]. В той же группе больных в общей мощности спектра было выявлено достоверное снижение волн сверхнизких частот - VLF%% (симпатического маркера) (табл.5). Однако в группе с гиперфункцией ЩЖ парасимпатический показатель PNN50% уменьшался, тогда, как в группе с гипофункцией ЩЖ данный показатель увеличивался, т.е. на работу парасимпатической системы оказывал неблагоприятное воздействие избыток L-тироксина [1, 2].
Таблица 5. Показатели вегетативной регуляции сердца у женщин с хронической сердечной недостаточностью и гиперфункцией щитовидной железы до и после назначения лозартана
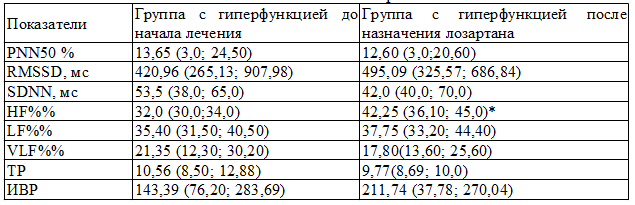
Примечание: *- p<0,05 для группы с гиперфункцией щитовидной железы после назначения лозартана
Выводы
1. Исследование вариабельности сердечного ритма у женщин с хронической сердечной недостаточностью, гипо- и гиперфункцией щитовидной железы выявило улучшение показателя RMSSD в обеих группах после назначения лозартана, т.е. происходило уменьшение симпатического тонуса и повышение парасимпатической активности на фоне приема препарата.
2. В результате проведенного исследования показатели ВСР - RMSSD, LF%%, , HF%% увеличились, а SDNN, VLF%% уменьшались после приема лозартана, причем показатель волн высоких частот - HF%% был единственным достоверно выявленным благоприятным маркером компенсации.
3. В результате назначения лозартана происходило улучшение диастолической функции левого желудочка как у пациенток с гипофункцией, так и с гиперфункцией щитовидной железы, что доказывало целесообразность назначения лозартана у пациенток с заболеваниями щитовидной железы.
