Введение. В России обстановка по туберкулезу ухудшилась в начале 1990-х годов, а эпидемия остановлена только к концу 2000 г. на достаточно высоких показателях заболеваемости, смертности и распространенности этой болезни [4]. На фоне возросшей заболеваемости легочным процессом и относительной стабилизации внелегочного [3] в структуре последнего ведущая роль принадлежит мочеполовому [2]. Запоздалое выявление определяет значительную долю распространенных и осложненных форм туберкулёза мочеполовых органов (ТМПО). Наиболее часто выполняемым оперативным вмешательством является нефрэктомия (50-80%) [1]. За последние годы существенно изменилось материальное состояние службы, противотуберкулезные учреждения переоснащены лечебно-диагностическим оборудованием, внедрены современные методы лабораторной, лучевой, эндоскопической диагностики туберкулеза, улучшилось обеспечение лекарственными препаратами первого и второго ряда. И в то же время произошли существенные изменения в системе организационных мероприятий по активному выявлению экстрапульмональных форм заболевания. Для Ставропольского края, который является приграничным и отличается интенсивностью миграционных потоков, туберкулез всех локализаций является важной медико-социальной проблемой. Поэтому повышение качества и увеличение объемов мероприятий по профилактике и выявлению заболевания на ранних стадиях, внедрение новых методов диагностики и лечения представляется весьма актуальным.
Цель исследования. Оценить эффективность комплекса организационных мероприятий в учреждениях общей лечебной сети (ОЛС) Ставропольского края, внедренных в 2006 г. для обеспечения своевременного выявления мочеполового туберкулеза, изучить основные эпидемиологические тенденции с 2001 по 2012 г.
Материалы и методы исследования. При непосредственном участии специалистов Краевого клинического противотуберкулёзного диспансера (ККПТД) 29 марта 2006 г. разработан и издан совместный приказ Министерства здравоохранения и Территориального управления Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ставропольскому краю №01-05/118 «По дальнейшему совершенствованию своевременного выявления туберкулеза внелегочных локализаций в Ставропольском крае» (в дальнейшем – Приказ). В приказе выделены и регламентированы «группы риска» в развитии ТМПО, проведение ежегодных профилактических осмотров этих пациентов с выполнением клинического минимума. Для реализации приказа осуществляли регулярные выезды в районы края кураторских фтизиатрических бригад, в состав которых включены специалисты по внелегочному туберкулезу (офтальмолог, уролог, ортопед, гинеколог). В задачи кураторов входили своевременная диагностика всех существующих форм туберкулеза, организация контроля над лечением больных, обеспечение стабильного функционирования лабораторных служб, обеспечение необходимыми лекарствами больных туберкулезом.
Для изучения эпидемиологии, закономерностей выявления и установления диагноза различных форм ТМПО в Ставропольском крае использованы данные полицевых (персональных) регистров впервые выявленных больных туберкулезом, начиная с 2001 г. Постоянное население края составляло на 1.12.2012 г. 2707,3 тыс. чел., что позволяет говорить о приемлемом уровне репрезентативности данных.
Подвергнуты анализу сведения о 593 (у 171 в моче выявлены микобактерии туберкулёза (МБТ) впервые выявленных больных ТМПО, зарегистрированных в период с 1 января 2001 г. по 31 декабря 2012 г. Пациенты разделены на 2 группы в зависимости от временного интервала наблюдения. Первую (контрольную) составили 245 человек, выявленных в сроки с 2001 до 2006 г. (I период, до Приказа), вторую (основную)- 348, обследованных в 2007-2012 г. (II период, после Приказа). Выделение данных периодов имеет как формальные основания (укрупнение временных интервалов для сглаживания статистических аберраций), так и соответствует изменениям в состоянии фтизиатрической службы в регионе. Использованы оснащение отделения туберкулезного для больных урогенитальным туберкулезом ККПТД, лабораторий (биохимической, иммунологической, клинической, патоморфологической, бактериологической, радиоизотопной), кабинета ультразвукового исследования, отделения функциональной диагностики. Комплекс обследования включал клинический анализ крови, общий анализ мочи, пробу Нечипоренко, биохимический анализ крови (креатинин, мочевина, общий белок, сахар, электролиты), пробы Реберга, Зимницкого. Всем больным выполнены люминисцентная микроскопия, посевы мочи на плотные питательные среды на МБТ и неспецифическую флору. Рентгенологические методы состояли из обзорной и экскреторных урограмм, по показаниям – компьютерной томографии почек. Изучение парциальной функции почек и уродинамики верхних мочевых путей проведено с помощью динамической и статической сцинтиграфии. Состояние органов дыхания оценено на основании стандартного рентген–томографического обследования.
Статистическая обработка материала проведена с помощью программы GraphPadInStat v 3.0. с применением методов параметрической и непараметрической статистики.
Результаты и обсуждение. Установлено, что c 2001 по 2006 г. уровень заболеваемости ТМПО колебался незначительно, не превышая 1,4 на 100 тыс. населения. При реализации мер, направленных на совершенствование выявления ранних форм мочеполового туберкулёза, отмечен существенный прирост количества заболевших с 2006г. с пиком заболеваемости в 2007 г. – 2,4 на 100 тыс. населения, со стабилизацией заболеваемости 2,07- 2,2 на 100 тыс. населения.
Для объективной оценки уровня напряженности эпидемиологической ситуации по ТМПО в Ставропольском крае выполнен анализ показателей заболеваемости туберкулезом, в т.ч. внелегочным и мочеполовым, в зависимости от периода наблюдения (табл.1).
Таблица 1. Заболеваемость туберкулезом в Ставропольском крае в 2001-12 гг.
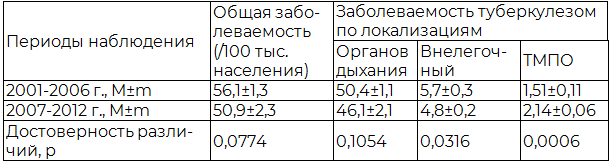
Анализ динамики заболеваемости ТМПО за исследуемый период показал, что на фоне снижения общей заболеваемости туберкулезом с 56,1±1,3 на 100 тыс. в контрольной группе до 50,9±2,3 на 100 тыс. в основной, происходило снижение заболеваемости внелегочными формами туберкулеза (ВЛТ) с 5,7±0,3 до 4,8±0,2 на 100 тыс. населения в 2012 г. (p<0,05). Одновременно отмечен достоверный рост заболеваемости (выявляемости) ТМПО в основной группе, когда проводилась работа по его активному выявлению, с 1,51±0,11 до 2,14±0,06 на 100 тыс. (p<0,05).
Динамика и доля различных форм туберкулеза мочеполовой системы, выявленных в Ставропольском крае в 2001-2012 г., в структуре ВЛТ отражена в табл. 2.
Таблица 2. Динамика и структура (по средним значениям в группе) различных форм туберкулеза мочеполовой системы за 2001-2012 г., выявленных в Ставропольском крае
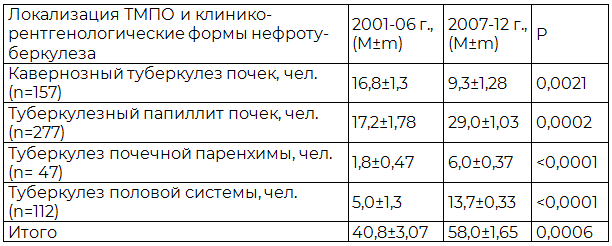
Показано, что у больных нефротуберкулезом контрольной группы преобладали деструктивные формы. Средняя величина показателя кавернозного туберкулеза почек (n=157) составила в первом периоде 16,8±1,3, во втором – снизилась до 9,3±1,28% (p<0,05). Как результат активной работы по раннему выявлению одновременно выросли показатели мало- и недеструктивных форм ТМПО: туберкулез почечной паренхимы (n=47) с 1,8±0,47 до 6,0±0,37 и средняя величина туберкулёзного папиллита (n=277) с 17,2±1,78 до 29,0±1,03 (p<0,05). Также в основной группе достоверно (p<0,05) отмечен рост показателей полового туберкулёза (n=112) с 5,0±1,3, когда выявление туберкулеза половой системы было относительно низким, до 13,7±0,33.
Также в результате проведения активных мероприятий по формированию и обследованию групп риска в крае существенно повысилось качество лабораторного подтверждения диагноза. Так, если в контрольной группе кавернозный туберкулез почек почти в трети случаев диагностировался клинико-рентгенологически (34,42±2,14%) , то в основной – только в 14,03±3,9% (р=0,001). При этом почти в три раза возросло количество случаев подтверждения диагноза методом люминисцентной микроскопии (7,6±3,35%) в контрольной против 20,37±4,8% в основной группах (р=0,005), в пять раз – методом посева на плотные среды (3,83±1,24% против 19,57±4,83%) (р=0,002). Морфологически диагноз в контрольной группе верифицирован у 54,15±2,69% пациентов, а в основной - у 42,2±6,31% больных (р<0,05), что объясняется снижением числа больных с впервые выявленными запущенными деструктивными формами процесса, потребовавших оперативного лечения.
Значительно уменьшилась доля впервые выявленных больных туберкулезным папиллитом почек, диагноз которым установлен лишь на основании клинической и рентгенологической картины заболевания. Так, в контрольной группе таких больных было 42,48±1,21%, а в основной – всего 14,48±13,07%(р=0,00001). В то же время увеличилось число случаев диагностики заболевания методом люминисцентной микроскопии с 29,57±3,94% в 1 периоде до 35,25±3,72% во втором (р=0,0017). Бактериологический метод исследования стал основой для постановки диагноза туберкулезного папиллита в 19,87±2,67% случаев в контрольной и в 16,6±1,55% в основной. В 4 раза выросло количество больных с гистологически верифицированным диагнозом (6,27±4,8% в периоде 2001-06гг. и 24,65±2,66% в 2007- 12гг. (р=0,0074) и в 9,03±4,33% случаев туберкулез почечного сосочка подтвержден методом молекулярно-генетической (МГМ) диагностики.
Все случаи туберкулёза почечной паренхимы установлены на основании выявления в моче МБТ методом посева. В основной группе количество впервые выявленных больных в год оказалось в 3,3 раза больше и составило в среднем 6,0±0,37, тогда как в контрольной1,83± 0,48 случаев (р<0,0001).
Основным методом диагностики полового туберкулеза был и остается морфологический (в 1 периоде 86,9 ±8,73% и 78,15±2,39% во 2 периоде). В 11,1-13,1% случаев диагноз подтвержден люминисцентной микроскопии операционного материала.
В последнее время активно разрабатываются новые диагностические и лечебные технологии, позволяющие улучшить раннюю диагностику и обеспечить качественно новые подходы к лечению мочеполового туберкулеза. В 2009 г. внедрение в практику МГМ исследования операционного материала позволило во втором периоде у 9,57%±4,43 больных, оперированных по поводу абсцедирующего орхоэпидидимита и не имеющих четких морфологических признаков туберкулезного воспаления, подтвердить специфическую этиологию заболевания. Анализ методов верификации диагноза показывает, что результаты лабораторной диагностики туберкулёза зависят от уровня организационно-методических и управленческих мероприятий: качества работы врачей общей лечебной сети и фтизиатрической службы, квалификации лаборантов, наличия соответствующей материально-технической базы. Проблемой являются недостатки на всех этапах обследования, снижающие качество специализированной помощи. Основой повышения уровня диагностики ТМПО является организация комплексных, синхронизированных и согласованных действий специалистов различных направлений, сотрудничающих по выявлению туберкулёзной инфекции.
Заключение. Таким образом, усовершенствование системы выявления ТМПО привело к повышению показателя заболеваемости за 2007-2012 гг., что отражает истинную эпидемиологическую ситуацию в крае. Результатом внедрения разработанной модели организационно-методических мероприятий, планомерной совместной работы с общей лечебной сетью стало изменение структуры клинических форм нефротуберкулёза, выявление заболевания на ранних стадиях, предупреждение развития распространенных процессов. Активное выявление больных фтизиоурологического профиля предусматривает целенаправленное обследование лиц с высоким риском заболевания ТМПО.
