Введение. За последние десятилетия, как в странах Западной Европы, так и в России, отмечается увеличение доли лиц старше 65 лет в общей популяции. Артериальная гипертензия, по различным оценкам, встречается у 40-60% лиц старше 60 лет и является фактором риска развития поражения органов - «мишеней» и связанных с ними осложнений — церебральных, коронарных, когнитивных, почечных, приводящих к росту инвалидизации и смертности пациентов данной возрастной группы. При сочетании артериальной гипертензии и сахарного диабета 2 типа риск развития кардиальных осложнений и прогрессирования сердечной недостаточности многократно возрастает [1]. Существует целый ряд ассоциированных с сахарным диабетом 2 типа механизмов прогрессирования хронической сердечной недостаточности. Среди них – кардиоваскулярная нейропатия, диабетическая нефропатия, инсулинорезистентность и эндотелиальная дисфункция, нарушения системы гемостаза и гиперпродукция провоспалительных цитокинов [2]. Вместе с тем, вклад этих механизмов в формировании артериальной гипертензии и ишемической болезни сердца, у больных с сахарным диабетом имеет определенные различия. Характерная для больных сахарным диабетом совокупность морфофункциональных и биохимических изменений миокарда, которую принято называть диабетической кардиомиопатией, приводит как к нарушению диастолических процессов, так и к нарушению сократительной способности миокарда [3].
Также известно, что артериальная гипертензия у пожилых лиц, страдающих сахарным диабетом характеризуется следующим рядом особенностей: нарушением циркадного ритма артериального давления (АД), недостаточным снижением АД в ночное время, изолированной систолической артериальной гипертензией, изолированной диастолической артериальной гипертензией, что приводит к более раннему поражению органов-мишеней [2,3].
Цель исследования - изучить особенности течения артериальной гипертензии (АГ) и хронической сердечной недостаточности (ХСН) у пожилых лиц, страдающих сахарным диабетом 2 типа.
Материалы и методы исследования. Основой для настоящей работы послужили наблюдения за 52 больными пожилого возраста с различными стадиями ХСН и АГ. Все пациенты были распределены на 2 группы. В первую вошли больные с сахарным диабетом 2 типа в сочетании с ХСН и АГ, во вторую группу вошли пожилые пациенты с АГ и ХСН, без нарушения углеводного обмена (табл. 1). Критериями включения были: возраст 65–78 лет; исходный уровень систолического АД (САД) 140–179 мм рт. ст. и диастолического АД (ДАД) — 90–109 мм рт. ст.; наличие у пациента клинических и инструментальных признаков сердечной недостаточности в покое и/или при нагрузке. Для больных хронической сердечной недостаточностью лабораторным маркером служил уровень мозгового натрий-уретического пептида (BNP) в сыворотке крови более 250 пг/мл. Критерии исключения: вторичная АГ; острые сердечно-сосудистые заболевания, наличие тяжелой сопутствующей патологии. Среди включенных в обследование было 27 мужчин и 25 женщин. Средний возраст больных составил 70,3 ± 6,2 года.
Всем пациентам проводилось обязательное клинико-инструментальное обследование в соответствии с требованиями стандартов обследования больных АГ и ХСН. Диагноз АГ устанавливали на основании критериев классификации Российского медицинского общества по артериальной гипертонии и Всероссийского научного общества кардиологов [4]. Диагноз ХСН устанавливали на основании критериев классификации ХСН ОССН [5].
Мониторирование ЭКГ и АД проводилось в течение не менее чем 24 часов с помощью прибора «Кардиотехника – 4000 АД». Мониторирование ЭКГ производилось по записи 3-х модифицированных отведений V4, Y, V6, АД измерялось с частотой 1 раз каждые 15 мин. в течение дня, 1 раз каждые 30 мин. ночью. Выраженность двухфазного ритма АД оценивали по СИ САД и ДАД с использованием традиционных критериев определения выраженности двухфазного ритма: диппер при величине СИ 10–20%, нон-диппер – СИ 0–10%, найт-пикер – СИ<0, овер-диппер – СИ>20%. Определенным суточный ритм АД считали в случае, если САД и ДАД имели одинаковые качественные характеристики. В противном случае суточный профиль считали неопределенным. Расшифровка данных проводилась при помощи программы, поставляемой с кардиомонитором. При расшифровке исследовалась средняя ЧСС в течение суток, циркадный индекс, общая оценка вариабельности ритма, общее количество наджелудочковых, желудочковых экстрасистол, пароксизмов нарушения ритма сердца. Во время мониторирования ЭКГ выполнялись пробы на переносимость физической нагрузки, наличие ишемических изменений.
Эхокардиографическое исследование выполнялось на аппарате «Logiq 500» («General Electric») по стандартной методике для определения структурного и функционального состояния миокарда.
Тест для определения уровня мозгового натрийуретического гормона (BNP) в плазме крови для верификации ХСН проводился на аппарате СOBAS E (Швейцария).
Статистическую обработку данных проводили с использованием программы Statistica 5.0.
Таблица 1. Клиническая характеристика основной и обследованной групп
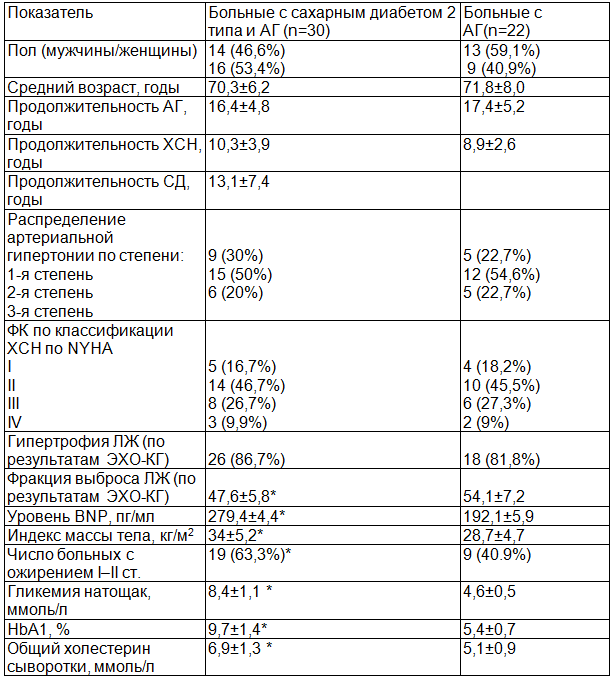
Примечание: * p<0,05 в сравнении с гр.АГ.
Результаты и их обсуждение
Распределения пациентов при традиционной оценке выраженности двухфазного ритма АД представлены на рис. 1. Одинаковыми качественными характеристиками суточных колебаний САД и ДАД характеризовались 69,2% больных в группе наблюдения, при этом частота неопределенного суточного ритма АД (разные качественные категории САД и ДАД) была достоверно выше у больных СД и ХСН (42,0% против 22,6% у пациентов без СД, р<0,05). Кроме того, среди пациентов с СД достоверно реже, чем у больных без диабета, встречался сохраненный двухфазный ритм АД (11,6% против 38,7%, р<0,001).
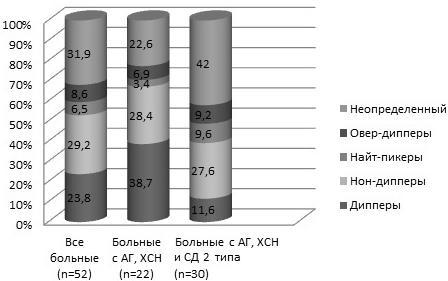
Рис. 1. Распределение пациентов в зависимости от характера суточного профиля АД.
В общей группе наблюдения диспропорциональный суточный ритм АД отмечен у 86% пациентов и достоверно чаще – у больных СД (28,4% против 12,6% у пациентов без диабета, р=0,002). Среди пациентов без диабета 86,2% больных характеризовались пропорциональным ночным изменением АД. Несмотря на отсутствие достоверных различий по уровню АД, больные СД по сравнению с пациентами без диабета характеризовались более высоким уровнем САД как в среднем за сутки (154±6,7 против 145±5,4 мм рт. ст., р<0,05), так и в дневные (165,4 ±6,2 против 149,2±3,6 мм рт. ст., р<0,05) и ночные (140±4,8 против 139,4±2,3 мм рт. ст., р<0,05) часы, а также достоверно более высоким пульсовым АД во все временные интервалы (сутки 67,4±5,1 против 52,2±3,4, день 62,6±4,7 против 52,1±5,0, ночь 67,2±6,0 против 55,1±5,3 мм рт. ст., во всех случаях p<0,05) (табл. 2).
При проведении корреляционного анализа была выявлена достоверная прямая корреляционная связь между величиной коэффициента пропорциональности и СИ пульсового АД (r=0,69, p<0,0001) и обратная – между коэффициентом пропорциональности и величиной ночного пульсового АД (r=0,41, p<0,0001).
Таким образом, низкие значения коэффициента пропорциональности в известной мере могут быть маркером отсутствия ночного снижения пульсового АД.
Сведения о недостаточной степени ночного снижения АД у больных сахарным диабетом содержатся во многих литературных источниках [5-7], что связывается с нарушенным автономным тонусом [9], включая снижение барорецепторной функции синокаротидной и аортальных зон и ограничение деформирующих свойств крупных сосудов [7], а также с наличием диабетической нефропатии с присущими ей расстройствами симпатической иннервации почек [8,9, 12]. Полученные нами данные подтвердили справедливость этого положения.
Таблица 2. Параметры суточного мониторирования артериального давления у пациентов с артериальной гипертензией и хронической сердечной недостаточностью
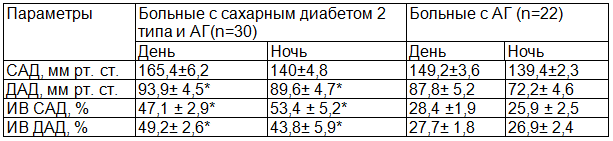
Примечание: * р < 0,05 в сравнении с гр.АД; ИВ — индекс времени.
При оценке влияния АГ, сочетающийся с СД на функцию почек, нами было установлено, что при одинаковом характере суточного профиля САД пациенты с сопутствующим сахарным диабетом 2 типа характеризовались более тяжелыми нарушениями функции почек, которое проявлялось снижением скорости клубочковой фильтрации, повышением уровня креатинина, более выраженной у больных первой группы (табл. 3).
Таблица 3. Функциональное состояние почек у пациентов с артериальной гипертензией и хронической сердечной недостаточностью

Примечание: * р < 0,05 в сравнении с гр.АД и ХСН.
Результаты ЭхоКГ обследования выявили, что в группе больных, страдающих АГ и ХСН с нарушением углеводного обмена, отмечались более низкие показатели ФВ ЛЖ, пиковой скорости трансмитрального диастолического потока Е (VЕ) , отношения пиковых скоростей трансмитральных диастолических потоков Е/А (табл. 3). Данная особенность подтверждает наши представления об отягощающей роли сахарного диабета в течении кардиальной патологии.
Таблица 4. Параметры эхокардиографии у пациентов с артериальной гипертензией и хронической сердечной недостаточностью

Примечание: * р < 0,05 в сравнении с гр.АД ; КДР — конечный диастолический размер; ЛЖ — левый желудочек; ЗС — задняя стенка; ФВ — фракция выброса; ЛП — левое предсердие; VЕ — пиковая скорость трансмитрального диастолического потока Е; VА — пиковая скорость трансмитрального диастолического потока А; Е/А — отношение пиковых скоростей трансмитральных диастолических потоков Е и А; DTЕ — время замедления трансмитрального диастолического потока Е; IVRT — время изоволюметрического расслабления.
Таким образом, в группе больных с сахарным диабетом 2 типа, наблюдается совокупность морфофункциональных изменений миокарда, приводящая как к нарушению диастолических процессов, так и к нарушению сократительной способности миокарда, что во многом определяет прогрессирование сердечной недостаточности у данной категории больных.
Выводы
- У больных сахарным диабетом 2 типа и артериальной гипертензией чаще выявляется вариант суточного ритма АД с разными качественными характеристиками двухфазного ритма САД и ДАД, а также циркадного профиля АД и недостаточным снижением его в ночное время.
- У пациентов с сахарным диабетом 2 типа и сопутствующей артериальной гипертензией отмечаются более высоким уровнем САД как в дневные, так и в ночные часы, а также более высоким пульсовым АД во все временные интервалы.
- У больных с артериальной гипертензией и хронической сердечной недостаточностью на фоне сахарного диабета 2 типа, наблюдаются более низкие показатели, систолической и диастолической функции сердца, по сравнению с группой без нарушения углеводного обмена.
