В структуре женского бесплодия хронический сальпингоофорит (ХС) составляет от 35 до 68% [3,10], протекающий не только с нарушением гипоталамо-гипофизарно-надпочечниково-яичниковой системы (ГГНЯС) и лимбико-ретикулярного комплекса (ЛРК), но и трубно-перитонеальным бесплодием (ТПБ) [6,10]. Диагностика и лечение ТПБ стали боле успешными с введением в гинекологическую практику эндоскопических методов [3,7]. Несмотря на большое количество работ, посвящённых изучению клинической характеристики больных ХС, изучение коррелятивных взаимоотношений между лапароскопическими и клиническими данными у больных ХС представлены единичными работами, которые носят крайне противоречивый характер [1,4,5,7].
Цель исследования – изучить коррелятивные взаимоотношения между лапароскопическими и клиническими данными у больных ХС.
Материалы и методы исследования. Под нашим наблюдением находилось у 110 пациенток с ХС в возрасте от 21 до 38 лет (в среднем 34,2±1,7 лет), длительностью ХС от 1 до 5 лет (в среднем 3,9±1,2 года) и длительностью бесплодия от 1 года до 8 лет (в среднем 4,3±1,2 года). Первичное бесплодие было у 68 (61,8%), вторичное - у 42 (38,2%) больных.
Состояние центральной нервной системы (ЦНС) изучали методом электроэнцефалографии (ЭЭГ). ЭЭГ регистрировали на электроэнцефалографе фирмы «Nichon Konden» (США).
Ультразвуковое исследование малого таза проводили по стандартной методике с использованием трансабдоминального и трансвагинального датчиков частотой 3,5 и 5 МГц на аппарате «Toshiba SSA-240 A» (Япония) в фолликулиновую фазу цикла.
Гемодинамику в сосудах матки и яичников изучали с помощью аппарата «Aloka SSD-2000» (Япония) трансвагинальным датчиком с частотой 5,0 МГц на 5-8 день менструального цикла и оценивали следующие допплерометрические показатели: максимальную систолическую скорость кровотока (РК1), конечную диастолическую скорость кровотока (РК2), среднюю скорость кровотока (Avr), индекс резистентности (IR), пульсационный индекс (IР), систоло-диастолическое отношение (R).
Для оценки анатомического состояния маточных труб, матки, яичников использовалась лапароскопия с хромосальпингоскопией, проводимая лапароскопом фирмы «Karl Storz» (Германия) в первой фазе менструального цикла. Гистероскопию с целью уточнения состояния полости матки и эндометрия производили с помощью гистероскопа фирмы «Karl Storz» (Германия) с последующим соскобом эндометрия и его гистологического исследования.
Функцию яичников изучали по тестам функциональной диагностики (ТФД). Концентрации лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ) гормонов, пролактина (ПРЛ), эстрадиола (Е2), кортизола (К) и тестостерона (Т) в плазме крови определяли на 5-8-й, прогестерона (П) – на 20-22-й день менструального цикла. Концентрации ЛГ, ФСГ, ПРЛ в крови определяли с использованием тест-наборов «Иммунотек» (Чехия), Е2, П, К и Т в крови – наборами фирмы СП «Белорис» (Белоруссия).
Контрольную группу составили 20 здоровых женщин в возрасте от 25 до 38 лет (в среднем 32,4±1,3) с овуляторным менструальным циклом.
Для исключения мужского фактора бесплодия все супруги пациенток консультированы андрологом, произведено двукратное развернутое исследование эякулята.
Результаты исследований. У 110 (100%) больных жалобы были на бесплодие, у 92 (83,6%) боли тянущего, ноющего характера в низу живота, пояснично-крестцовой области, у 94 (85,3%) - снижение настроения, раздражительность, снижение работоспособности, дизритмичный, поверхностный сон, у 47 (42,7%) – повышенную вагинальную секрецию, у 37 (33,6%) аллергические реакции. У больных аллергологический индекс был в 1,7 раза (0,71±0,07) выше по сравнению с популяционной группой фертильных женщин (0,42±0,04, р<0,05).
28 (25,5%) больных перенесли в прошлом хламидиоз, 53 (48,2%) – смешанную трансмиссивную инфекцию: из них 19 (17,3%) – хламидиоз+трихомоноз, 21 (19,1%) – хламидиоз+микоплазмоз+уреаплазмоз, 13 (11,8%) – хламидиоз+гонорея.
Оперативные вмешательства на органах брюшной полости и малого таза были произведены у 39 (35,5%) больных, из них: аппендэктомия – у 21 (19,1%), резекция и ушивание яичника по поводу его апоплексии - у 10 (9,1%), тубэктомия по поводу внематочной беременности – у 14 (12,7%). Индекс оперативных вмешательств на органах брюшной полости и малого таза у больных составил 0,41±0,03. инфекционный индекс у больных в 2 раза (5,3±0,4) превышал нормативные показатели (2,5±0,5, р < 0,05).
Гинекологические заболевания в анамнезе были у всех 110 пациенток, из них: сальпингоофорит – у 110 (100 %), цервициты и эрозия шейки матки – у 56 (50,9%), эндометрит – у 17 (15,5%), кольпиты неспецифической и грибковой этологии – у 61 (55,5%).
Показатели морфограммы у всех больных не отличались от нормативных данных. Массо-ростовой индекс колебался в среднем составил 23,6±0,4, что не отличается от нормы (22,8±0,1, р>0,05).
Менархе колебалось от 11 до 15 лет, в среднем составляя 13,4±0,3 года, что не отличается от популяционной группы. У 45 (40,9%) больных выявлена альгодисменорея, у 23 (20,9%) – полименорея, у 19 (17,3%) – олигоменорея, у 4 (3,6%) - межменструальные кровянистые выделения, у 19 (17,2%) – нормальные менструации. Предменструальный синдром в виде тянущих, ноющих болей внизу живота, пояснично-крестцовой области, раздражительности, вспыльчивости, снижения работоспособности, повышенной сонливости, головных болей отмечен у 39 (35,5%) больных.
Внутриматочные вмешательства отмечены у 53 (48,2%) пациенток, из них у 17 (15,5%) - искусственный аборт, у 16 (14,5%) – инструментальное удаление остатков плодного яйца после самопроизвольного выкидыша, у 36 (32,7%) - гистеросальпингография. Индекс внутриматочных вмешательств составил 0,61±0,03. Установлена высокая корреляция между возникновением ХС и различными внутриматочными вмешательствами (r = + 0,83, р <0,05).
После прерывания беременности у 21 (19,1%) больной постабортный период осложнился острым сальпингоофоритом. У 39 (35,5 %) беременность закончилась родами. У 3 женщин из 39 роды были преждевременными, закончившиеся рождением мертвого плода. Послеродовый период у этих больных осложнился эндометритом. У 4 из 39 больных доношенная беременность осложнилась рождением детей с внутриутробной пневмонией, которые умерли на 1-3 сутки после рождения.
После начала половой жизни ХС наступил у 24 (21,8%), после переохлаждения – у 13 (11,8%), в связи с переменой климата – у 13 (11,8%) больных. Между вышеуказанными факторами и возникновением ХС обнаружено отсутствие корреляции (r =0,21, р > 0,05). 45 (40,9%) пациенток не могли указать на какой-либо фактор, который мог бы вызвать у них ХС. У 23 (20,9%) женщин имело место бессимптомное начало ХС.
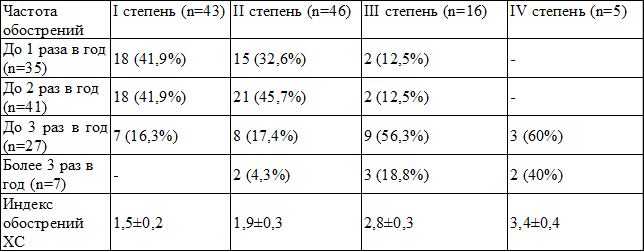
У 35 (31,8%) больных обострение ХС было до 1 раза в год, у 41 (37,3%) – до 2 раз в год, у 27 (24,5%) – до 3 раз в год, у 7 (6,4%) – более 3 раз в год. Индекс обострений ХС у больных составил 2,4±0,3.
При бимануальном гинекологическом исследовании тяжисто-склерозированные придатки тела матки выявлены у 100%, отклонения тела матки от средней линии в сторону правых или левых придатков - у 36 (32,7%), ретрофлексия - у 34 (30,9%), ограничение подвижности тела матки - у 36 (32,7%), спаечный процесс в области придатков матки - у 49 (44,5%), укорочение левого свода влагалища - у 23 (20,9%), укорочение правого свода влагалища - у 15 (13,6%) больных.
Анализ полученных ЭЭГ у 80 (72,7%) больных ХС из 110 позволил выделить 3 типа характерных патологических изменений.
К 1 типу относились ЭЭГ, характеризующиеся снижением биоэлектрической активности головного мозга (амплитуда колебаний 12-17 мкВ) с преобладанием во всех отведениях альфа-ритма, в ряде случаев в лобной, височной и теменной отведениях регистрировался тета-ритм.
II тип ЭЭГ характеризовался дезорганизацией альфа-ритма, участками заостренного альфа-ритма с переходом в быструю бета-активность.
III тип ЭЭГ характеризовался доминирующим альфа-ритмом с переходом в тета-активность, более выраженную в лобно-теменных отведениях.
У 30 (27,3%) больных ЭЭГ была в пределах нормы. У 41 (37,3%) больной выявлен I тип ЭЭГ, у 21 (19,1%) – II тип ЭЭГ, у 18 (16,4%) – III тип ЭЭГ. По данным ряда авторов [3,5], I тип ЭЭГ был характерен для больных с нарушениями мезодиэнцефальной области и коры головного мозга, II и III типы ЭЭГ – для больных с гипоталамо-гипофизарными нарушениями без изменений корковых процессов.
Данные эхогидротубации у всех больных показали непроходимость маточных труб.
При эхосонографическом исследовании у 97 (88,2%) больных выявлен спаечный процесс в малом тазу, у 54 (49,1%) - признаки периофорита, у 21 (19,1%) - варикозное расширение вен малого таза, у 17 (15,5%) - железисто-кистозная гиперплазия эндометрия, у 16 (14,5%) - хронический эндометрит. По данным эхосонографии у больных тело матки было в норме, яичники – увеличенных размеров (длина яичников – 36,43±2,32 мм, ширина – 23,78±1,25 мм, толщина – 21,34±1,16 мм).
Фолликулометрия показала уменьшение диаметра доминантного фолликула в 1,5 раза (1,41±0,13 см) по сравнению с нормой (2,14±0,11 см, р<0,05), диаметр желтого тела снижен на 14,7% (1,63±0,11 см) по сравнению с нормой (1,87±0,12 см, р<0,05).
Толщина эндометрия в секреторную фазу менструального цикла снижена в 1,6 раза (0,6±0,1 см) по сравнению с нормой (0,98±0,02 см, р<0,05). У больных толщина эндометрия при двухфазном менструальном цикле составляла 0,96±0,03 см, при недостаточности лютеиновой фазы (НЛФ) - 0,73±0,11 см, при ановуляции - 0,53±0,12 см.
Допплерометрия внутрияичникового кровотока показала, что у больных IP повышен в 1,6 (1,23±0,27, р<0,05), IR – в 1,4 (0,68±0,13, р<0,05), R – в 1,7 (3,43±1,05, р<0,05), РК1 – в 1,3 (11,24±1,24 см/сек, <0,05), РК2 – в 1,4 (4,86±1,17 см/сек, р<0,05) и Avg – в 1,3 (7,14±0,49 см/сек, р<0,05) раза по сравнению с нормой (0,75±0,04, 0,48±0,01, 2,05±0,08, 14,21±1,42 см/сек, 6,93±0,64 см/сек и 8,91±0,92 см/сек соответственно), свидетельствующая о снижении внутрияичникового кровотока у больных ХС.
Допплерометрия в яичниковых ветвях маточных артерий показала, что у больных IP повышен в 1,2 (3,26±0,15, р<0,05), IR – снижен в 1,3 (0,69±0,04, р<0,05), R – в 1,1 (7,16±0,12, р<0,05), PК1 - в 1,3 (18,44±1,14, см/сек, р<0,05), РК2 - в 1,3 (2,58±0,025 см/сек, р<0,05) и Avg - в 1,3 (7,33±0,17 см/сек, р<0,05) раза по сравнению с нормой (2,79±0,31, 0,87±0,02, 7,94±0,29, 26,87±2,51 см/сек, 3,38±0,21 см/сек и 9,37±1,23 см/сек соответственно), показывающая снижение кровотока и сосудистый спазм в яичниковых ветвях маточной артерии.
Допплерометрия маточных артерий показала, что у больных IP повышен в 1,3 (3,61±0,13, р<0,05), IR - в 1,12 (0,96±0,03, р<0,05), R – в 1,2 (8,14±0,13, р<0,05), PK1 снижена в 1,7 (21,92±1,39 см/сек, р<0,05), PK2 - в 2 (2,68±0,52 см/сек, р<0,05) и Avg - в 1,3 (8,73±0,32 см/сек, р<0,05) раза (р<0,05) по сравнению с нормой (2,81±0,22, 0,85±0,01, 6,92±0,41, 37,42±3,04 см/сек, 5,41±0,62 см/сек и 11,72±1,13 см/сек соответственно), свидетельствующая о повышении сосудистого тонуса, спазме, дистонии, венозный застое и снижении кровотока в маточных артериях.
Количественный анализ показал, что у 100% больных ХС выявлено нарушение гемодинамики органов малого таза, степень нарушения которой возрастала по мере длительности и количества обострений ХС (r=0,89, p<0,05). Нами выявлена высокая корреляция между степенью тяжести нарушения гемодинамики в органах малого таза и состоянием функциональной активности ЛРК (r=0,87, р<0,05).
Изменения в сосудистой системе и кровообращении, возникающие в органах малого таза вследствие спаечного процесса отягощают его клиническое течение [2,7]. Недостаточность кровообращения тормозит восстановление функции яичников и маточных труб, усиливает патологическую импульсацию в ЦНС из очага воспаления, поддерживает дистрофические процессы в структурах, ответственных за синтез половых гормонов [9,11].
При лапароскопическом исследовании перитубарные спайки обнаружены у 47 (42,7%), гиперемия маточных труб – у 49 (44,5%), нодозный сальпингит – у 34 (30,9%), гидатиды маточных труб – у 64 (58,2%), разрушение складчатости слизистой маточных труб – у 46 (41,8%), варикозное расширение вен малого таза - у 23 (20,9%), гидросальпинкс – у 19 (17,3%), гипотрофия маточной трубы – у 7 (6,4%), утолщение стенок трубы – у 7 (6,4%), перетяжки – у 6 (5,5%), истончение стенок трубы – у 4 (3,6%), атрофия маточной трубы – у 3 (2,7%), высыпания на маточных трубах – у 2 (1,8%) больных, что дало основание выставить рассматриваемым больным диагноз хронического сальпингита. По данным лапароскопии по классификации H. Hulka (1978) I степень распространения спаечного процесса в малом тазу выявлена у 43 больных (39,1%), II – у 46 (41,8%), III - у 16 (14,5%) и IV - у 5 (4,5%). У 20 (18,2%) больных с Ш-IV степенью распространения спаечного процесса в малом тазу обнаружен синдром Фитц-Хью-Куртиса.
У больных с I степенью распространения спаечного процесса в малом тазу при лапароскопии обнаружены фолликулы различной степени зрелости.
При лапароскопии со II степенью распространения спаечного процесса в малом тазу у 31 (67,4%) больной обнаружены фолликулы различной степени зрелости, у 2 (4,3%) - мелкие фолликулярные кисты.
При III степени распространения спаечного процесса в малом тазу при лапароскопии у 14 (87,5%) больных выявлены фолликулы различной степени зрелости, у 3 (18,8%) - мелкие фолликулярные кисты.
При лапароскопии с IV степенью распространения спаечного процесса в малом тазу у 3 (60%) больных обнаружены фолликулы различной степени зрелости, у 1 (20%) - мелкие фолликулярные кисты.
Выявляется высокая корреляция: чем выше степень распространения спаечного процесса в малом тазу, тем больший процент обнаружения варикозного расширения вен малого таза (r=0,87, р < 0,05). Наиболее выраженный спаечный процесс в малом тазу при лапароскопии обнаружен у пациенток, имевших в анамнезе оперативные вмешательства на органах малого таза (r=0,89, р<0,05).
Состояние эндометрия по данным гистероскопического исследования у больных ХС представлено в табл. 1.
Таблица 1. Гистероскопическое исследование эндометрия у больных хроническим неспецифическим сальпингоофоритом

Всем больным произведено диагностическое выскабливание эндометрия под контролем гистероскопии, данные которого представлены в табл. 2.
Таблица 2. Гистологическое исследование эндометрия у больных хроническим сальпингоофоритом

Обращает на себя внимание, что большинство больных с железисто-кистозной гиперплазией, очаговой гиперплазией эндометрия, эндометритом не имели клинических проявлений заболевания. Несовпадение гистероскопического и гистологического диагнозов выявлено в 5 (4,5%) случаях: у 1 больной с железисто-кистозной гиперплазией, у 1 – с очаговой гиперплазией эндометрия, у 1 – со смешанным гипопластичным эндометрием, у 1 – с хроническим эндометритом, у 1 – с несоответствием состояния эндометрия фазе цикла. Таким образом, одновременно проведённые гистероскопия и патоморфологическое исследование эндометрия у больных ХС позволяют диагностировать патологические изменения эндометрия у 38 (34,5%) больных и указывают на необходимость проведения данных методов исследования у больных ХС.
Анализ клинических данных показывает, что больные всех четырех степеней распространения спаечного процесса в малом тазу относились к одинаковой возрастной категории (34,3 ± 1,5; 33,9 ± 1,2; 34,6 ± 1,3; 34,9 ± 1,2 лет соответственно).
Сравнение частоты обострения ХС в год и степени распространения спаечного процесса в малом тазу показало, что чем выше индекс обострений ХС, тем более высоких степеней достигает распространение спаечного процесса в малом тазу (r=0,89, p<0,05) (табл. 3).
Таблица 3. Зависимость степени распространения спаечного процесса в малом тазу от частоты обострений хронического сальпингоофорита
Отмечено увеличение показателей частоты оперативных вмешательств на органах брюшной полости и малого таза от степени распространения спаечного процесса в малом тазу (r=0,78, p<0,05). Так, при I степени распространения спаечного процесса в малом тазу операции на органах брюшной полости и малого таза были произведены у 10 (25,6%) из 43, при II – у 22 (47,8%) из 46, при III – у 9 (56,3%) из 16, при IV – у 3 (60%) из 5 больных.
Заслуживает внимания повышение в 1,5-2 раза частоты аллергических реакций при III и IV степенях распространения спаечного процесса в малом тазу по сравнению с I-II степенями: так, при I степени аллергологический анамнез отягощен у 10 (23,3%) из 43, при II – у 15 (32.6%) из 46, при III – у 9 (56,3%) из 16, при IV – у 3 (60%) из 5 больных (r=0,89, р<0,05).
При гинекологическом бимануальном исследовании спаечный процесс в малом тазу выявлен у 5 (100%) больных с IV степенью распространения спаечного процесса в малом тазу, у 9 (56,3)% - с III степенью, у 16 (34,8%) - со II степенью и у 8 (18,6%) - с I степенью (r = 0,52, p <0,05).
По данным эхогистеросальпингографии такие признаки, как неравномерная эхолокация тела матки от нормального расположения, отклонение, извитость и подтянутость маточных труб выявлены у больных с I степенью распространения спаечного процесса в малом тазу у 16 (37,2%), со II – у 19 (41,3%), с III – у 6 (37,5%) и с IV – у 3 (60%) (r = 0,52 , p < 0,05).
Ранее гистеросальпингография (ГСГ) масляным контрастным веществом проведена у 10 (23,3%) больных с I степенью распространения спаечного процесса в малом тазу, у 16 (34,8%) – со II-й, у 7 (43,8%) – с III-й, у 3 (60%) – с IV-й. Таким образом, ГСГ с использованием масляных растворов в последующем формирует более высокие степени распространения спаечного процесса в малом тазу (r=0,83, p<0,05).
Сочетание перенесенных инфекций хламидиоз+трихомоноз, хламидиоз+микоплазмоз+уреаплазмоз при I степени распространения спаечного процесса в малом тазу встречалось у 12 (27,9%), при II степени – у 17 (36,9%), при III – у 8 (50%) и IV – у 3 (60%) больных (табл.4).
Сочетание перенесенных инфекций хламидиоз+гонорея увеличивает степень распространения спаечного процесса в малом тазу: так, при I степени распространения спаечного процесса в малом тазу такое сочетание инфекций отсутствовало, при II степени встречалось у 2 (4,7%), при III – у 7 (15,2%), при IV – у 4 (80%). Таким образом, перенесенный хламидиоз влияет на повышение степени распространения спаечного процесса в малом тазу, что имеет высокую корреляцию (r=0,89, р<0,05).
Аппендектомия у больных с I степенью распространения спаечного процесса в малом тазу в анамнезе была у 5 (11,6%), со II степенью – у 12 (26,1%), с III степенью – у 6 (37,5%) больных, т.е. аппендектомия влияет на степень повышения распространения спаечного процесса в малом тазу, что имеет высокую корреляцию (r=0,79, р<0,05).
Прервавшаяся трубная беременность в анамнезе выявлялась у больных со II степенью распространения спаечного процесса в малом тазу (в 4,3% случаев), с III степенью (в 21,7%) и с IV степенью (в 40%), т.е. прервавшаяся трубная беременность влияет на степень (формирования) распространения спаечного процесса в малом тазу, что имеет высокую корреляцию (r=0,91, р<0,05).
Апоплексия яичника в анамнезе наблюдалась у больных со II степенью распространения спаечного процесса в малом тазу (в 40%) и III степенью (в 60%), т.е. перенесенная в прошлом апоплексия яичников и проведенное резецирование и ушивание яичников влияют на степень распространения спаечного процесса в малом тазу (r=0,83, p<0,05).
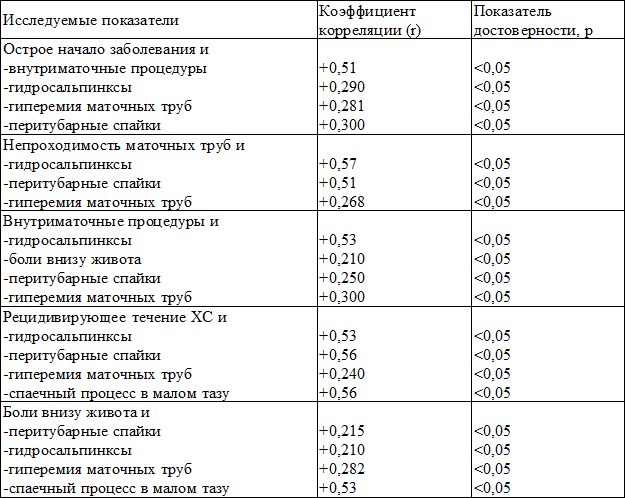
Обнаружена умеренная корреляция между следующими клиническими и лапароскопическими показателями: острое начало заболевания и внутриматочные вмешательства (r=0,51, р<0,05); непроходимость маточных труб и их изменение по типу гидросальпинксов (r=0,57, р<0,05); непроходимость маточных труб и перитубарные спайки (r=0,51, р<0,05); частые внутриматочные процедуры и изменение труб по типу гидросальпинксов (r=0,53, р<0,05); частые обострения ХС и изменения труб по типу гидросальпинксов (r=0,53, р<0,05); частые обострения ХС и спаечный процесс в малом тазу (r=0,56; р<0,05). Между остальными клиническими показателями и лапароскопическими данными выявлена слабая корреляция или отсутствие таковой (табл. 5).
Таблица 4. Возможные причины возникновения трубно-перитонеального бесплодия у больных хроническим сальпингоофоритом (в %)
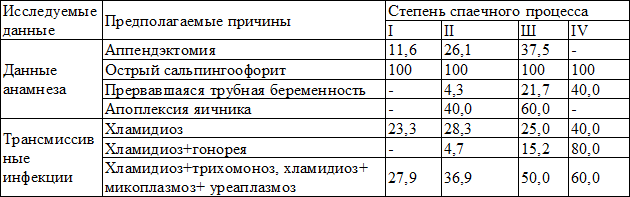
Таблица 5. Корреляционный анализ основных клинических показателей и данных лапароскопии у больных хроническим сальпингоофоритом
По ТФД у 22 (20%) больных с ХС выявлен двухфазный менструальный цикл, у 50 (45,5%) –НЛФ, у 38 (34,5%) - ановуляция.
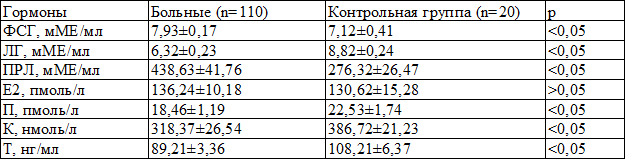
Концентрация ФСГ в крови у больных увеличена на 10,8% (р<0,05), ПРЛ - на 37% (р<0,05), ЛГ снижена на 28,3% (р<0,05), П - на 22% (р<0,05), К - на 21,5% (р<0,05), Т - на 21,3% (р<0,05) по сравнению с нормой, Е2 соответствовала норме (р>0,05) (табл. 6), в результате чего у 88 (80%) больных было выявлено нарушение ГГНЯС.
Таблица 6. Концентрация пептидных и стероидных гормонов в сыворотке крови у больных хроническим сальпингоофоритом
При двухфазном менструальном цикле у больных ХС концентрация в крови пептидных и стероидных гормонов соответствует норме (табл. 7).
У больных ХС с НЛФ концентрация в крови ФСГ была повышена на 11,2% (р<0,05), ПРЛ - на 76,5% (р<0,05), ЛГ снижена на 12,6% (р<0,05), П - на 21,4% (р<0,05), К – на 17,6%, Т - на 9,9% (р<0,05) по сравнению с нормой, Е2 соответствовала норме (р>0,05).
У больных ХС с ановуляцией концентрация ФСГ в крови была повышена на 14,7% (р<0,05), ПРЛ - на 111,6% (р<0,05), ЛГ снижена на 52,3% (р<0,05), Е2 - на 68,3% (р<0,05), П - на 67,8% (р<0,05). К снижена на 34,5% (р<0,05), Т - на 15,6% (р<0,05) по сравнению с нормой.
Таблица 7. Концентрация пептидных и стероидных гормонов в крови у больных хроническим сальпингоофоритом в зависимости от функциональной активности яичников
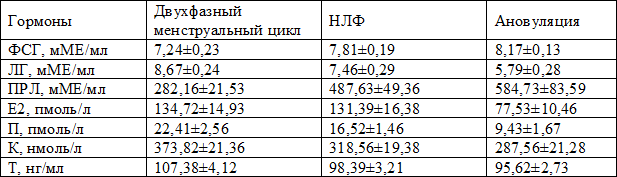
Снижение уровня Е2 и П в крови у больных ХС связано, как считает ряд авторов [3,4] с нарушением завершающего этапа роста фолликулов, результатом нарушения трофики яичников, развитием периоофорита [5,8] или поражением гормонокомпонентных структур яичника вследствие ХС [6,8]. У больных отношение Е2/П было в 1,3 (7,34±0,12) раза больше по сравнению с нормой (5,72±0,13, р<0,001). Таким образом, длительное течение ХС и частые его рецидивы оказывают неблагоприятное влияние на нейроэндокринную функцию: вызывают расстройства ГГНЯС системы с нарушением корреляции между секрецией гонадотропных и половых гормонов.
Выводы
1. У 100% больных выявлены бесплодие, у 83,6% - болевой синдром, у 85,3% - астено-невротический, у 42,7% - нарушение секреторной функции влагалища, у 33,6% - аллергические реакции, у 82,8% - нарушение менструальной функции, у 35,5% - предменструальный синдром, отягощенные повышенным индексом оперативных вмешательств на органах брюшной полости и малого таза, инфекционным индексом, индекса внутриматочных вмешательств, индексом заболеваний, передающихся половым путем.
2. У 72,7% больных выявлены нарушения функциональной активности ЛРК и у 100% - гемодинамики органов малого таза, которые усугубляются по мере длительности и количества обострений ХС, обнаружена высокая корреляция между степенью тяжести нарушений гемодинамики в органах малого таза и функциональной активности ЛРК.
3. При лапароскопическом исследовании у 42,7% больных выявлены перитубарные спайки, у 44,5% - гиперемия маточных труб, у 30,9% - нодозный сальпингит, у 41,8% - разрушение складчатости слизистой маточных труб, у 58,2% - гидатиды маточных труб. I степень распространения спаечного процесса в малом тазу выявлена у 39,1%, II – у 41,8%, III –у 14,5% и IV – у 4,5% больных, степени которых усугублялись по мере длительности и количества обострений ХС.
4. При гистероскопическом исследовании у 17,3% больных выявлена железисто-кистозная гиперплазия эндометрия, у 7,3% - очаговая гиперплазия эндометрия, у 6,4% - хронический эндометрит, несоответствие состояния эндометрия фазе менструального цикла – у 10,9%. Несовпадение гистероскопического и гистологического диагнозов выявлено в 4,5% случаев, что показывает необходимость проведения данных методов исследования у больных ХС.
5. У больных ХС концентрация фолликулостимулирующего гормона в крови увеличена на 10,8%, пролактина – на 37%, лютеинизирующего гормона снижена на 28,3%, прогестерона – на 22%, кортизола – на 21,5%, тестостерона – на 21,3% по сравнению с нормой, эстрадиола – соответствовала норме, в результате чего у 80% больных выявлено нарушение гипоталамо-гипофизарно-надпочечниково-яичниковой системы и корреляции между секрецией гонадотропных половых гормонов.
