Актуальность. Одним из самых распространённых заболеваний в гинекологической практике является миома матки. По данным наших наблюдений, миома матки встречается при профосмотрах у 18-20% женщин, при беременности у 8-10% пациенток, а среди больных гинекологических стационарах – у 25-30% из них. Существуют данные о том, что на состояние здоровья женщин, а также на функцию репродуктивной системы определенное влияние оказывают факторы их жизни [10].
Цель исследования – изучить клинико-анамнестических аспектов миомы матки.
Материал и методы исследования. Проведен ретроспективный анализ 330 амбулаторных карт тех женщин, которые проходили при диспансеризации профилактический осмотр. Были сформированы две группы. Основную группу образовали 180 женщин, у которых была диагностирована миома матки. Группу сравнения образовали 150 женщин, у которых миома матки не диагностирована. Возраст пациенток колебался от 18 лет до 41 года и в среднем составил 27,5±2,5 и 30,1±1,8 лет по группам, соответственно.
Результаты исследования показали, что миома матки чаще встречалась у женщин старше 36 лет женщин (133 чел. - 73,9%). Однако, среди пациенток до 36 лет, желающих реализовать свою детородную функцию в будущем, доброкачественное опухолевидное заболевание матки также наблюдалось достаточно часто: в возрасте 26-35 лет – у 31 (17,1%) пациентки, в возрасте 18-25 лет – 16 (9%) женщин.
В нерегистрированном браке на момент осмотра состояли 121 (67,2%) пациенток основной группы и 72 (48%) женщин группы сравнения. Регистрированные семейные отношения были у 59 (32,8%) и 78 (52%) женщин по группам, соответственно.
Изучение социально–бытовых условий проживания показало следующее. «Хорошие» бытовые условия проживания отметили 47 (26,1%) пациенток основной группы и 39 (25,9%) женщин группы сравнения, а «неудовлетворительные» – 32 (18%) и 17 (11,4%) респонденток по группам, соответственно.
Большинство женщин в обеих группах свои условия проживания отнесли к «удовлетворительным»: 101 (55,9%) в основной и 94 (62,7%) в группе сравнения. Умственный труд, связанный с частым эмоциональным перенапряжением, малоподвижным образом жизни, работой за персональными компьютерами отмечали 124 (68,9%) пациенток основной группы и 60 (40%) женщин группы сравнения. К домохозяйкам себя относили 31 (17%) и 66 (44%) женщин по группам, соответственно. Пациенток, связанных с физическим трудом в основной группе было 25 (14,1%), в группе сравнения – 24 (16%).
Изучение вопросов становления менструальной функции, числа и исходов предыдущих беременностей показало следующее. У достаточно большого (81%) количества пациенток с миомой матки наблюдалось поздние менархе (в возрасте от 15-16 лет).
В ювенильном возрасте нарушения менструальной функции отмечались у 63 (35%) женщин основной группы и 18 (12,3%) - группы сравнения. В репродуктивном возрасте указанные нарушения сохранялись у 54 (30,1%) и 8 (5,1%) женщин по группам, соответственно.
Наличие бесплодия при миоме матки наблюдалось у 80 (44,2%) пациенток основной группы. В другой группе желанная беременность не наступала у 11 (7,3%) женщин.
Вместе с тем в основной группе ранее проводились инструментальные внутриматочные вмешательства по поводу артфициального аборта или самопроизвольного выкидыша у 119 (66,3%) и 44 (24,5%) пациенток, соответственно. В группе сравнения аборты в анамнезе были всего лишь у 10 (6,7%) женщин.
Оперативное родоразрешение имели 66 (36,7%) и 42 (28,1%) женщин, а послеродовые эндометриты наблюдались у 27 (15%) и 9 (5,8%) пациенток по группам, соответственно. Операции по поводу внематочной беременности встречались у 32 (18%) женщин основной группы и 15 (9,9%) пациенток группы сравнения.
Различные методы контрацепции использовали в основной группе 101 (56%) женщина, в другой группе – 105 (70%) пациенток. Наиболее частыми видами контрацепции у пациенток с миомой матки были: внутриматочная спираль (ВМС), прерванный половой акт и календарный метод – 30 (30,1%), 28 (27,4%) и 22 (22,2%), соответственно. Другими видами контрацепции пользовалась 21 (20,3%) пациентка основной группы.
Женщины, у которых не было миомы матки, наиболее часто использовали такие методы предупреждения нежеланной беременности как прием гормональных контрацептивов, применение презерватива и спермицидных средств (химические методы), соответственно 32 (30,7%), 26 (24,7%) и 24 (22,7%). Другими видами контрацепции пользовались 23 (21,9%) пациентки этой группы.
Интергенетический интервал до 2-х лет, от 2-х до 4-х лет, а также более 4-х лет в исследуемых группах наблюдался соответственно у 39 (21,6%) и 30 (19,7%), 57 (31,8%) и 64 (43,1%), 84 (46,6%) и 56 (37,2%) женщин.
Следует отметить, что позднее начало половой жизни (после 25 лет), реализация детородной функции (после 29 лет) и нерегулярность в сексуальных отношениями значительно чаще встречалась у пациенток основной группы, чем у женщин другой группы - у 64,8% против 24,1%, у 68,1% против 31,0%, у 76,4% и 30,1%, соответственно.
В ходе проведенного исследования было также установлено, что 28 (15,6%) пациенток основной группы и 34 (22,7%) женщины группы сравнения являлись соматически здоровыми, а другие - имели различные экстрагенитальные заболевания - 152(84,4%) и 116 (77,3%) пациенткок по группам, соответственно.
Среди терапевтической патологии первое место, как в основной, так и в группе сравнения занимали заболевания сердечно-сосудистой системы - у 126 (69,2%) и 62 (41,2%) пациенток по группам, соответственно (рис. 1). При этом среди сердечно-сосудистной патологии превалировала гипертоническая болезнь, соответственно по группам у 116 (92%) и 45 (72,1%) женщин.
Эндокринная патология встречалась у 137 (56,1%) пациенток основной группы и 24 (16%) женщин группы сравнения. Различной степени выраженности нарушения липидного обмена и заболевания щитовидной железы в основной группе наблюдались у 98 (54,4%) и 13 (7,2%) пациенток, соответственно. Указанная соматическая патология в группе сравнения встречалась значительно реже – у 12 (8%) и 8 (5,3%) женщин, соответсвенно.
На заболевания почек и мочевыводящих путей указывали 62 (34,3%) и 38 (25,4%), желудочно-кишечного тракта – 28 (15,4%) и 12 (7,7%), органов дыхания - 14 (7,6%) и 4 (2,5%), варикозную болезнь вен нижних конечностей – 54 (30%) и 15 (10,2%), неврозы и неврозоподобные состояния – 33 (18,5%) и 5 (3,4%) пациенток по группам, соответственно. Признаки железодефицитной анемии диагностировались у 112 (62%) пациенток в основной группе и 22 (14,7%) женщин в группе сравнения.
Таким образом, сопутствующая экстрагенитальная патология достоверно чаще встречалась у пациенток с миомой матки в сравнении с женщинами, не имеющих указанное заболевание (p<0,05). Вместе с тем, при гипертонии и (или) при клинических проявлениях нарушения функций эндокринной системы миома матки встречалась соответственно в 2,6 раза и в 5,7 раза чаще, чем при отсутствии указанных соматических состояниях.
В целом данные по встречаемости экстрагенитальной патологии у больных с миомой матки представлены на рис. 1.
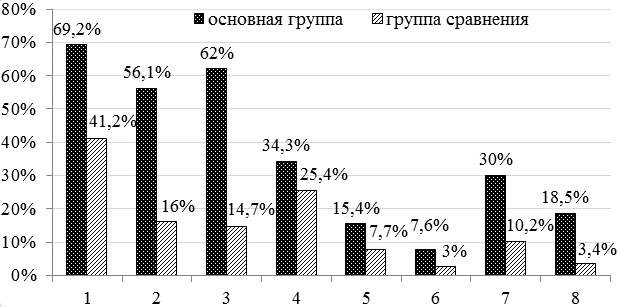
Рис. 1. Экстрагенитальная патология у пациенток с миомой матки в сравнительном аспекте: 1 – сердечно-сосудистая система, 2 – эндокринная патология, 3 – железодефицитная анемия, 4 – мочеполовая система, 5 – желудочно-кишечный тракт, 6 – дыхательная система, 7– варикозная болезнь вен нижних конечностей, 8 - неврозы и неврозоподобные состояния.
Указывали на ранее перенесенные инфекции, передаваемые половым путем 89 (49,4%) и 30 (19,8%) пациенток по группам, соответственно.
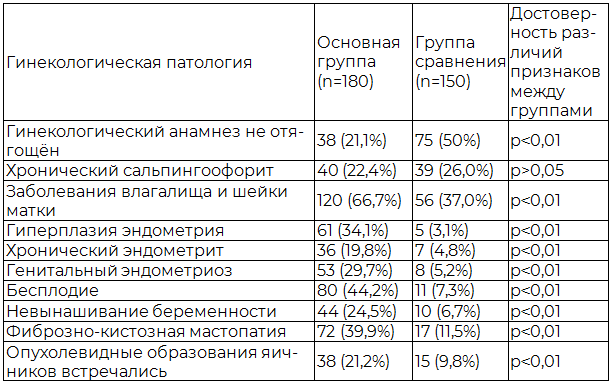
Результаты, представленные в табл. 1, позволяют сделать сравнение данных гинекологического анамнеза, имеющих у пациенток из двух групп. Практически все гинекологические заболевания у пациенток основной группы превышали в 2-6 раз частоту встречаемости у женщин другой группы. Следует отметить, что 38 (21,1%) у пациенток основной группы других, кроме миомы матки, гинекологических заболеваний не было. В группе сравнения не имели заболевания половых органов 75 (50%) человек.
Таблица 1. Сравнительная характеристика гинекологической патологии
Обсуждение. Результаты нашего исследования показали, что у пациенток с миомой матки чаще встречаются нервно-психологические нагрузки на работе или дома, а также отмечается позднее по возрасту начало сексуальных отношений и реализации детородной функции. Аналогичные данные приводят и другие исследователи [1, 7, 8].
Наряду с указанным, в отличие от женщин, не имеющих доброкачественного заболевания матки, среди пациенток с фибромиомой матки чаще встречаются те, кто лечиться по поводу эндокринной формы бесплодия или имеет в анамнезе два и более инструментальных внутриматочных вмешательства. Приведенные данные совпадают с данными большинства отечественных и зарубежных ученых [4, 5, 12, 15].
Мы не обнаружили взаимосвязь между ранним началом менархе и риском развития миомы матки, о которой указывают некоторые авторы [2, 14, 16].
Вместе с тем мы подтверждаем данные о том, что у больных с миомой матки достаточно часто наблюдается нарушение становления менструальной функции [13, 15, 17].
В литературе приводятся сведения о том, что внутриматочные контрацептивы могут способствовать развитию не только воспалительных заболеваний внутренних половых органов, но и опухолевидных заболеваний матки и её придатков [16, 19]. Вместе с тем, как указывают некоторые авторы, прием комбинированных оральных контрацептивов предупреждает появление фиброматозных узлов на матке [12, 17, 18].
Согласно нашим исследованиям наиболее частыми видами контрацепции у пациенток с миомой матки были: ношение внутриматочной спирали и прерванный coitus, тогда как гормональные противозачаточные средства использовали незначительное количество женщин из данного контингента обследованных.
По данным различных источников сочетание миомы матки с экстрагенитальными заболеваниями наблюдается в 61,9-89,7% случаев [3, 7, 11]. По нашим данным терапевтические заболевания встречается у 84,4% пациенток с миомой матки.
Среди соматической патологии наиболее часто встречаются заболевания сердечно-сосудистой системы (69,2%), в частности, гипертоническая болезнь (92%), железодефицитная анемия (62%), эндокринные нарушения (56,1%), заболевания мочеполовой системы (34,3%) и др. В литературе имеются данные, близкие к нашим результатам исследования [3, 11].
Вместе с тем, другие авторы не находят связь с гормональными и метаболическими нарушения в организме пациентки, а ведущим механизмом в развитии заболевания считают наследственную предрасположенность [9, 12].
Нами выявлено, что среди патологии органов репродуктивной системы в сочетании с миомой матки в порядке убывания встречаются: заболевания влагалища и шейки матки (66,7%), бесплодие (44,2%), фиброзно-кистозная мастопатия (39,9%), гиперплазия эндометрия (34,1%), генитальный эндометриоз (29,7%).
Наши данные совпадают с данными ряда авторов [2, 4]. Вместе с тем, согласно данным литературы фибромиома матки чаще (до 77%) сочетается с воспалительными и опухолевидными заболевания придатков матки [6].
Заключение. Таким образом, результаты исследования показали, что миома матки чаще наблюдается у женщин с нервно-психологическими нагрузками, нарушениями становления менструальной функции, поздним возрастом начала сексуальных отношений и реализацией детородной функции. У данных пациенток достаточно часто встречается соматическая и другая гинекологическая патология.
