Наиболее частым инфекционным заболеванием женских половых органов у женщин репродуктивного возраста является бактериальный вагиноз. По данным разных авторов частота этой патологии достигает 80-90% от всех вульвовагинальных инфекций [2]. Бактериальный вагиноз - это состояние полимикробного дисбиоза вагинальной среды. У здоровых женщин в биоценозе влагалища преобладают лактобациллы, количество которых достигает 95-98% от всей микрофлоры, допустимо незначительное количество анаэробных и аэробных микроорганизмов. Лактобактерии способны синтезировать молочную кислоту, тем самым поддерживая постоянный уровень рН (3,8-4,5) вагинальной жидкости, вырабатывают перекись водорода, обладают выраженными адгезивными свойствами, что позволяет им успешно конкурировать с патогенами. Кроме того, они оказывают стимулирующее влияние на иммунную систему макроорганизма. Благодаря этим свойствам, лактобациллы обеспечивают колонизационную резистентность влагалищного биоценоза. Под влиянием различных неблагоприятных факторов, к которым можно отнести инвазивные манипуляции, наличие внутриматочного контрацептива, частую смену полового партнера, вагинальный душ, использование спермицидов, применение антибиотиков, снижение иммунитета, гормональный дисбаланс состав вагинального биотопа может резко изменяться.
У женщин с бактериальным вагинозом чаще встречается неразвивающаяся беременность, самопроизвольные выкидыши, преждевременные роды, слабость и дискоординация родовой деятельности, внутриутробное инфицирование плода, развитие послеродовых осложнений (метроэндометрита, перитонита, сепсиса) [1,3,4,7,8]. Наличие бактериального вагиноза не вызывает воспалительной реакции, но сопровождается дискомфортом в области гениталий, усиливающимся при половом акте, что приводит к снижению качества жизни этих женщин.
При бактериальном вагинозе состав вагинального биоценоза резко изменяется. Уровень лактобактерий снижается с 107-108 колониеобразущих единиц/мл до 100-102 колониеобразующих единиц/мл, при этом титр патогенных микроорганизмов возрастает. Отмечается массивный рост Gardnerella vaginalis, Atopobium vaginae, Prevotella bivia, Peptostreptococcus spp., Fusobacterium spp., Mobiluncus spp., Mycoplasma hominis. Патогенные микроорганизмы обладают резистентностью к антибактериальной терапии, способны поддерживать высокий уровень рН (более 4,5), образуют биопленки и вытесняют эндогенную микрофлору. Лактобациллы, содержащиеся в вагинальном секрете, неоднородны. Среди них выделены Lactobacillus acidophyllis, Lactobacillus casei, Lactobacillus crispatus, Lactobacillus gasseri, Lactobacillus jensinii, Lactobacillus insers и другие. Они могут противостоять неблагоприятным факторам, но активность различных штаммов неодинакова.
Цель нашего исследования – изучить сравнительную эффективность препаратов Лактожиналь и Экофемин в составе комплексной терапии бактериального вагиноза. Экофемин представляет собой вагинальные растворимые капсулы, в состав котoрых входит Lactobacillu acidofilis (108-109 колониеобразующих единиц (КОЕ)/мл). Эти лактобациллы выделены из вагинальной микрофлоры здоровых женщин.
Препарат Лактожиналь является трибиотиком, включающим в себя следующие компоненты: комбинация пребиотика, штамм Lactobacillus casei rhamnosus spp. 35 в виде живой культуры, эубиотики (метаболиты), являющиеся продуктами жизнедеятельности лактобактерий.
Материалы и методы. В нашем исследовании принимали участие 62 пациентки в возрасте от 18 до 35 лет. Диагноз бактериального вагиноза подтвержден на основании жалоб больных, данных объективного осмотра, лабораторных исследований. В первую группу вошли 32 женщины, которым было назначено лечение в виде 2% крема далацин интравагинально по 100 мг в течение 7 дней, затем препарат Экофемин во влагалище по одной капсуле два раза в день 6 дней. Вторую группу составили 30 пациентки, применявшие далацин интравагинально по 100 мг 7 дней, далее использовался препарат Лактожиналь по одной капсуле во влагалище утром и вечером 7 дней.
Эффективность терапии оценивалась на основании динамики жалоб, данных объективного осмотра, рН-метрии вагинального секрета, микроскопии мазков, результатов исследования микрофлоры влагалища методом полимеразной цепной реакции в режиме реального времени (Фемофлор 16) сразу после лечения, через 1, 3, 6 месяцев от начала терапии.
Результаты и обсуждение. При обращении к врачу большинство пациенток предъявляли жалобы на обильные выделения с неприятным запахом (в первой группе 30 человек – 93,75%, во второй – 29, 100%), дискомфорт при половом акте беспокоил в первой группе 16 человек – 50%, во второй 14 (46,66%). У всех были положительными критерии Амселя [6]. При осмотре были обнаружены серые гомогенные выделения с неприятным запахом (в первой группе у 30 человек – 93,75%, во второй – 29, 96,66%), рН-метрия выявила повышение уровня более 4,5 у всех наблюдаемых. Исследование микробиоценоза в режиме реального времени методом полимеразной цепной реакции (ПЦР) (Фемофлор 16) выявило состояние дисбиоза, характеризующееся повышением уровня условно-патогенной флоры и резким снижением титра лактобацилл (табл.1, 2).
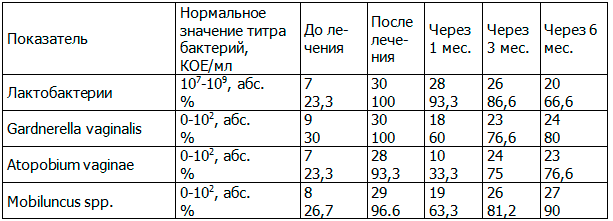
Таблица 1. Результаты, полученные при исследовании микрофлоры влагалища методом ПЦР в режиме реального времени (Фемофлор 16) у больных первой группы до лечения, после лечения, через 1 месяц, через 3 месяца, через 6 месяцев от начала лечения
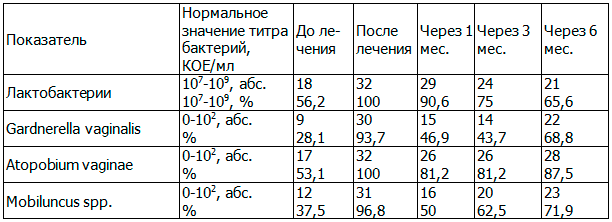
Таблица 2. Результаты исследования состава микрофлоры влагалища методом ПЦР в режиме реального времени (Фемофлор 16) у пациенток второй группы до лечения, после лечения, через 1 месяц, через 3 месяца, через 6 месяцев от начала лечения
К концу полученного курса лечения жалобы исчезли, показатели рН пришли к норме (3,8-4,5) у всех пациенток, данные объективного осмотра свидетельствовали об эффективности лечения. Наблюдения за женщинами проводились в течение 6 месяцев. Полученные нами данные свидетельствуют о том, что во второй группе сохранялся более длительный положительный эффект от проводимой терапии. Результаты указаны в виде гистограмм (рис.1-4).
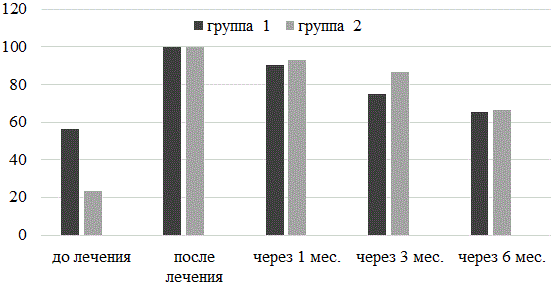
Рис. 1. Рост лактобактерий у наблюдаемых пациенток до лечения, после лечения, через 1 мес., через 3 мес., через 6 мес. от начала лечения.
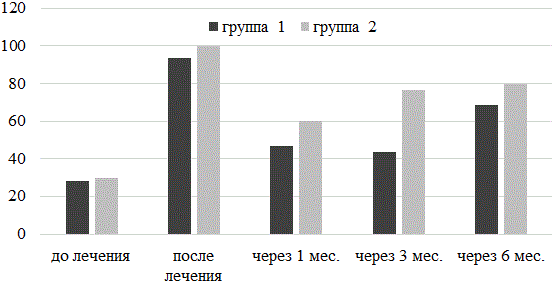
Рис. 2. Рост Gardnerella vaginalis у пациенток обследованных групп до лечения, после лечения, через 1 мес., через 3 мес., через 6 мес. от начала лечения.
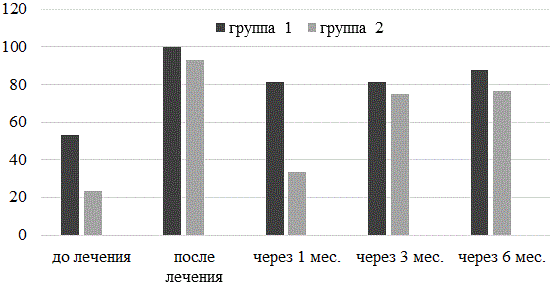
Рис.3. Рост Atopobium vaginae у наблюдаемых пациенток до лечения, после лечения, через 1 мес., через 3 мес., через 6 мес. от начала лечения.
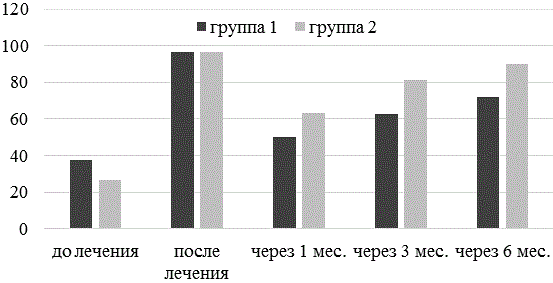
Рис. 4. Рост Mobiluncus spp. у наблюдаемых больных до лечения, после лечения, через 1 мес., через 3 мес., через 6 мес. от начала лечения.
Использование двухэтапной схемы лечения бактериального вагиноза не вызывает сомнений [5]. На первом этапе применяются антибиотики, тогда как на втором необходима дотация лактобацилл для нормализации микробиоценоза. По данным нашего исследования получены сведения о более высокой эффективности препарата Лактожиналь в составе комплексного лечения бактериального вагиноза. При назначении препарата Экофемин положительный эффект сохранялся на протяжении 1 месяца, при использовании препарата Лактожиналь – 6 месяцев.
Выводы. Результаты наблюдений говорят о том, что использование пробиотиков, содержащих в своем составе Lactobacillus casei rhamnosus оказывает существенное влияние на эффективность терапии и отдаленные результаты лечения. Кроме того, выбор пробиотика для использования в составе комплексного лечения бактериального вагиноза должен определяться активностью лактобактерий, входящих в состав препарата.
