Актуальность. Вирусные инфекции гениталий – одна из актуальных проблем современного акушерства и гинекологии. Нередко именно наличие вирусных инфекций обуславливают развитие многих патологических процессов шейки матки [4,8,12-14]. Так, папилломавирусная инфекция провоцирует формирование йоднегативных очагов, гиперкератозов шейки матки [4,12]. Вирус-индуцированные патологические процессы шейки матки диктуют необходимость коррекции вирусоносительства или остро протекающих вирусных поражений слизистой шейки матки и влагалища, и в то же время не теряет актуальности применение деструктивных методов лечения патологических процессов шейки матки [2,9].
В настоящее время в терапии папилломавирусной инфекции нередко применяют иммуностимулирующий препарат изопринозин. Однако при его длительном применении обращается внимание исследователей на ряд возникающих побочных эффектов, отягощающих состояние больных [6,7,10]. Нередко применяют другие иммуномодуляторы и противовирусные препараты [5,11]. Эти аспекты определяют необходимость поиска других терапевтических подходов к лечению пациенток данной категории.
Цель исследования. Разработать эффективные методы терапии пациенток с выявленной папилломавирусной и другими вирусными инфекциями.
Материалы и методы. Наблюдались 78 пациенток с вирус-индуцированными патологическими процессами шейки матки (ШМ). Больные были разделены в две группы в зависимости от получаемого лечебного комплекса. Лечение проводилось в два этапа. На первом этапе женщины получали противовирусное лечение. Так, в первой группе наблюдения (42 человека) назначался изопринозин курсами по 10 дней в дозировке по 2 таб. 3 раза в день (при массе тела до 80 кг) и по 2 таб. 4 раза в день (при массе тела более 80 кг), перерывы между курсами приема препарата составляли 1 мес. Во второй группе (36 пациенток) назначался изоприназин по 2 таб. 3 раза в день (при массе тела до 80 кг) и по 2 таб. 4 раза в день (при массе тела более 80 кг), курс лечения - 10 дней; всего – 1 курс лечения, в сочетании с приемом препарата лавомакс (тилорон) по 125 мг 2 дня подряд, затем по 125 мг через день, на курс – 20 табл. Количество курсов приема изопринозина и лавомакса определялось нами при обследовании после каждого проведенного курса терапии. Критерием необходимости прекращения или продолжения приема препаратов были показатели полимеразной цепной реакции (ПЦР) и наличие сохраняющейся вирусной инфекции. На втором этапе лечения всем пациенткам проводилось радиоволновое хирургическое воздействие на ШМ.
Всем женщинам оценивались жалобы, проводилось гинекологическое исследование, микроскопия отделяемого из половых органов. Оценивалось состояние вагинального биоценоза по данным ПЦР-диагностики, проводимого для выявления трансмиссивных инфекций (ТСИ). При ПЦР оценивалось наличие хламидиоза, микоплазмоза, уреаплазмоза, вируса папилломы человека (ВПЧ) высокого риска, вируса Эпштейн-Бара (ВЭБ), герпеса, цитомегалловирусную инфекцию (ЦМВ), гарднерелез, трихомониаз, кандидоз до лечения, после каждого курса медикаментозной терапии и после окончания проводимого лечения [1]. До начала курсовой терапии по поводу выявленных при ПЦР-диагностике бактериальных инфекций всем пациенткам было проведено противовоспалительное лечение. Всем женщинам оценивалось состояние ШМ по данным кольпоскопии [3].
Результаты. Возраст женщин составлял в среднем 34,2±6,7 года. Все женщины предъявляли жалобы на выделения из половых путей, которые имели различные оттенки в отношении цветового диапазона – желтоватые, грязно-серые, молочно-белые, прозрачные или беловато-прозрачные. После проведения первого этапа курсового лечения у всех пациенток практически прекратились желтоватые или грязно-серые выделения из половых путей, отмечалось уменьшение слизисто-белых белей, а у части женщин бели подобного характера исчезли после курсового лечения, причем более заметно – во второй группе.
Боли при менструации, определяемые исходно у трети больных в каждой группе наблюдения, после обоих этапов курсового лечения уменьшались незначительно.
У женщин первой группы первый этап медикаментозного лечения был наиболее длительным. В большинстве случаев при приеме изопринозина у женщин наблюдались побочные эффекты: головные боли, боли в правом подреберье и верхних отделах эпигастрия, приступы тахикардии, выраженные боли в суставах и др. Первый курс приема изопринозина сопровождался подобными побочными эффектами только у части больных (табл. 1).
Таблица 1. Симптомы побочного действия курсового применения изопринозина
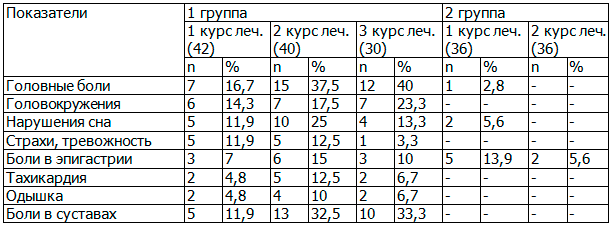
При приеме второго курса изопринозина патологические проявления усугублялись; две пациентки первой группы даже вынуждены были прервать второй курс приема изопринозина из-за нарастающей симптоматики побочных явлений. 10 пациенток первой группы в связи с плохо купируемыми побочными симптомами отказались от третьего курса приема изопринозина.
Во второй группе наблюдения на фоне приема изопринозина назначался лавомакс. При подобном сочетании препаратов у наблюдаемых нами больных побочные эффекты, характерные для приема изопринозина, отсутствовали полностью, что послужило поводом для рассмотрения вопроса о возможном сокращении курсов приема изопринозина.
Всем пациенткам после курсовой терапии проводилось гинекологическое исследование. Ни у одной женщины после первого медикаментозного этапа лечения не определялись воспалительные изменения тканей вульвы и влагалища. В то же время при осмотре ШМ в зеркалах у всех наблюдаемых пациенток во всех группах наблюдения после первого этапа проводимого лечения продолжали определяться патологические процессы ШМ по типу эрозий или белесоватых очагов по поверхности ШМ. После второго этапа лечения с использованием радиохирургического воздействия ни в одном случае наблюдения не было выявлено визуально определяемых признаков эрозий или белесоватых очагов по поверхности ШМ.
При оценке данных бактериоскопического исследования мазков влагалищного секрета IV и III степень чистоты влагалищных мазков после первого же этапа лечения не определялась ни у одной пациентки; II степень была у 9 женщин первой группы (21,5%), 7 – второй (16,7%). У остальных женщин уже после окончания первого этапа лечения определялась I степень чистоты влагалищных мазков. Эти же параметры сохранялись и после второго этапа курсовой терапии.
При ПЦР-диагностике до лечения выявлялся ряд бактериальных инфекций и во всех случаях наблюдения - вирусные инфекции. При обнаружении уреаплазмоза (у 46% женщин), гарднерелеза (у 37%), микоплазмоза (у 2,4% человек), хламидиоза (у 4,8%), кандидоза (у 58%) пациенткам до начала противовирусного лечения назначалось необходимое специфическое лечение. Затем назначалась противовирусная терапия.
После получения медикаментозной терапии и предварительного антибактериального лечения при ПЦР-диагностике случаи хламидиоза и микоплазмоза не были обнаружены. Значительно уменьшилась частота встречаемости уреаплазмоза, кандидоза, гарднерелеза.
После каждого курса медикаментозной терапии на первом этапе лечения оценивались данные ПЦР-диагностики в отношении вирусных инфекций. Обращало на себя внимание, что в первой группе наблюдения после приема первого курса изопринозина значительно уменьшилось содержание герпеса, снизились показатели цитомегалловирусной инфекции, ВПЧ высокого риска; почти не менялись значения данных по вирусу Эпштейн-Бара.
После второго курса приема изоприназина наблюдалось заметное снижение показателей при оценке уровня ВПЧ высокого риска и ЦМВ. После приема третьего курса изопринозина исследуемые вирусные инфекции у пациенток не выявлялись.
Во всех случаях наблюдения значительно снизился уровень показателей вирусных инфекций после всего этапа медикаментозной терапии у женщин первой группы.
Во второй группе наблюдения повторное проведение ПЦР-диагностики было выполнено после первого курса приема изопринозина в сочетании с первым курсом лавомакса. При ПЦР у пациенток второй группы были выявлены единичные случаи сохранившихся повышенных значений ВПЧ высокого риска, ЦМВ и ВЭБ; герпес не определялся ни в одном случае наблюдения (табл.2). В связи с этими изменениями, прием лавомакса был продолжен; все пациентки второй группы дополнительно получили еще 10 табл. лавомакса по 1 табл. через день; при этом повторный курс приема изопринозина не назначался.
Таблица 2. Уровни показателей трансмиссивных инфекций при ПЦР-диагностике
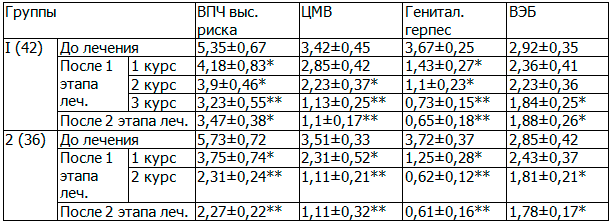
Примечания: показатели в сравнении с данными до лечения * - p<0,05; ** - p<0,01; *** - p<0,001.
После окончания второго курса приема лавомакса ПЦР была проведена повторно. При этом исследовании вирусные инфекции у пациенток не выявлялись.
После первого этапа медикаментозной терапии у всех пациенток при простой кольпоскопии продолжали выявляться эктопии, нередко - зоны трансформации ШМ с открытыми и закрытыми железами, у части женщин – с четко контурированными очагами белесоватости; однако воспалительные изменения после применения тех или иных вариантов противовоспалительного лечения у пациенток обеих групп не определялись. При расширенной кольпоскопии во всех случаях наблюдения при оценке данных пробы с уксусной кислотой отмечалась положительная реакция поверхностного эпителия ШМ с сокращением подслизистых сосудов как до, так и после первого этапа курсовой терапии. У всех пациенток после первого этапа лечения продолжала определяться положительная проба Шиллера с выявлением очагов лейкоплакии, мозаики и пунктации с достаточно четкими контурами и непрокрашиеваемыми поверхностями. При наличии зон эктопии очаги цилиндрического эпителия также не прокрашивались раствором Люголя.
После радиохирургического лечения патологические процессы шейки матки при простой и расширенной кольпоскопии не определялись ни сразу после лечения, ни через 12 месяцев наблюдения.
Заключение. Таким образом, исследование состояния больных с вирус-индуцированными патологическими процессами шейки матки позволило сделать ряд интересных выводов. Прежде всего, в результате проведенной работы подтверждена необходимость локального деструктивного воздействия на шейку матки при любых вариантах предшествующего антибактериального и противовирусного лечения. Нами выяснено, что антибактериальная терапия и противовирусное лечение не провоцируют каких-либо ярко-выраженных репаративных процессов при наличии изменений эпителиальных покровов ШМ.
Кроме того, несмотря на высокую эффективность изопринозина в терапии вирусных инфекций, и, в частности, ВПЧ высокого риска, установлен ряд побочных эффектов и осложнений при приеме данного препарата со стороны различных органов и систем. Нами выявлено, что сочетание высокоэффективного иммуномодулятора (изопринозин) с препаратом, обладающим выраженным противовирусным действием (лавомакс) значительно уменьшают вероятность побочных эффектов и осложнений при приеме этих медикаментозных средств, сокращают количество курсов приема изопринозина, уменьшают длительность противовирусного лечения в целом.
Таким образом, сочетанное применение иммуномодулятора изопринозина и противовирусного препарата лавомакс более целесообразно и эффективно, чем использование препарата с иммуностимулирующими и иммуномодулирующими свойствами без выраженного противовирусного действия.
