Введение. Стабильно высокая частота несостоявшегося выкидыша (НВ) в популяции осложняется ухудшающимся не только репродуктивным, но и соматическим здоровьем женщин детородного возраста. Каждые 5 лет количество женщин, способных родить и выносить здорового ребенка, уменьшается на 20% [1]
У пациенток с отягощенным акушерским и гинекологическим анамнезом отмечается особенно высокая частота прерываний беременности по типу НБ. Вероятной причиной чего является структурно-функциональная неполноценность эндометрия в зоне имплантации в результате предшествующих выскабливаний слизистой оболочки полости матки, что способствует хронизации воспалительного процесса [2, 3, 4, 5, 6, 7].
В настоящее время существование хронического эндометрита (ХЭ) не оспоримо, в связи с чем, заболевание выделено как отдельная нозологическая единица. Распространенность ХЭ, по данным разных авторов, колеблется в очень широких пределах – от 0,2 до 66,3% [2, 6, 8, 9]. По данным В.М. Сидельниковой и соавт. морфологически верифицированный, бессимптомно протекающий ХЭ выявляется у 64% пациенток с привычным невынашиванием беременности [3].
Являясь причиной бесплодия, неудачных попыток экстракорпорального оплодотворения (ЭКО), невынашивания беременности, НБ, осложненного течения беременности и родов, ХЭ приобретает не только медицинское, но и социальное значение [7, 10].
Существует мнение, что большинство ранних потерь беременности связаны с инфекционным фактором. Длительное персистирование инфекции в полости матки приводит к повреждениюрецепторного аппарата эндометрия, что в дальнейшем приводит к аномальной инвазии и повреждению трофобласта на ранних сроках гестации [4, 11].
С другой же стороны, часть зарубежных исследователей ставят под сомнение инфекционную теорию привычного невынашивания беременности, и утверждают, что воспалительная инфильтрация ворсин хориона при НВ в большинстве случаев имеет асептический̆ характер [12, 13] . В это связи анализ сопряженности количественного состава микробиоты и НВ представляет собой актуальную задачу.
Цель исследования: оценить сопряженность инфекционного фактора с НВ.
Дизайн исследования. Ретроспективное, одномоментное поперечное когортное исследование.
Материал. Проведен анализ 233 историй болезни женщин, поступивших в гинекологический стационар для оказания медицинской помощи с диагнозом О02.1. – Несостоявшийся выкидыш в сроке от 5 до 22 недель гестации.
Программа исследования включала клинико-анамнестическое, лабораторное, инструментальное обследование пациенток.
Критерии включения: возраст 18-49 лет; подтвержденный диагноз НВ; информированное добровольное согласие пациентки.
Критерии исключения: соматические заболевания тяжелой и средней степени тяжести в стадии декомпенсации; острые инфекционные заболевания любой локализации; выявленная алкогольная или наркотическая зависимость; умственная неполноценность или любые другие нарушения психического здоровья; языковый барьер, затрудняющий работу с пациенткой при проведении исследования.
Статистический анализ полученных данных осуществляли при помощи пакета программ «Statistica for Windows 6.0» Пользовались методами описательной статистики и рядом непараметрических критериев для проверки достоверности различий. Количественные показатели представляли в виде М±SD, где М – среднее значение, а SD – его среднее квадратичное отклонение. Распределение признаков оценивали при помощи критерия Колмогорова-Смирнова. Для показателей, характеризующих качественные признаки, указывали абсолютное число и относительную величину в процентах (%) [14].
Результаты исследования. Средний возраст женщин составил 32±5,7 года.
Подавляющее количество пациенток имели высшее образование (57,9%, 135/233) и работали (76%, 177/233). Больше половины из них находились в зарегистрированном браке. Каждая десятая – курила до беременности, но бросила во время нее, а 7,7% (18/233) – продолжали курение табака и во время беременности.
Экстрагенитальными заболеваниями в анамнезе страдали 44,6% (104/233) пациенток, из них наиболее часто встречались хронические заболевания органов пищеварения.
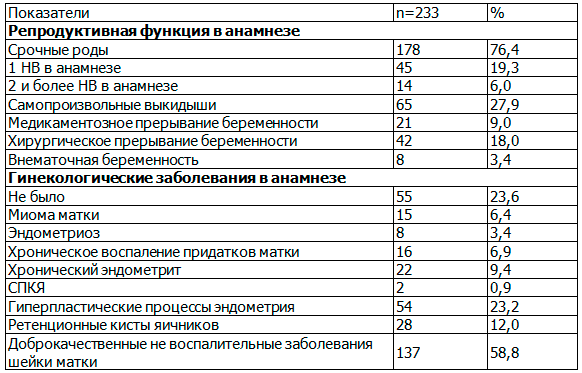
Изучение акушерско-гинекологического анамнеза показало, что 76,4% (178/233) обследованных женщин имели в анамнезе гинекологические заболевания. Воспалительные заболевания придатков матки наблюдались в 6,9% (16/233) случаев, хронический эндометрит верифицирован и морфологически подтвержден у 9,4% (22/233). Данный факт является одним из специфических факторов в развитии НВ. У 40,3% (94/233) пациенток отмечалось 2 и более перенесенных гинекологических заболеваний. Среднее число нозологических форм в расчете на одну пациентку составило 1,4.
При анализе детородной функции установлено, что практически у каждой пятой (19,3%, 45/233) женщины это был уже второй случай НВ, а у 6,0% (14/233) пациенток было 3 и более НВ в анамнезе. У 12,2% (28/233) беременность наступила в результате применения вспомогательных репродуктивных технологий.
Таблица 1. Акушерско-гинекологический анамнез пациенток с несостоявшимся выкидышем (n, %)
Микробные ассоциации во влагалищной микробиоте были выявлены у каждой третьей женщины. У 6,9% (16/233) пациенток выявлен низкий титр обсемененности патологической микрофлорой. Образцы с отсутствием роста патогенной микрофлоры получены у 43,4% (101/233).
Обращает внимание высокая частота выявления Mycoplasma genitalium и микроорганизмов факультативной анаэробной группы (Gardnerella vaginalis), а также микробных ассоциаций, которые были выявлены у каждой третьей женщины.
При бактериологическом исследовании отделяемого цервикального канала, обсемененность возбудителями в 106 КОЕ/мл и более выявлена у 44,2% (103/233) женщин, причем, сочетание 2 и более возбудителей было диагностировано у 14,6% (34/233). Чаще всего состав флоры цервикального канала у пациенток носил полиморфный характер.
Таблица 2. Результаты лабораторных исследований отделяемого цервикального канала у пациенток с несостоявшимся выкидышем (n, %)

Результаты гистологического исследования соскоба из полости матки у 87,1% (203/233) женщин, которым было проведено опорожнение полости матки хирургическими методами (кюретаж, вакуум-аспирация) представлены в таблице 3.
Результаты гистологического исследования соскоба из полости матки у показали наличие нормальной морфологической картины у 15,3% (31/203) пациентки. Чаще всего в материале у пациенток была выявлена лейкоцитарная инфильтрация (40,9%, 83/203), реже – лимфоцитарная (5,9%, 12/203).
Таблица 3. Результаты гистологического исследования соскоба из полости матки, n/%
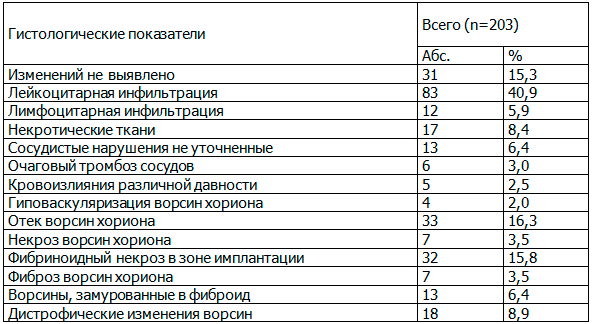
Изменения, характерные для хронического воспалительного процесса (лимфоцитарная инфильтрация, фиброз ворсин хориона, ворсины, замурованные в фиброид, дистрофические изменения ворсин хориона), были выявлены у 24,6% (50/203) женщин.
Изменения, характерные для острой стадии воспаления (лейкоцитарная инфильтрация, отек ворсин хориона, некроз ворсин хориона, фибриноидный некроз в зоне имплантации и наличие некротических тканей), были обнаружены у 84,7% (172/203) женщин.
Сосудистые нарушения (очаговый тромбоз сосудов, кровоизлияния различной степени давности, гиповаскуляризация ворсин хориона и неуточненные сосудистые нарушения) были выявлены у 13,8% (28/203) пациенток.
Обсуждение результатов. Был проведен факторный анализ, выделивший критерии, формирующие 3 латентных фактора, связанные с присутствием инфекций.
Первый латентный фактор описывал 20% информации, связанной с сопряженностью частных представителей микробиоты и НВ и характеризовался высокой корреляцией с внутриклеточными возбудителями.
Наиболее обсуждаемым вопросом в настоящее время является роль инфекций в генезе спонтанной потери беременности. Значимым фактором считается наличие бактериальноговагиноза (БВ). Присутствие БВ в последние 6 месяцев статистически значимо связано с самопроизвольным абортом (p<0,05), тогда как не отмечено существенной связи между БВ и повторными потерями беременности (p>0,05) [15]. Присутствие Gardnerella vaginalis выявлено лишь у 17% пациентов в настоящем исследовании, что не позволяет сделать однозначного вывода о его влиянии на НВ.
Роль других инфекций продолжает оставаться предметом дискуссий [16]. Факторный анализ позволил нам выявить сопряженность НВ с внутриклеточными возбудителями (Ureaplasma urealyticum / parvum и Mycoplasma genitalium), повышенным количеством Е. coli и E. Faecalis, а также бактерий рода Streprococcus spp.
Donders G.G.G. с соавт. утверждают, что Mycoplasma genitalium участвует в возникновении цервицита, воспалительных заболеваний органов малого таза у небеременных женщин и преждевременных родов и выкидышей у беременных, независимо от наличия одновременно других ИППП [17]. Однако Larsen B. с соавт. эту связь отрицают, в то же время, приводя несколько результатов, подчеркивающих очевидную бóльшую важность Ureaplasma urealyticum [13].
Второй – был сопряжен с повышенным количеством Е. coli и E. faecalis (описывал 19% информации). Третий латентный фактор обозначал сопряженность НВ с повышенным количеством бактерий рода Streprococcusspp. (давал описание 17% информации).
Роль Е.coli и E. Faecalis, равно как и Streprococcus spp. в генезе НВ не изучена, и работ с ними связанных, в доступных базах данных не найдено. Имеются лишь единичные сведения, свидетельствующие о возможной их роли в повышении риска преждевременных родов [18, 19].
Заключение. Таким образом, полученные результаты свидетельствуют о то, что присутствие условно-патогенной микрофлоры формирует латентные факторы, способствующие развитию хронического эндометрита и несостоявшегося выкидыша.
