ВИЧ-инфекция характеризуется высоким уровнем заболеваемости и распространенности. В течение последних двух десятилетий, наблюдалось безудержное распространение эпидемии ВИЧ-инфекции по всему миру, затрагивая одни районы за другими, не обходя стороной ни одну из стран. Проблема ВИЧ-инфекции является актуальной и для Республики Узбекистан. Актуальность проблемы обусловлена расположением страны на пути наркотрафика, а также наличием большой доли молодых людей среди населения, которым свойственно поведение, увеличивающие риск заражения ВИЧ-инфекцией.
Распространенность ВИЧ-инфекции в Республике Узбекистан, как и в других странах СНГ, еще не достигла стадии стабилизации и находится на второй концентрированной стадии своего развития [1,2].
Наряду с этим, вопрос о вакцинации детей, рожденных от ВИЧ-инфицированных матерей, а также детей с установленным диагнозом, стал серьезной проблемой в связи с ростом числа инфицированных. При вакцинации могут наблюдаться некоторые побочные реакции и осложнения, а также сама вакцина может быть причиной заболевания, от которого они призваны защищать. Даже при введении "инактивированной" вакцины иммунная система реагирует на нее [3,4].
Несмотря на то, что существующий Национальный Клинический протокол МЗ Республики Узбекистан (от 2007 г.) по вопросам иммунизации детей с ВИЧ-инфекцией, а также СанПиН (санитарные правила и нормы) от 9 февраля 2009 г. дают рекомендации по всем видам вакцин, некоторые аспекты вакцинации требуют дополнительных научно-обоснованных исследований. Это в свою очередь вызывает необходимость дальнейшего изучения тактики вакцинации, подходов к повышению адекватного иммунного ответа и безопасности при вакцинации детей с ВИЧ-инфекцией.
Целью исследования явилось совершенствование тактики иммунизации детей с ВИЧ-инфекцией на основе изучения течения вакцинального процесса во взаимосвязи с клинико-иммунологическими особенностями ВИЧ-инфекции и проводимой антиретровирусной терапии (АРВТ).
Материал и методы исследования. Исследования проводились в период с 2009 по 2011 гг. на базе отдела иммунопрофилактики и отделения иммунодефицитных состояний детей РСНПМЦ Педиатрии.
Нами было обследовано 80 детей в возрасте от 1 года до 5 лет. Из них основную группу составили 50 детей с ВИЧ-инфекцией, из которых 13 (26%) детей от ВИЧ-позитивных матерей, 37 (74%) детей от ВИЧ-негативных матерей.
Контрольную группу составили 30 здоровых детей аналогичного возраста. Из них по возрасту от 1 года до 3 лет составили 20 (66,5%) детей и от 3 до 5 лет 10 (33,5%) детей.
Из основной группы 25 детей подлежали к вакцинации АКДС (адсорбированный коклюшно-дифтерийный-столбнячный анатоксин) и ИПВ (инактивированная полио-вакцина). Все обследуемые нами дети с ВИЧ-инфекцией были распределены по группам в зависимости от возраста и стадии заболевания, диагностированными согласно приказу Министерства Здравоохранения Республики Узбекистан за № 480 от 2007 г. 30 октября и классификации ВОЗ (2006 г.).
По возрасту дети распределялись по следующим группам: I - возрастную группу составили 36 (62%) детей в возрасте от 1 года до 3 лет и II - возрастную группу 14 (38%) детей в возрасте от 3 до 5 лет.
По стадиям заболевания дети с III стадией ВИЧ-инфекции составили 34 (68%) и с IV стадией ВИЧ-инфекции 16 (32%) детей.
При вакцинации были использованы тетравалентная вакцина «Тетравакс» (АКДС+ИПВ-инактивированная полиовакцина, Канада) и «Инфанрикс» (АКДС, Бельгия). Использованные АКДС-вакцины содержали бесклеточный коклюшный компонент. Все провакцинированные дети по показаниям получали антиретровирусную терапию (АРВТ) с ламивудином, зидовудином, невирапином по схеме в течение 6 месяцев. Этим детям проводилась вакцинация в период стихания клинических симптомов ВИЧ-инфекции и после стабилизации иммунологических показателей.
В работе были использованы следующие методы исследования:
- Общеклинические методы исследования.
- Субпопуляционной анализ Т и В-лимфоцитов при помощи моноклональных антител и определение IgA, IgM, IgG методом радиальной иммунодиффузии по Manchini.
3.Определение уровня интерлейкинов методом иммуноферментного анализа-ИФА с использованием тест-систем ООО «Цитокин» (Санкт-Петербург, Россия).
4.Серологический метод: методом РПГА (реакция прямой гемагглютинации) определяли титры специфических противодифтерийных, противостолбнячных и противополиомиелитных антител.
- Статистические методы с применением персонального компьютера и пакетов программ для обработки многофакторных статистических данных (Microsoft Excel и STATISTICA 6).
Результаты и их обсуждение. Результаты исследования иммунологического статуса 50 детей с ВИЧ-инфекцией в до вакцинальном периоде показали, что у детей этой группы независимо от стадии заболевания и возраста на фоне лейкопении относительно контрольной группы, наблюдался Т-иммунодефицит, выражающийся в достоверном снижении абсолютного и относительного количества Т-хелперов/индукторов (CD4+) (Р<0,001, табл. 1).
Как известно, цитопатогенное воздействие ВИЧ и его белков на CD4+-лимфоциты составляют основу патогенеза иммунодефицита на уровне ВИЧ-инфицированного организма, в связи с чем, количество CD4+-лимфоцитов было снижено во всех группах.
Таблица 1. Показатели клеточного звена иммунитета у ВИЧ-инфицированных детей в зависимости от стадии заболевания в до вакцинальном периоде
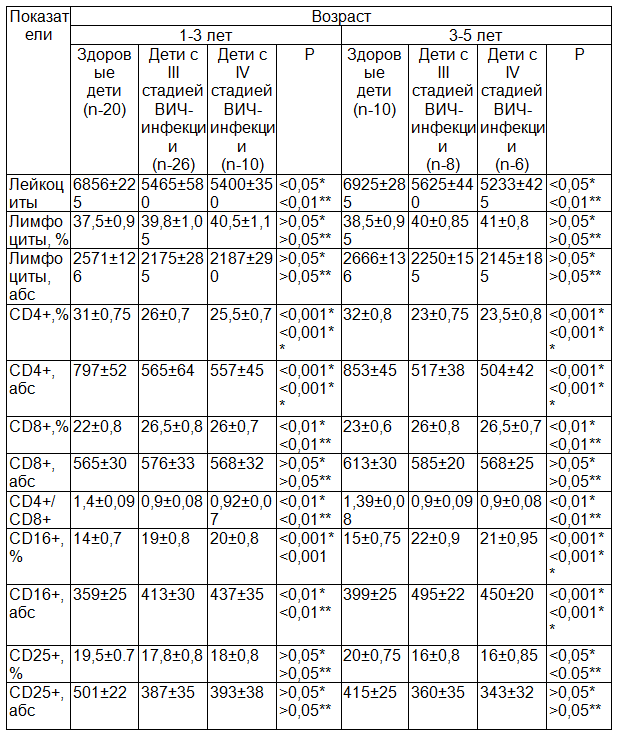
Примечания: *-достоверность между здоровыми детьми и III стадией ВИЧ-инфекции; **-достоверность между здоровыми детьми и IV стадией ВИЧ-инфекции.
Содержание относительного количества CD8+-супрессоров достоверно повышалось не зависимо от возраста и стадии заболевания по сравнению со здоровыми детьми (Р<0,01). В тоже время число CD8+-лимфоцитов было достоверно повышено, за счет чего и наблюдалось снижение ИРИ (иммунорегуляторного индекса) CD4/CD8 (Р<0,01). Также отмечалось достоверное повышение абсолютного и относительного количества CD16+-киллеров (Р<0,01 - Р<0,001), что свидетельствует о сенсибилизации организма и прогрессировании болезни. Во всех группах детей с ВИЧ-инфекцией отмечалось относительное снижение содержания CD25+-активаторов Т-лимфоцитов, стимулирующих антителообразование и цитотоксичность, и только у детей в возрасте от 3-5 лет мы отмечали достоверное снижение (Р<0,05), что объясняется по-видимому более длительным течением заболевания.
Кроме дезорганизации клеточного звена иммунитета, при ВИЧ-инфекции наблюдались нарушения и в гуморальном звене, что сопровождалось увеличением выработки иммуноглобулинов, то есть гипериммуноглубулинемией во всех группах детей с ВИЧ-инфекцией. Так уровень IgG был повышен в 1,0-1,1 раза (Р<0,05), IgА в 1,4-1,5 раза (Р<0,001) и IgM в 1,2 раза (Р<0,01) по сравнению с группой здоровых детей.
Такое повышение на наш взгляд можно расценивать как неспецифическое антителообразование в ответ на антигенную нагрузку вируса ВИЧ. При этом, такое повышенное содержание иммуноглобулинов (специфических и неспецифических) может являться как компенсаторной реакцией при снижении функциональной активности клеточного иммунитета, так и патологической реакцией, приводящей к образованию ЦИК (циркулирующих иммунных комплексов). Все это может поддерживать нарушение здоровья детей, задержку психофизического развития, появление лимфоаденопатии и гепатоспленомегалии.
Повышенное содержание IgА, IgG и IgM при сниженном количестве CD4+ лимфоцитов является косвенным критерием, позволяющим заподозрить ВИЧ-инфекцию у ребенка на раннем этапе до появления специфических иммунологических маркеров. [5]
Проведенные исследования по изучению уровня провоспалительных цитокинов у обследованной группы детей показали, что уровень IL-1β и IL-6, достоверно выше (Р<0,05; Р<0,001) уровней здоровых детей. Уровень IL-2 был достоверно снижен (Р<0,05), что указывает на прогрессирование болезни.
Таким образом, увеличение продукции этих цитокинов вызывает целый ряд изменений в иммунной системе, характеризуют воспалительный процесс в организме и могут служить одним из критериев прогрессирования заболевания.
Результаты исследования иммунологического статуса у детей с ВИЧ-инфекцией в поствакцинальном периоде показали, что после законченного курса вакцинации у них отмечалось снижение абсолютного числа лимфоцитов по сравнению в до вакцинальном периоде с 2175+285 до 2015+270 (III стадия) и с 2187+290 до 1927+260 (IV стадия) в I возрастной группе; а во II группе с 2250+155 до 2075+150 (III стадия) и с 2145+185 до 1939+165 (IV стадия). Также отмечалось снижение CD4+ клеток в I возрастной группе с 26+0,7% до 21,7+0,6% (III стадия) (Р<0,001) и с 25,5+0,7% до 20,5±0,5% (IV стадия) (Р<0,001), а во II группе с 23+0,75% до 19+0,8% (III стадия) и с 23,5+0,8% до 19±0,6% (IV стадия) (Р<0,01).
Была также отмечена тенденция увеличения относительного количества супрессоров - CD8+ клеток в I возрастной группе с 26,5+0,8% до 28,5,+0,5% (III стадия) и с 26+0,7% до 28,2±0,75% (IV стадия); а во II группе с 26+0,8% до 29+0,7% (III стадия) (Р<0,05) и с 26,5+0,7% до 29,5±0,5% (IV стадия) (Р<0,05). Все эти изменения отражались относительным снижением иммунорегуляторного индекса с 0,9±0,08-0,92±0,07 до 0,76±0,08 - 0,72±0,07 в I возрастной группе (Р>0,05) и с 0,90±0,09 - 0,90±0,09 до 0,70±0,06 - 0,64±0,06 в II возрастной группе с III стадией ВИЧ-инфекции. Достоверное снижение ИРИ наблюдалось только во II возрастной группе детей с IV стадией ВИЧ-инфекции (Р<0,05).
Учитывая, что ИРИ является одним из факторов, определяющим сероконверсию при вакцинации, данная динамика ИРИ, подтверждает адекватность выработки иммунного ответа. Уровень CD16+ незначительно повышался во всех группах, так в I возрастной группе повышение начиналось с 19+0,8% до 20+0,8% (III стадия) и с 19,5+0,8% до 20,5+0,8% (IV стадия). В II возрастной группе с 22+0,9% до 21+0,95% (III стадия) и с 22,8+0,8% до 22,5+0,8% (IV стадия). Клетки активаторы пролиферации CD25+ имели тенденцию достоверного повышения относительного количества во всех группах. Эти изменения по-видимому связаны со стимулирующим влиянием вакцинации на иммунную систему и соответственно увеличивались в I возрастной группе с 17,8+0,8 до 20,7+0,6% (III стадия) (Р<0,05) и с 18+0,8% до 20,5±0,6% (IV стадия) (Р<0,05), а во II группе с 16+0,8% до 18,5+0,6% (III стадия) и с 16,5+0,85% до 19±0,6% (IV стадия) (Р<0,05).
После проведенных серии вакцинации наблюдалась тенденция недостоверного повышения уровней иммуноглобулинов IgA, IgG, IgM по сравнению с довакцинальным периодом.
В поствакцинальном периоде изучение уровней цитокинов-интерлейкинов показало, что уровень IL-1β и IL-6 были также повышены, но достоверности мы не отмечали. Отмечалось достоверное повышение IL-2 в I возрастной группе с 28,5+2,5 до 41,5+2,7 (III стадия) (Р<0,01) и с 27,5+2,5 до 39,5±2,6 (IV стадия) (Р<0,01), а во II группе с 26,5+2,5 до 40,25+2,7 (III стадия) и с 25,7+2,5 до 38,65±2,8 (IV стадия) (Р<0,01). Такое повышение свидетельствует о стимулирующем влиянии вакцинации на фоне проводимой АРВТ.
Выявленные изменения в иммунной системе по-видимому, связаны с антигенной нагрузкой, которые не доходили до критических уровней и носили транзиторный характер.
Таким образом, основным критерием к вакцинации у детей с ВИЧ-инфекцией явился пороговый уровень умеренно-выраженного иммунодефицита. Так, у детей с ВИЧ-инфекцией с III стадией заболевания уровень CD4+ в I возрастной группе составил 26±0,7%, а во II группе 23±0,75%. У детей с IV стадией ВИЧ-инфекции уровень CD4+ в I возрастной группе составил 25,5±0,7%, а во II группе 23,5±0,8%.
После законченной 3-х кратной вакцинации с интервалом 1-1,5 месяца были получены результаты серологического исследования, которые показали что из 25 детей с ВИЧ-инфекцией частота сероконверсии антитоксических противодифтерийных антител в среднем составила 76%, а частота сероконверсии антитоксических противостолбнячных антител 84%. Было выявлено, также что защитные уровни антител в группе детей с IV стадией были ниже в сравнении с III стадией ВИЧ-инфекции и ниже группы здоровых детей (Р<0,05).
Частота сероконверсии на типоспецифические вируснейтрализующие полиомиелитные антитела составила в среднем 64,1% (57%-71,2%), что также ниже в сравнении с группой здоровых детей (Р<0,05). Кроме этого, в ходе вакцинации было выявлено что уровни сероконверсий (титры поствакцинальных антител на АКДС и полио-вакцину) у детей с ВИЧ/СПИДом достигали низких-36%, средних уровней титров-38,6% случаев, а у 25,4% случаев были получены серонегативные результаты. Высокий уровень защищенности не зарегистрирован ни в одном случае.
Также нами был изучен поствакцинальный иммунитет по среднему Х геометрическому показателю, что в свою очередь выявил достоверно низкую сероконверсию у детей с ВИЧ/СПИД (Р<0,001) по сравнению с здоровыми детьми (табл. 2).
Таблица 2. Показатели поствакцинального иммунитета к дифтерии, столбняку и полиомиелиту у детей с ВИЧ-инфекцией
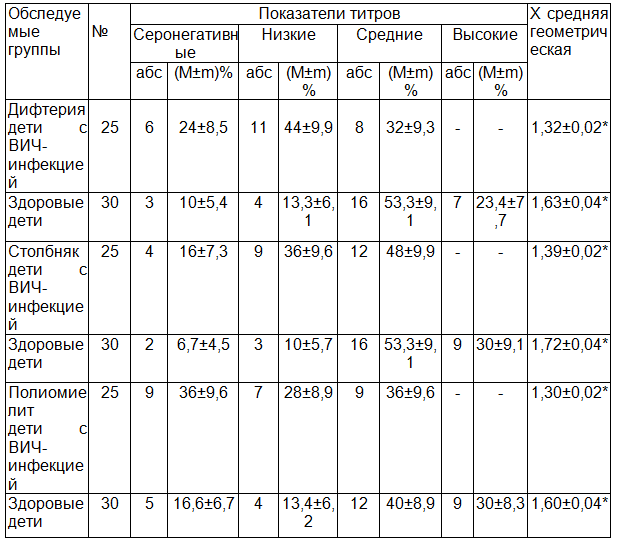
Примечание: * достоверность Р<0,001 между здоровыми и ВИЧ-инфицированными детьми.
В связи с этим, нами были проведены дополнительные исследования на изучение сохранения выработанных титров антител через 6 месяцев после законченного курса вакцинации. В ходе исследования были получены следующие результаты: серонегативные результаты достигали в 46,4% случаев, низкий уровень сероконверсии зафиксирован у 53,6% детей и средний уровень защищенности не установлен ни в одном случае. Надо также отметить, что полученные результаты сероконверсии диктует необходимость в мониторировании результатов иммунизации детей с ВИЧ-инфекцией и проведению дополнительной «бустерной» вакцинации.
Клиническое состояние детей после проведенной вакцинации было удовлетворительным у всех детей.
Из поствакцинальных реакций нами было отмечено только местная реакция у 5 (20%) детей в виде покраснения и у 3 (13,5%) слабая реакция в виде повышения температуры тела (температура 37,5 С), неустойчивый стул наблюдался у 4 (16%), которые не отразились на общем состоянии детей и прошли в течении 3-5 дней. Поствакцинальных осложнений ни в одном случае не наблюдалось.
Заключение. Таким образом, полученные нами данные в ходе вакцинации отражали изменения в иммунной системе, связанные как с ВИЧ-инфекцией, так и влиянием антигенной нагрузкой вводимых вакцин.
Надо отметить, что выявленные изменения в иммунной системе не доходили до критических уровней и носили транзиторный характер. Было установлено положительное влияния АРВТ на вакцинацию у детей с ВИЧ-инфекцией.
Результаты сероконверсии показали, что для создания адекватного иммунного ответа необходимо проводить сероконтроль результатов вакцинации у детей с ВИЧ-инфекцией, с последующим назначением допольнительной «бустерной» дозы через 6 месяцев у детей с III и IV стадией ВИЧ-инфекции.
Полученные данные проведенных исследований показывает о безопасности в проведении вакцинации детей данного контингента во время стабилизации клинико-иммунологических показателей и не приводит к прогрессированию болезни.
