Актуальность. На современном этапе проблема микробной экологии, связанная с влиянием антибиотиков на индивидуальную нормальную микрофлору организма человека стоит довольно остро. С нарушенной микроэкологией, обусловленной широким, а иногда необоснованным использованием антибиотиков, связано широкое распространение инфекций, вызываемых Clostridium difficile, клинический спектр проявлений которых варьирует в широких пределах – от носительства и кратковременной самопроходящей диареи до развития псевдомембранозного колита [1, 2, 5].
Установлено, что токсины продуцируемые данными бактериями в настоящее время рассматриваются как наиболее вероятная причина возникновения колитов и диареи у детей.
Диарея, как известно, является одним из наиболее частых осложнений антибиотикотерапии. По данным разных авторов, диарея встречается у 20-30% больных, леченных клиндамицином, у 10-25% - амоксициллином клавуланатом, у 5-10% - ампициллином, у 2-5% - макролидами (эритромицином, кларитромицином) или тетрациклином [2].
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Clostridium difficile.
Clostridium difficile – строго анаэробная, граммоположительная палочка, растущая на обычных питательных средах с 5% крови. Для селективного выделения ее используют среды, включающие яичный желток или циклосерин, цефокситин и фруктозу. Микроорганизм для своего развития нуждается в аминокислотах – пролине, лейцине, изолейцине, метионине, триптофане, цистине. Вегетативные клетки при воздействии кислорода воздуха выживают всего 15 минут, а споры устойчивы и сохраняются во внешней среде от нескольких недель до нескольких месяцев.
В образцах испражнений клетки Clostridium difficile сохраняют жизнеспособность при 5 ºС до 10 суток, при 25 ºС до 4 суток.
Одной из особенностей Clostridium difficile является продукция термолабильного комплексного экзотоксина, состоящего из цитотоксина (токсин В) и энтеротоксина (токсин А), с указанным токсическим комплексом связывают патологические изменения в слизистой кишечника больного: образование язвенных и ложнопленчатых колитов.
Clostridium difficile является причиной псевдомембранозных колитов в 100% случаев. Заселение кишечника Clostridium difficile наблюдается приблизительно у 50% новорожденных. Патогенные свойства возбудителя не проявляются до конца первого года жизни, что обусловлено недостатком или недоразвитием кишечных рецепторов для вырабатываемых им токсинов. В то же время бессимптомное носительство Clostridium difficile выявляются у определенной части взрослого населения – от 1-3% в Европе, до 15% в Японии [3, 5].
В Узбекистане, в силу ряда причин, и прежде всего, в связи с отсутствием соответствующей лабораторной базы, диагностика инфекций обусловленных Clostridium difficile отсутствует, о её частоте можно судить, только основываясь на отдельных публикациях [1].
К сожалению, в современной отечественной литературе имеются лишь единичные публикации, посвященные микробиологическим и токсикологическим аспектам клостридиозов, и практически полностью отсутствуют работы, касающиеся эпидемиологии, клиники и терапии этих заболеваний [3, 4].
Недостаточная осведомленность практических врачей с данной нозологической формой, усугубляется отсутствием соответствующих диагностических наборов, побудило нас изучить эпидемиологические, клинические характеристики инфекций у детей и разработать адекватный алгоритм антибактериальной терапии.
Цель – изучения особенности клинического течения кишечных инфекций у детей, обусловленной Clostridium difficile.
Материалы и методы. Наше систематическое изучение этиологии острых кишечных инфекций (ОКИ) у детей за период с 2005-2010 г. основано на исследованиях у 225 больных детей, в возрасте от 2 мес. до 3 лет. Материалом для исследования служили образцы фекалий. Исследование проводилось с помощью полимераза цепной реакции (ПЦР) и бактериологическими методами. Диагноз при помощи ПЦР анализа устанавливался во всех случаях. Из них у 14 (38,8%) детей диагноз был установлен на основании данных бактериологического исследования и у 32 (88,8%) детей на основании серологического исследования - иммуноферментного анализа (ИФА).
Критериями оценки степени тяжести заболевания служили: острота развития инфекционного процесса, степень выраженности токсикоза и эксикоза, продолжительность температурной реакции и желудочно-кишечных расстройств, степень вовлечения в патологический процесс сердечнососудистой и центральной нервной системы, показатели крови и копрограммы.
Учитывая эти критерии из 36 обследованных больных, была диагностирована среднетяжелая форма у 24 (76,6%), и у 12 (33,4%) – тяжелая.
Для определения возбудителей острых кишечных инфекции в работе нами впервые был применена полимеразно цепная реакция.
Наблюдаемые больные до поступления в стационар уже лечились антибиотиками, получали бактериальные препараты по поводу установленного в анамнезе различной степени и вида дисбактериоза кишечника. Этим детям были проведены параклинические методы обследования, включая изучение микрофлоры кишечника.
Результаты и обсуждение. Согласно полученным результатам исследований Clostridium difficile встречается у 16% детей заболевших острыми кишечными инфекциями. Средний возраст детей больных, обусловленной Clostridium difficile составило 13,7±1,35 лет.
Наши результаты показали, что эта инфекция достоверно чаще встречалось у детей в возрасте до 2 лет (р>0,05).
Таким образом, в развитии острых кишечных инфекций роль Clostridium difficile оказывается выше, чем ниже возраст ребенка. Изучение эпидемиологического анамнеза позволило установить, что к факторам, способствующим возникновению псевдомембранозного коллита, относятся также скученность больных в палатах, нехватка обслуживающего персонала, нарушение санитарного режима, а также нерациональное использование антибиотиков.
У всех детей на фоне приема антибиотиков и 30% случаев как «внутрибольничное инфицирование» отмечали различной степени выраженности диарейный синдром и повышение температуры. Более половины детей составили вновь поступившие в стационар.
Таблица 1. Процент сопутствующих заболеваний при кишечных инфекциях бактериального генеза
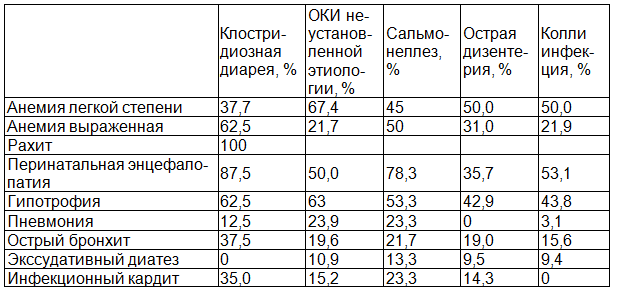
При изучении сопутствующий патологии у всех детей нами было выявлено анемия различной степени (р>0,05), рахит (р>0,001), ферментопатии и дисбактериозы кишечника с рождения детей, перинатальная энцефалопатия (р>0,05) чаще с гипертензионным синдромом.
С острым началом заболевания поступили в стационар 80,6% детей, при этом температура в пределах нормы была у 3 (8,3%), у 22 (61,1%) больных поднималось до 37-38 0С, у 11 (30,6%) - температура была выше 38 0С. Длительность температуры в днях составило 16,7±6 дней. Заболевание протекало в среднетяжелой и тяжелой форме.
У 1/3 части больных выявлена микст-инфекция «сальмонеллез + клостридии». Клостридиозная инфекция у всех больных проявлялось в сухости и бледности кожных покровов и слизистых, слабостью и вялостью. У 97,2% больных отмечалось нарушение аппетита, у 58,4% - нарушение сна.
Таблица 2. Сравнительная оценка выраженности диспепсических симптомов

Диспепсические симптомы как боли в животе встречались – у 88,9%, с продолжительностью 6,5±0,72 дней, вздутие живота - 61,1%, урчание кишечника - 66,7%, болезненность сигмовидной кишки - 30,6%, тенезмы и ее эквиваленты - 25%, рвота, при чем однократная – у 50%. У 27 (75%) больных детей наблюдался жидкий стул с примесями слизи и у 25%- с прожилками крови, при этом более половины больных частота стула отмечалось более 8 - 10 раз в сутки. Длительность диареи в днях составила - 12,4±1,62.
Также была свойственна генерализация инфекционного процесса, развитие сепсиса особенно при «микст» инфекциях. При объективном осмотре у 83,3% больных выявлена гепатомегалия, у 38,9% - спленомегалия, у 61,1% - патологические шумы в верхушке сердца и хрипы в легких.
В связи с тем, что нарушения стула сохранялись после разрешения воспалительного процесса и прекращения антибиотикотерапии, всем детям было проведено микробиологическое исследование фекалий.
Проведенный анализ микрофлоры толстой кишки показал, что у исследуемых детей имели место выраженные сдвиги в микробиоценозе кишечника, а именно: у 61,1% детей отсутствовали бифидобактерии, у 66,7% - лактобациллы, в то же время дефицит E.coli отмечен у 38,8% больных. Штаммы E.coli с гемолизирующей активностью были выделены у 22% детей. У части детей в значимых титрах высевались грибы рода кандида, клебсиелла и протеи.
Вопросы лечения диареи, обусловленной Clostridium difficile до настоящего времени окончательно не разработаны. Перечень антибактериальных препаратов, применяемых в лечении кишечных инфекций обусловленных Clostridium difficile, включает метронидазол, ванкомицин, бактрим, рифампицин и фторхинолоны.
В настоящее время наиболее перспективным направлением в лечении данной инфекции является использование пробиотиков. В лечении среднетяжелых форм заболевания нами был использован метронидазол в таблетках в возрастной дозировке. При лечении тяжелых форм заболеваний включали в терапию метрогил в/в и рифампицин в инъекциях.
С целью коррекции выявленных дисбиотических сдвигов всем детям был назначен препарат иммунобифидум. Группой контроля служили 10 детей, получавших в течение 20 дней стандартный бифидумбактерин (10 доз в сутки).
Отечественный препарат «Иммунобифидум», содержащий экстракт из фетального тимуса и жизнеспособные бифидумбактерин, изготовленные по оригинальной технологии на ООО «Ором-биопрепарат» (Ташкент) состоит из пробиотического комплекса «Bifidobacterium bifidum» и фетального экстракта Иммуноактивина, и не содержит искусственных красителей и консервантов. В 1 таблетке содержится 10 доз жизнеспособного бифидумбактерина. Препарат назначали детям в возрасте до 1 года по 1 таблетке; в возрасте от 1 до 3 лет по 2 таблетки перед сном. Курс терапии составил 20 дней.
По завершению полного курса терапии нормализацию стула, исчезновение признаков воспаления кишечника при копрологическом исследовании, а также микробиологическое улучшение наблюдали у всех детей основной группы.
После проведенных мероприятий частота дисбактериоза III степени снизилась в 3 раза (68% - 26,6%), а II степени – в 2 раза (28% - 14,3%). Положительный эффект наблюдался у 62,5% детей.
Таким образом, клинический анализ показал, что для кишечных инфекций обусловленных Clostridium difficile свойственны признаки диарейного и интоксикационного синдрома. Факторами риска и развития заболевания является раннее нерациональное применение антибиотиков, длительное пребывание больного в стационаре как источник внутрибольничной инфекции, а так же возраст детей.
Качественные и количественные изменения микрофлоры кишечника рассматриваются как один из механизмов, поддерживающих и отягощающих течение основного заболевания.
Выводы
- Представленные данные дают основание относиться к кишечной инфекции, обусловленной Clostridium difficile как к серьезной проблеме, которая требует определенного подхода в вопросах диагностики и соответствующего комплексного лечения.
- Полученные результаты позволили нам сделать обоснованный вывод о целесообразности использования препарата иммунобифидум в терапии кишечных инфекций, обусловленных Clostridium difficile.
