Среди причин перинатальной патологии важное место занимает задержка внутриутробного роста и развития плода (ЗВУР). По отношению к гестационному возрасту при рождении, ЗВУР является интегральным показателем внутриутробного неблагополучия, повышенной заболеваемости, развития хронической и инвалидизирующей патологии, смертности детей в перинатальном и младенческом возрасте [4,5,10]. Согласно МКБ-10, задержка внутриутробного роста и развития, является самостоятельной патологией и регистрируется под кодом Р 05.1.
Если в XX столетии было показано, что ЗВУР встречается у 10-15 % доношенных новорожденных и у каждого 4-го родившегося раньше срока, то в последнее время отмечена тенденция к росту частоты ЗВУР [3]. Перинатальная и неонатальная заболеваемость при ЗВУР в 2-8 раз выше, чем в популяции [2,8,10].
По данным литературы, среди доношенных детей, родившиеся с ЗВУР составляют 15,4%, тогда как частота ЗВУР у недоношенных детей выше и достигает 39% [9].
Следует учитывать, что задержка внутриутробного роста и развития плода, как правило, формируется под воздействием многих этиопатогенетических факторов. Факторы, приводящие к дефициту массы тела при рождении, способны стойко изменять структуру тела, нарушать метаболическую стабильность, снижать уровень адаптационных возможностей организма, реализующихся через деятельность эндокринной, иммунной, нервной и сердечно-сосудистой систем [1,9,7,11].
По данным А.А. Баранова, отмечена прогрессирующая распространенность патологии нервной системы в перинатальном периоде почти в 2 раза [6]. Повреждение головного мозга, связанное с церебральной гипоксией, встречается у 48% новорожденных [6]. При асфиксии плода и новорожденного частота поражений мозга составляет 20-40%, а у детей, родившихся с низкой массой тела, достигает 60-70% [6].
Согласно современным представлениям, любое неблагополучие течения беременности у матери для плода трансформируется, прежде всего, в гипоксию. Гипоксия в свою очередь, является одной из причин поражения нервной системы в антенатальном периоде. По данным различных авторов перинатальные поражения центрально нервной системы (ЦНС) составляют более 60% всех заболеваний нервной системы в детском возрасте [3].
Сочетание внутриутробной гипоксии плода и задержки внутриутробного развития грубо нарушает онтогенетическую структурно-функциональную организацию мозга у детей в последующие этапы постнатального развития.
В связи с изложенным, учет анамнестических данных и анализ особенностей антенатального периода у новорожденных детей с задержкой внутриутробного роста и развития, родившихся в асфиксии представляют научный и практический интерес.
Целью исследования явилось изучение клинико-анамнестических особенностей у новорожденных с задержкой внутриутробного роста и развития, родившихся в асфиксии.
Материал и методы исследования. Под нашим наблюдением находились 102 новорожденных с задержкой внутриутробного роста и развития. Обследованные новорожденные были разделены в 2 группы: I основную группу составили 54 новорожденных с ЗВУР, родившихся в асфиксии, а II группу сравнения – 48 новорожденных с ЗВУР, родившихся без признаков асфиксии. Клинические исследования проводились в Республиканском Перинатальном Центре и в Городской детской больнице №5 г. Ташкента. С целью изучения особенностей антенатального периода был проведен анализ историй родов, историй развития новорожденных и историй болезни новорожденных.
Состояние детей при рождении определялось по шкале Апгар на 1-й и на 5-й минутах жизни. Морфофункциональная и нейромышечная зрелость оценивалась по шкале Ballard [1]. Физическое развитие новорожденных с ЗВУР оценивалось согласно рекомендациям Всемирной организации здравоохранения (ВОЗ).
Статистическая обработка материала проводилась – с использованием пакетов прикладных программ Microsoft Excel.
Результаты и обсуждение. В основной I группе – среди обследованных новорожденных мальчиков было 53,7% (29), а девочек - 46,3% (25), соответственно во II группе 35,4 (17) и 64,6% (31). Число доношенных детей было больше во II группе 27,1% (13), чем в I группе 11,1% (6). Число недоношенных детей преобладало в основной I группе 88,9% (48), во II группе количество детей родившихся недоношенными также было значительным – 72,9% (35).
Среди 54 новорожденных основной группы - у 33 (61,1%) детей диагностирована гипотрофическая, у 15 (27,8%) – гипопластическая, а у 6 (11,1%) - диспластическая форма задержки внутриутробного развития. В группе сравнения гипотрофическая форма была диагностирована у 32 (66,7%), гипопластическая форма у 12 (25%) и диспластическая форма у 2 (4,2%) новорожденных. Новорожденные с диспластической формой ЗВУР в 3 раза чаще встречались в основной группе, чем в группе сравнения. У обследуемых новорожденных обеих групп с диспластической формой задержки внутриутробного развития наблюдались стигмы дизэмбриогенеза, такие как микрогнатия, расщелина твердого неба, экзофтальм, аномальное строение грудной клетки, амелия (недоразвитие пальцев рук), готическое небо, нависший лоб и затылок, короткая уздечка языка, плосковальгусные стопы, асимметрия лица, челюстно-лицевые стигмы, микроцефалия.
В I группе новорожденных средняя оценка по шкале Апгар на 1-й минуте жизни составила 3,67±0,1 балла, на 5-й минуте жизни 4,78±0,1 балла. Во II группе средняя оценка по шкале Апгар на 1-й минуте жизни составила 6,37±0,1 балла, на 5-й минуте жизни 7,27±0,1 балла.
Средняя масса тела при рождении среди новорожденных детей I группы составила 1544,874±58,91г., а среди новорожденных II группы 1876,69±60,3. Дети с массой тела ниже 1500г. рождались в I группе чаще 38,9% (21), чем во II группе 10,4%(5). Дети с экстремально низкой массой тела также рождались в I группе в 6 раз чаще (11,1%), чем во II группе (2,1%). Средние показатели длины тела у новорожденных основной группы составили 40,26±0,6 см, а во II группе 44,1±0,5 см. Средние показатели окружности головы и груди в I группе составили 28,7±0,4 см и 26,2±0,4 см, во II соответственно 30,4±0,3 см и 27,1±0,3 см. Из этого можно заключить, что новорожденные с низкими по всем параметрам показателями, чаще рождались в состоянии асфиксии.
Наши исследования показали, что в крайне тяжелом состоянии новорожденные рождались почти в 4 раза больше в I группе 46,3% (25), чем во II – 12,5% (6). В тяжелом состоянии новорожденные рождались чаще во II группе 77,1% (37), чем в I – 50% (27). Новорожденные в среднетяжелом состоянии наблюдались только во II группе 8,3% (4).
Первичная реанимация была проведена 68,5% (37) новорожденным основной группы. Длительность оказания первичной реанимации варьировала от 30 секунд до 10 минут.
Среднее количество койко-дней у новорожденных I группы составило 25,22±1,2, а во II группе – 21,72±1,3. В интенсивной терапии в первые дни жизни нуждались 63% (34) новорожденных основной группы, которые были переведены в отделение реанимации и интенсивной терапии (ОРИТ). После стабилизации состояния они были переведены в отделение патологии новорожденных (ОПН). Во II группе в интенсивной терапии нуждались 12,5% (6) новорожденных.
Наблюдаемые нами новорожденные чаще рождались от матерей с отягощенным акушерским анамнезом. Возраст беременных варьировал от 19 до 43 лет, при этом большинство женщин были в оптимальном возрасте для деторождения (от 20 до 30 лет). Средний возраст матерей наблюдаемых новорожденных в обеих группах значимых различий не имел и составил 25,7±0,8 лет. Число женщин от 30 до 43 лет в обеих группах было в равных количествах и они составили ¼ часть всех матерей.
Среди всех женщин число первобеременных было 45,6%, повторнородящих - 26%, многорожавших – 28,4%. Значительную часть также составили повторнобеременные первородящие, что было обусловлено многократными самопроизвольными выкидышами 16 (18,6%) или мертворождениями 12 (13,9%).
Нами была изучена структура заболеваемости матерей обследованных новорожденных (табл. 1). Общая заболеваемость среди женщин, родивших детей с ЗВУР составила 63,7±4,8%. При этом, общая заболеваемость среди женщин, родивших детей с ЗВУР в асфиксии была на 33,8% выше, чем среди женщин, родивших детей с ЗВУР без асфиксии.
Таблица 1. Структура заболеваемости матерей наблюдавшихся новорожденных с ЗВУР
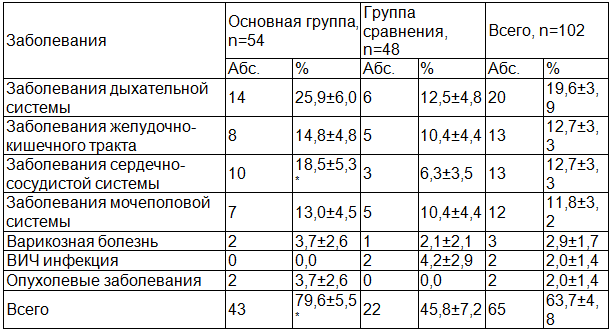
Примечание: * - достоверность различий между группами Р<0,5; Р<0,01.
Анализ заболеваемости обследованных матерей показал, что женщины обеих групп в 19,6±3,9% (20) случаев страдали бронхо-легочной патологией, среди которой чаще отмечались бронхиты, пневмонии и хронический тонзиллит. Значительную часть хронической патологии также составили заболевания желудочно-кишечного тракта 12,7±3,3% (13), такие как хронические и токсические гепатиты, калькулезный холецистит.
Гастроэнтероколит, колит и пищевая токсикоинфекция встречалась в единичных случаях. Из выявленных заболеваний сердечно-сосудистой системы (12,7±3,3%) превалировали гипертоническая болезнь, миокардиты, порок сердца выявлен только в 1 случае. Из заболеваний мочеполовой системы у 11,8±3,2% (12) матерей наблюдался гломерулонефрит, хронический пиелонефрит, цистит, аднексит, кольпит. Также у обследованных женщин выявлена варикозная болезнь 2,9±1,7% (3), опухолевые заболевания 2,0±1,4% (2), которые больше встречались в основной группе, чем в группе сравнения. Во II группе мы наблюдали 2 (2,0±1,4%) случая ВИЧ-инфицированных матерей, в I группе же таких случаев не было.
Существенное значение имело то, что у матерей страдавших бронхолегочной патологией новорожденные с ЗВУР в 2,1 раз чаще рождались в асфиксии. У матерей страдавших заболеваниями сердечно-сосудистой системы новорожденные дети с ЗВУР в асфиксии рождались в 3 раза чаще.
Нами также проведен анализ антенатального развития плода (рис. 1а, б).
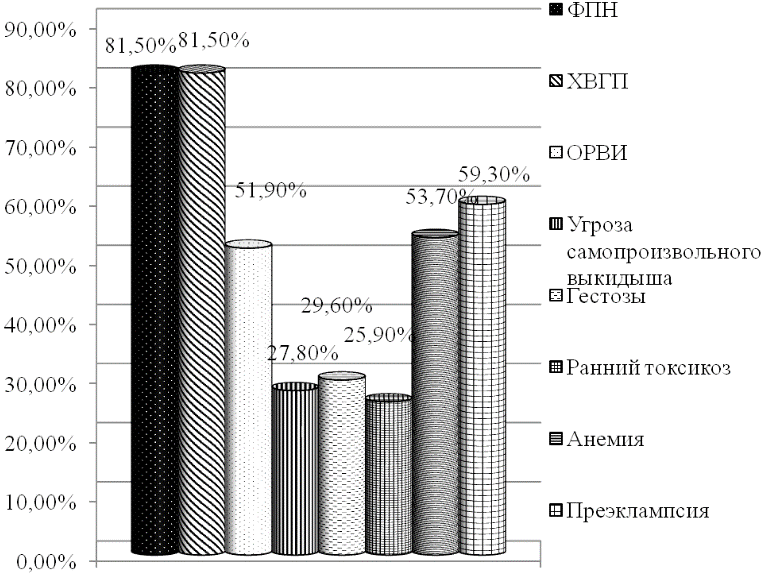
Рис. 1а. Факторы риска в антенатальном периоде у обследованных новорожденных с ЗВУР.
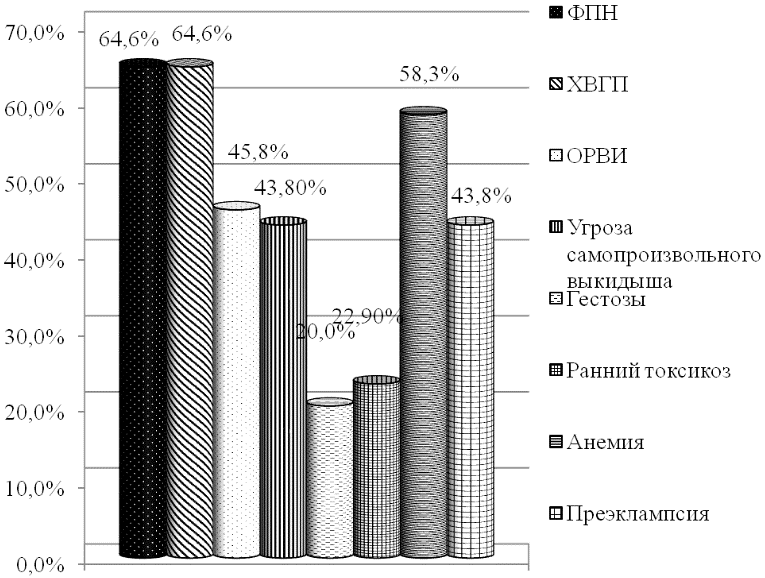
Рис. 1б. Факторы риска в антенатальном периоде у обследованных новорожденных с ЗВУР.
Среди материнских факторов обследуемых новорожденных основной группы особое значение имели преэклампсия 59,3±6,7% (32), анемия 53,7±6,8% (29), острая респираторная вирусная инфекция (ОРВИ) 51,9±6,8% (28), гестозы 29,6±6,2% (16) и угроза самопроизвольного выкидыша 27,8±6,1% (15). Данные обстоятельства способствовали к нарушению маточно-плацентарного кровообращения, что приводило развитию фетоплацентарной недостаточности (ФПН) 81,5±5,3% (44) и хронической внутриутробной гипоксии плода (ХВГП) 81,5±5,3% (44).
У новорожденных детей группы сравнения доминирующими факторами были ФПН - 64,6±6,9% (31), анемия - 58,3±7,1% (28), ОРВИ - 45,8±7,2% (2), угроза самопроизвольного выкидыша - 43,8±7,2% (21) и преэклампсия - 43,8±7,2% (21).
Существенное значение имеет анализ особенностей течения интранатального периода. Результаты данного исследования представлены на рис. 2а, б.
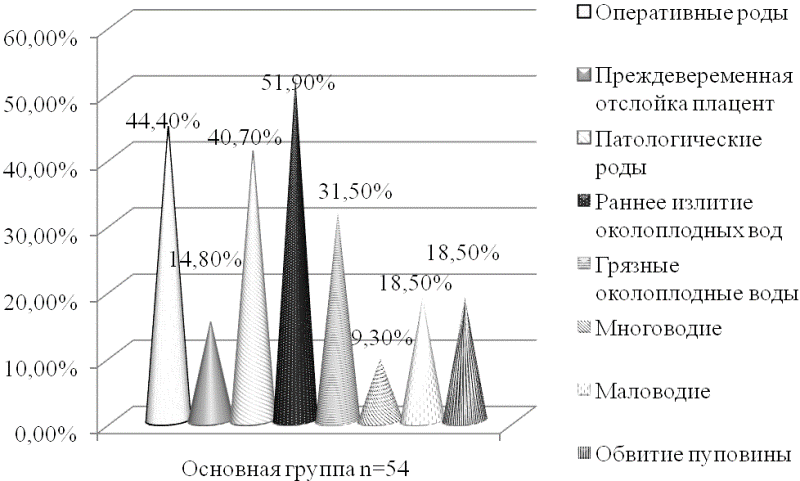
Рис. 2а. Факторы риска в интранатальном периоде у обследованных новорожденных с ЗВУР.
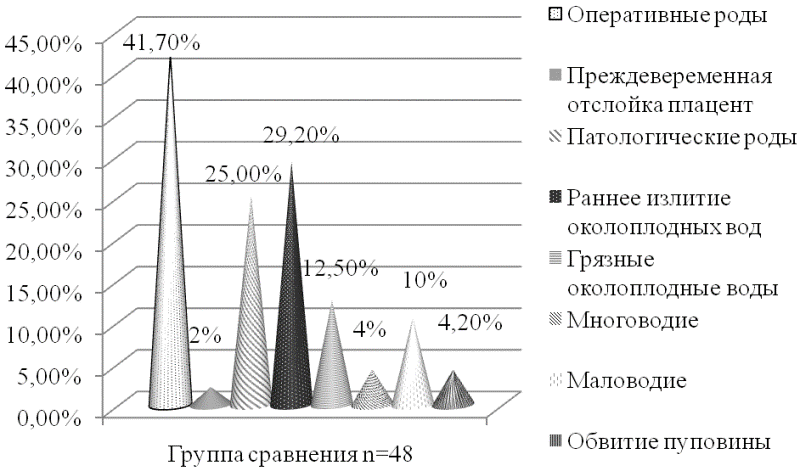
Рис. 2б. Факторы риска в интранатальном периоде у обследованных новорожденных с ЗВУР.
Анализ факторов риска интранатального периода показал, что в основной группе наиболее часто встречались раннее излитие околоплодных вод 51,9±6,8% (28), оперативные роды 44,4±6,8% (24), патологические роды, чаще тазовое предлежание 40,7±6,7% (22), маловодие 18,5±5,3% (10) и преждевременная отслойка плаценты – 14,8±4,8%.
Частота встречаемости грязных околоплодных вод и обвитие пуповины в основной группе достоверно отличалось от группы сравнения (P<0,05), что соответственно составляло 31,5±6,3% (17) и 18,5±5,3% (10). Все перечисленные факторы способствовали развитию острой, интранатальной асфиксии.
В группе сравнения указанные факторы выявлялись реже: так, оперативные роды встречались в 41,7±7,1% (20) случаев, раннее излитие околоплодных вод - 29,2±6,6% (14), патологические роды - 25,0±6,2 (12), грязные околоплодные воды - 12,5±4,7% (6), маловодие - 10,4±4,4% (5) и нетугое обвитие пуповины - 4,2±2,8% (2) случаев.
В наших исследованиях мы также провели анализ сочетаний факторов риска в интранатальном периоде у новорожденных с ЗВУР. В основной группе сочетание 4-х факторов наблюдалось у 18,5% (10), 3-х у 25,9% (14), 2-х у 31,5% (17) новорожденных. В группе сравнения сочетание 4-х факторов риска встречалось у 10,4% (5), 3-х факторов у 14,6% (7) и 2-х факторов у 22,9% (11) детей.
Таким образом, заболеваемость матерей, родивших детей с задержкой внутриутробного роста и развития в асфиксии достоверно выше, чем среди матерей, родивших детей с ЗВУР без асфиксии. Заболеваемость матерей бронхо-легочной и сердечно-сосудистой патологией в 2-3 раза увеличивает риск рождения детей с задержкой внутриутробного роста и развития в асфиксии.
Следует отметить также, что в наших наблюдениях дети с диспластической формой задержки внутриутробного роста и развития в 3 раза чаще рождаются в асфиксии.
Важным обстоятельством было то, что сочетание 2-4 факторов риска в интранатальном периоде в 75,9% случаев приводило к рождению детей с задержкой внутриутробного роста и развития в асфиксии.
Указанные обстоятельства свидетельствуют о том, что профилактика заболеваний матери и обеспечение благоприятного течения беременности и родов по-прежнему находятся в кругу первоочередных задач современной медицины.
